En la Clínica Dental Vinateros, la salud de tu sonrisa es nuestra prioridad. Por ello, es crucial que conozcas el uso adecuado de fármacos comunes en odontología, como los antibióticos.
¿Cuándo es Necesario un Antibiótico?
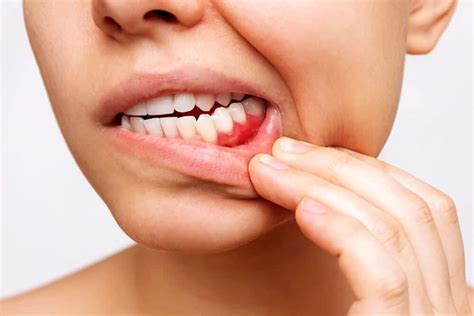
Es común escuchar "Me duele la muela, voy a tomar un antibiótico". Sin embargo, un antibiótico no es la solución para un simple dolor dental. Nuestros especialistas recetan antibióticos solo cuando se detecta una infección bacteriana. Ante un dolor dental, puedes tomar un analgésico para aliviar las molestias, pero siempre debes visitar al dentista. Nunca te automediques.
Ante un dolor dental, encías inflamadas, la aparición de llagas en la boca u otras patologías orales, debes acudir a la clínica dental y someterte a una revisión bucal de calidad. Nuestros odontólogos te pautarán el mejor tratamiento oral.
Rhodogil: Un Antibiótico Común en Odontología
El Rhodogil es un antibiótico muy utilizado en odontología para tratar infecciones bacterianas, como las patologías periodontales. Sin embargo, si tienes Rhodogil en casa de un tratamiento dental anterior, evita su ingesta descontrolada. Solo es efectivo ante infecciones bacterianas.
La espiramicina y el metronidazol son los componentes del Rhodogil. Se trata de una combinación de antibióticos bastante eficaz en el tratamiento de infecciones provocadas por bacterias. La mejor forma de tomar Rhodogil es aquella que te indique el dentista, en función de tu diagnóstico. Es importante que sigas el tratamiento farmacológico tal y como te lo prescriba el odontólogo.
En la Clínica Dental Vinateros te pautamos la ingesta de antibióticos en situaciones muy concretas. Nuestros dentistas apuestan siempre por la individualización de cada caso. El Rhodogil nos permite tratar infecciones en la boca con éxito, evitando que las bacterias orales causen más daños en tu organismo.
Patologías Periodontales y Bacterias Orales
Las patologías periodontales, como la gingivitis y la periodontitis, están ocasionadas por la presencia de bacterias orales. Este tipo de enfermedades son consecuencia directa de la carencia o déficit de una correcta higiene bucodental. Las bacterias colonizan los tejidos del periodonto, dañándolos seriamente.
Cuando la placa bacteriana no se ha eliminado con éxito, dará paso al sarro dental. Si no te sometes a una tartrectomía de calidad en la clínica odontológica, el sarro comenzará su proceso destructivo, pudiendo llegar a provocar la pérdida de dientes. Un flemón o absceso dental suele estar originado por la acumulación de pus en las mucosas orales. El pus se forma debido a las bacterias orales, que no han sido eliminadas con seguridad. El tratamiento con Rhodogil nos permite frenar la infección bucal.
Las caries dentales son enfermedades ocasionadas por la presencia de bacterias. También están muy relacionadas con la falta de higiene bucodental. Cuando la caries es leve, podemos solventar el problema mediante una obturación o empaste dental. Sin embargo, ante caries profundas, que han dañado la pulpa dental, es la endodoncia el tratamiento más indicado.
El Rhodogil es un fármaco utilizado para la prevención de las infecciones ocasionadas por bacterias. Por este motivo, su prescripción es frecuente en casos de intervenciones de cirugía oral, como las exodoncias complejas de las muelas del juicio o cordales.
Pide cita en Vinateros si sufres cualquier problema bucodental. No tomes medicamentos, como el Rhodogil, sin la prescripción previa de un dentista especializado. En nuestra clínica dental de Madrid te realizamos un examen bucal personalizado, con el fin de someterte a tratamientos de alta calidad, que nos permitan garantizarte unos dientes perfectos, libres de patologías orales.
Otros Antibióticos de Elección
Amoxicilina y Metronidazol son los 2 antibióticos de elección que actúan de forma sinérgica y cubren ampliamente el espectro de las bacterias periodontopatógenas.
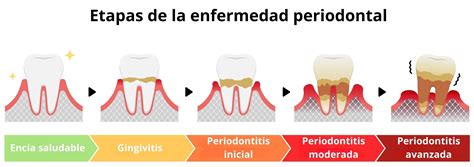
Enfermedad Periodontal: Un Problema Común
El 80% de la población tiene enfermedad periodontal crónica y otro 10% presenta la forma agresiva de la enfermedad, que destruye la encía y el hueso que rodea el diente hasta causar la pérdida dental. La diferencia entre una y otra es la rapidez de progresión de la pérdida de hueso alrededor del diente.
La periodontitis es una enfermedad crónica inflamatoria que resulta de una compleja infección polimicrobiana como resultado del desequilibrio entre la flora subgingival y las defensas del propio individuo (respuesta autoinmune), sobre todo en aquellos con un grado de susceptibilidad.
El sarro es un agregado de bacterias, minerales y restos de comida que tarda 48 horas (2 días) en calcificarse y adherirse al diente. Antes de calcificarse, los restos de comida blanda se depositan encima del diente formando la placa bacteriana, que es un cúmulo blanquecino blando muy fácil de eliminar con el cepillado.
Si en 48 horas no eliminamos la placa bacteriana blanda, esta se calcifica y se convierte en sarro, que ya solo es posible de eliminar mediante la higiene dental o raspado realizados en la consulta dental. Por esto, es tan importante que los pacientes que padecen esta enfermedad tengan una higiene dental diaria minuciosa mediante cepillo dental o eléctrico, cepillos interproximales o irrigadores.
Y que en cuanto detecten formación de sarro calcificado en su boca, acudan a su dentista para eliminarlo cuanto antes, ya que es la presencia de este sarro lo que provoca la pérdida de hueso y del diente, y es determinante para el inicio de la enfermedad.
Como la mayoría de enfermedades crónicas vinculadas a la respuesta inmunológica del paciente, la periodontitis también depende de factores hereditarios, susceptibilidad individual, enfermedades sistémicas y otros factores de riesgo del paciente, como son el tabaco, el embarazo, la diabetes, la epilepsia, el uso de aerosoles en asmáticos, las cardiopatías, las broncopatías, inmunodeprimidos y/o defectos en la inmunidad…
Los factores hereditarios o la susceptibilidad individual es difícil o imposible de controlar o modificar.
La búsqueda de los microorganismos causantes de las enfermedades periodontales ha sido motivo de estudio durante los últimos 100 años. Se considera que existen más de 700 especies bacterianas en la microbiota oral. Algunas de ellas se encuentran en los biofilms dentales y otras están presentes en las superficies de los tejidos blandos que sustentan a los dientes o en ambos tipos de tejidos.
Así, las poblaciones microbianas implicadas en la enfermedad periodontal se reconocen como altamente complejas, variables y todavía no completamente identificadas aunque se considera que hay organismos clave reconocidos como responsables de la progresión de la enfermedad periodontal.
Diferentes autores consideran que las bacterias más frecuentemente aisladas como causantes de enfermedad periodontal son anaerobios del tipo: Actinobacillus actinomycetemcomitans, Porphyromonas gingivalis/endontalis, Prevotella intermedia, Eikenella corrodens, Fusobacterium nucleatum, Peptostretococcus micros, Streptococcus constellatus, S. intermedius, S. mitis/oralis, Staphylococcus aureus, candidas entre otras.
Existen diversos métodos para identificación de poblaciones microbianas presentes en pacientes con enfermedad periodontal o con posibilidad de enfermedad futura. Dichos métodos se basan en la utilización de técnicas directas, las cuales ponen de manifiesto el agente causal, o técnicas indirectas, que se basan en poner de manifiesto la respuesta inmune específica que se desencadena como consecuencia.
Actualmente en la clínica dental es posible tomar muestras de la placa bacteriana del paciente y enviarlas para realizar un estudio microbiológico mediante cultivo, PCR y antibiograma y así identificar de forma precisa las bacterias presentes e indicar de forma individualizada y personalizada la mejor antibioticoterapia para el paciente.
En caso de no realizar antibiograma, la bibliografía indica como antibioticoterapia de elección para periodontitis agresivas o severas la toma de AMOXICILINA 500MG y METRONIDAZOL 500MG cada 8h durante 10 días, y siempre realizando de forma concominante un tratamiento local que elimine el sarro supra y subgingival del paciente. Así combatimos de forma sistémica y localizada la infección.
Cabe destacar el efecto antabús del metronidazol con el alcohol y es necesario alertar a los pacientes. Por otro lado, la forma farmacéutica actual de metronidazol en las farmacias es de 250mg y no de 500mg, así que los pacientes deberán tomar 2 comprimidos de metronidazol y 1 comprimido de amoxicilina, siempre con receta médica y supervisión del médico o dentista. Puede ser necesario administrar protector gástrico, y es necesario tener en mente que no se puede administrar en embarazadas, y puede haber interacciones con el disulfiram y la warfarina.
Infecciones Odontogénicas: Un Vistazo Profundo
Las infecciones odontogénicas afectan a las estructuras del diente y el periodonto, siendo de carácter polimicrobiano. El diagnóstico moderno, con técnicas inmunológicas y moleculares (PCR, inmunoensayo, ADN), ha mejorado la identificación de la flora oral y la relación de bacterias subgingivales en la periodontitis.
Se ha demostrado una mayor densidad microbiana en la cavidad oral enferma, cuya eliminación implica la regresión de la enfermedad.
Formas Clínicas Comunes
- Caries y Pulpitis: Destrucción del esmalte dental por la acidificación causada por la fermentación de carbohidratos.
- Pericoronaritis: Infección en la mucosa que recubre la corona del diente parcialmente erupcionado, común en la erupción del tercer molar inferior.
- Gingivitis: Inflamación de la encía por acumulación de placa dental, limitada a la encía sin afectar la estructura de soporte del diente.
- Periodontitis: Progresión de la inflamación gingival que afecta las estructuras de soporte del diente, llevando a la destrucción y eventual pérdida dental.
Enfermedades Periodontales Necrosantes
Este grupo incluye la gingivitis ulcerativa necrótica (GUN), periodontitis ulcerativa necrótica (PUN) y estomatitis necrosante (EN), diferenciándose en la severidad de la afectación. Actualmente, su prevalencia es baja y asociada a VIH+.
Características:
- GUN: Infección de las encías con ulceración dolorosa de las papilas interdentales y halitosis característica.
- PUN: Progresión de la GUN que afecta las estructuras de fijación del diente, el ligamento periodontal y el hueso alveolar.
- EN: Necrosis que progresa a planos profundos, incluyendo la mucosa orofaríngea, el labio o la lengua, produciendo osteítis y fístulas.
Mucositis Periimplantaria y Periimplantitis
La mucositis periimplantaria es un proceso reversible de inflamación de las encías alrededor de implantes por acumulación de placa dental. La periimplantitis es un proceso inflamatorio destructivo alrededor de un implante osteointegrado que lleva a la formación de una bolsa periimplante y destrucción del hueso circundante.
Abscesos Periodontales
Infección purulenta localizada en los tejidos periodontales, causada por necrosis pulpar, infecciones periodontales, pericoronaritis, trauma o cirugía.
Según su origen, se clasifican en:
- Absceso Gingival: Doloroso, localizado en la encía marginal e interdental, asociado al impacto de cuerpos extraños.
- Absceso Periapical: Afecta los tejidos circundantes a la raíz dental tras la afectación pulpar por caries.
- Absceso Periodontal: Al alcanzar la pared gingival de una bolsa profunda periodontal.
- Absceso Pericoronal: Sobre la mucosa que cubre un diente parcialmente erupcionado.
Celulitis Odontogénica
Afectación de los espacios cervicofaciales por extensión de un absceso odontogénico, con afectación del estado general y fiebre, requiriendo derivación hospitalaria.
Prevención de Infecciones Odontogénicas
La salud bucodental es esencial para la salud general y la calidad de vida. Una buena higiene oral y otros factores preventivos pueden reducir significativamente las infecciones odontogénicas.
Higiene Dental
La deficiente higiene es el principal factor de riesgo para la enfermedad odontológica. El cepillado diario correcto elimina el 50% de la placa, y el uso de hilo dental reduce la placa hasta en un 70%. Cepillos interproximales e irrigadores completan y mejoran la limpieza.
Los tratamientos preventivos profesionales eliminan más placa y sarro. El control químico de la placa con fluoruros es la medida más efectiva para prevenir la caries.
Otros Factores Preventivos
- Tabaco: Favorece la formación de biofilm y enfermedad periodontal.
- Dieta: Evitar sustancias cariogénicas (azúcares) y favorecer dietas que eviten depósitos interdentales.
- Fármacos: Considerar medicamentos que disminuyen la saliva o alteran la mucosa gingival.
- Malposiciones Dentales: Dificultan la higiene.
- Bruxismo: Desgaste acelerado del esmalte.
- Embarazo: Cambios hormonales contribuyen a gingivitis y periodontitis.
- Enfermedades Sistémicas: Relación con enfermedades como leucemias y síndrome de Down.
- Enfermedades Crónicas: Relación con enfermedades inmunológicas, alergias alimentarias, Alzheimer, síndrome metabólico, etc.
El Uso Racional de Antibióticos
El mal uso de antibióticos ha llevado al desarrollo de bacterias resistentes. Es crucial no utilizarlos innecesariamente y seguir las indicaciones del dentista.
Recuerda que los antibióticos no curan el dolor dental. Si tienes síntomas como dolor dental, inflamación, hinchazón o enrojecimiento, consulta a tu dentista lo antes posible.
Sigue la pauta marcada por el profesional sanitario sobre cómo tomar el antibiótico y durante cuánto tiempo. No dejes de tomar el antibiótico en cuanto te sientas mejor si la duración indicada es mayor.
Desecha el envase del antibiótico en el punto Sigre de una farmacia, sobre todo si al terminar el tratamiento sobra medicación. Nunca lo almacenes en casa, ni mucho menos vuelvas a utilizarlo ante síntomas similares.
Remedios Caseros y Tratamientos Profesionales
Para tratar una infección en las encías, es común recurrir a remedios caseros como enjuagues con sal o agua oxigenada. Sin embargo, para la periodontitis o gingivitis, es necesario acudir a una clínica dental especializada.
En muchos casos, la infección dental puede controlarse únicamente con la desinfección profunda de la placa bacteriana, sin necesidad de antibióticos.
Si tienes alergia a la penicilina, el dentista puede recetar alternativas como clindamicina o azitromicina. Una buena higiene con cepillado suave, uso de hilo dental y enjuague con clorhexidina puede ayudar a reducir la inflamación leve.
Recuerda que la primera cita en nuestra clínica es gratuita. Los antibióticos se utilizan solo cuando la infección se ha extendido más allá de las encías o hay abscesos dentales.
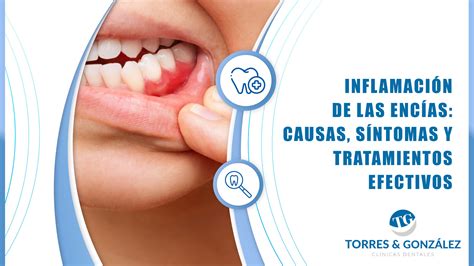
Infección de Encías (Absceso o Flemón)
La infección de encías, también llamada absceso o, más comúnmente, flemón, consiste en la acumulación de pus en un área limitada de la encía. Se manifiesta como un abultamiento que supura y suele darse en pacientes con problemas periodontales.
Cuando el sarro entra en contacto con una zona en la que el tejido está abierto, puede acumularse allí y causar una infección. Los abscesos gingivales se producen en las encías y no están relacionados con los dientes.
Para ello, una buena rutina de cepillado es crucial: Debes cepillar concienzudamente dientes, encías y lengua con un cepillo suave al menos tres veces al día, tras cada comida. Además, es recomendable realizarse una limpieza dental profesional al menos cada 6 meses, siempre por parte de un especialista cualificado.
Primero se trata la propia infección con antibióticos y antiinflamatorios, para reducir la hinchazón y combatir las bacterias. Esa parte es importante porque cualquier otro tratamiento no puede empezar hasta que la zona esté completamente desinfectada y la encía haya vuelto a su tamaño y posición normales.
5 Antibióticos Naturales para Infecciones de Encías ¡Pruébalos
En caso de que se trate de una infección muy grave y si el absceso es muy grande, no bastará con los antibióticos y antiinflamatorios. En ese caso, lo que se realiza es una pequeña cirugía periodontal que consiste en un corte para drenar el pus acumulado y permitir la limpieza de la zona, tras lo cuál sí se administrarán los antibióticos correspondientes.
En general, el objetivo último de estos tratamientos es evitar que la infección afecte al diente mismo, que puede moverse o incluso caerse. Sin embargo, no siempre se llega a tiempo.
No ignores los síntomas. Además, es importante realizar limpiezas dentales profesionales periódicas, evitar el consumo de tabaco y seguir una dieta equilibrada para fortalecer las encías.
| Antibiótico | Dosis Común | Consideraciones |
|---|---|---|
| Amoxicilina | 500mg cada 8 horas | Antibiótico de elección para infecciones periodontales. |
| Metronidazol | 500mg (o 2 comprimidos de 250mg) cada 8 horas | Usar con precaución debido al efecto antabús con el alcohol. |
| Clindamicina | Dosis variable según la gravedad | Alternativa en caso de alergia a la penicilina. |
| Azitromicina | Dosis variable según la gravedad | Alternativa en caso de alergia a la penicilina. |
| Rhodogil | Según prescripción del dentista | Combinación de espiramicina y metronidazol. |