La mucosa gingival es el tejido fibromucoso especializado que recubre los procesos alveolares de los maxilares y rodea el cuello de los dientes. Es la banda de tejido rosado que contornea la base de cada diente.
Forma parte de la mucosa masticatoria y constituye un componente esencial del periodonto, es decir, de los tejidos de soporte del diente. La salud de la encía es un pilar fundamental de la odontología, ya que la inflamación gingival crónica (gingivitis) y su progresión a periodontitis constituyen la principal causa de pérdida dental en la adultez.
Anatomía de la Encía
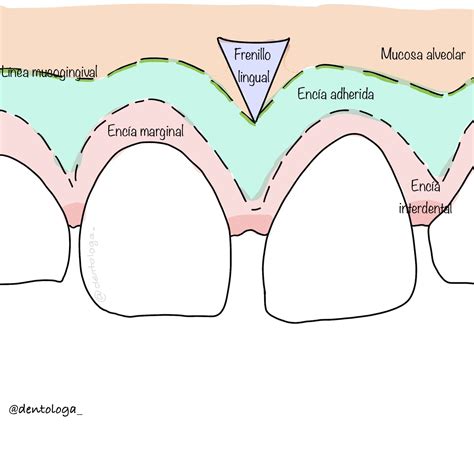
Anatómicamente, en la encía se describen tres zonas contiguas:
- Encía marginal o libre: Es el reborde más cercano a la corona del diente, rodeando el cuello dental y formando el borde gingival libre.
- Encía adherida: Se extiende desde el borde marginal hasta la línea mucogingival, firmemente unida al periostio del hueso alveolar subyacente.
- Encía interdental: Ocupa el espacio entre dos dientes adyacentes, formando las papilas interdentales.
La línea mucogingival es el límite anatómico entre la encía adherida queratinizada y la mucosa alveolar subyacente. En la zona palatina superior no existe una línea mucogingival evidente porque la encía adherida del paladar se continúa de forma imperceptible con la mucosa masticatoria del paladar duro.
Estructura Microscópica de la Encía
Desde el punto de vista histológico, la encía se compone de:
- Epitelio gingival estratificado: Presenta regiones con distintas características según su ubicación. En la superficie externa, está queratinizado para resistir las fuerzas de la masticación. Hacia el interior, el epitelio sulcular no está queratinizado y se continúa con el epitelio de unión.
- Tejido conectivo subyacente (lámina propia): Da soporte y elasticidad a la encía, formado por fibras de colágeno, células conectivas y matriz extracelular.
Funciones de la Encía
La función principal de la encía es proteger las estructuras subyacentes frente a los estímulos mecánicos de la masticación y frente a la invasión microbiana. Actúa como una barrera física y epitelial que sella el contorno de cada diente, resistiendo la penetración de bacterias y sus toxinas.
La encía alberga componentes de la inmunidad innata que le permiten iniciar respuestas defensivas rápidas ante la placa bacteriana en el borde gingival.
Salud Gingival y Enfermedades Periodontales
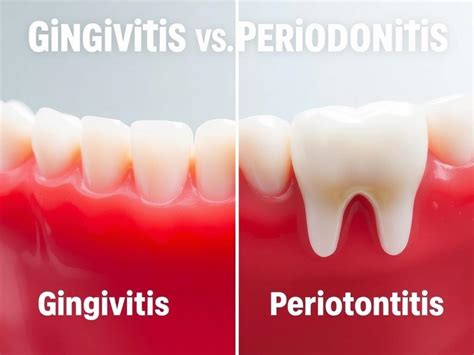
En estado saludable, la encía exhibe un color rosado coral uniforme y ausencia de sangrado al sondaje. Cuando la encía está inflamada (gingivitis), cambia a un color rojizo o violáceo, se torna edematosa y sangra con facilidad.
La gingivitis, si no se revierte, puede avanzar hacia periodontitis, donde ocurre la destrucción irreversible del soporte óseo del diente.
Clasificación de las Recesiones Radiculares (según Miller)
Para diagnosticar las recesiones radiculares, Miller presentó la siguiente clasificación en 1985:
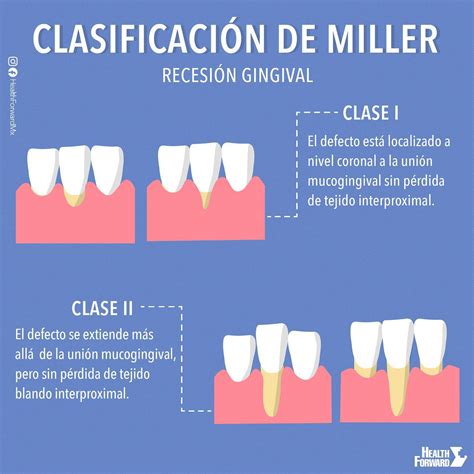
- Clase I: La recesión de tejido marginal no se extiende más allá de la línea mucogingival. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase II: Recesión del tejido marginal que se extiende hasta la línea mucogingival o la sobrepasa. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase III: Recesión del tejido marginal que se extiende hasta la línea mucogingival o más allá. La pérdida de hueso o tejido blando interdentario es apical al límite amelocementario pero coronal a la extensión apical de la recesión de tejido marginal o existe malposición dentaria. Sólo podremos alcanzar un cubrimiento parcial de la recesión.
- Clase IV: Recesión de tejido marginal que se extiende más allá de la unión mucogingival. La pérdida de hueso interdentario se extiende a un nivel apical a la extensión de la recesión del tejido marginal. Puede existir malposición dentaria. No se puede esperar un cubrimiento de la superficie radicular de manera predecible.
Esta clasificación sólo representa una guía para determinar el pronóstico del tratamiento pero hay otros factores a considerar, como la profundidad del vestíbulo, la convexidad radicular, la presencia de abrasiones radiculares, la dimensión de las papilas, el desequilibrio acentuado entre el plano óseo y dental, la proporción entre el área avascular/vascular, entre otros.
Tratamientos para el Cubrimiento Radicular
Para corregir los defectos mucogingivales y cubrir las superficies denudadas de las raíces se han propuesto varias técnicas de cirugía plástica periodontal:
- Autoinjertos pediculados
- Autoinjertos de tejidos blandos libres: gingival libre y tejido conectivo subepitelial.
- Técnicas quirúrgicas basadas en regeneración tisular guiada (RTG), con membranas reabsorbibles o no reabsorbibles.
- Injerto dérmico acelular, Alloderm®
Entre estas técnicas se encuentran injertos preventivos de tejido blando que buscan aumentar el ancho de la encía queratinizada o técnicas de cubrimiento radicular.
Injerto Gingival Libre
Esta técnica quirúrgica fue descrita por Sullivan y Atkins en 1968 con el objetivo de aumentar el grosor de encía queratinizada y posteriormente modificada por Miller en 1982 para el cubrimiento de recesiones radiculares.
Los pasos quirúrgicos para el cubrimiento radicular con injerto gingival libre son los siguientes:
- Preparación del lecho receptor
- Preparación de la superficie radicular
- Obtención del tejido donante
- Sutura
El cubrimiento radicular también puede realizarse en dos fases quirúrgicas. En 1975, Bernimoulin la describió de la siguiente manera: primero se realiza un injerto gingival libre apical a la zona con recesión para aumentar la encía queratinizada y pasadas seis semanas, se recoloca coronalmente el injerto para conseguir el cubrimiento radicular.
Injerto de Tejido Conectivo Subepitelial
En 1985, Langer y Langer fueron los primeros autores en describir el uso del injerto de tejido conectivo subepitelial. Este procedimiento permite aumentar la cantidad de encía queratinizada, así como conseguir cubrimiento radicular. El tejido conectivo donante es obtenido del interior de la fibromucosa palatina. Posteriormente es colocado sobre un lecho receptor en la zona afectada y se cubre por un colgajo reposicionado coronalmente.
En la literatura se describen diferentes variantes de la técnica según el tipo de colgajo que cubrirá el tejido conectivo en el lecho receptor y también según la técnica de obtención del injerto de la zona palatina donante.
Tras la anestesia y haciendo uso de la sonda periodontal valoramos el grosor del paladar. Se recomienda un grosor mínimo del paladar de 4 mm. El espesor mínimo para el tejido donante está entre 1,5 mm y 2 mm.
Técnicas para la obtención del tejido conectivo:
- Técnica con incisiones liberadoras
- Técnica de ventana con cuatro incisiones
- Técnica de ventana con tres incisiones
- Técnica de la L invertida
Injerto de encía
Prevención de las Enfermedades Gingivales
La prevención de las enfermedades gingivales se basa en el control eficaz de la placa dental. Para mantener las encías sanas, se recomienda el cepillado dental minucioso al menos dos veces al día, la limpieza interdental diaria con seda dental o cepillos interproximales, y visitas periódicas al dentista para profilaxis profesional.
Durante una profilaxis dental (limpieza profesional), el odontólogo o higienista elimina cuidadosamente la placa bacteriana calcificada (sarro) y los depósitos blandos adheridos a los dientes, especialmente en las zonas cercanas a la encía que el paciente no alcanza a limpiar bien.
Estas medidas preventivas permiten controlar la gingivitis - que es reversible - antes de que progrese a periodontitis.
