Cada día es más frecuente observar la preocupación de los pacientes por la presencia de recesiones gingivales localizadas o generalizadas. El paciente puede referir sensibilidad, o presentar una mayor prevalencia de caries y abrasiones cervicales, pero suele ser el compromiso estético el principal motivo de consulta.
Guinard y Caffesse en 1978, definieron la recesión gingival como el desplazamiento del tejido gingival marginal hacia la zona apical del límite amelocementario, dando lugar a la exposición de la superficie radicular.
Ante la presencia de recesiones podemos plantear dos posibilidades: en primer lugar, no tratarla y controlar su evolución; en segundo, corregirlas mediante la práctica de técnicas de cirugía mucogingival. Entre estas técnicas se encuentran injertos preventivos de tejido blando que buscan aumentar el ancho de la encía queratinizada o técnicas de cubrimiento radicular.
Para corregir los defectos mucogingivales y cubrir las superficies denudadas de las raíces se han propuesto varias técnicas de cirugía plástica periodontal.
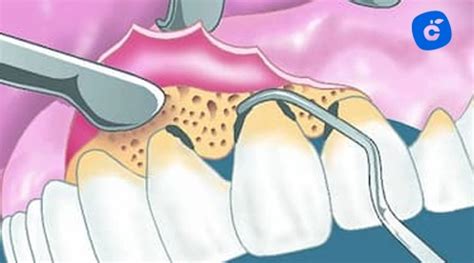
Cirugía de colgajo para acceder al hueso alveolar.
Diagnóstico de las Recesiones Radiculares
Previo a la selección del tratamiento, el profesional deberá evaluar y clasificar el tipo de recesión.
Según la predictibilidad en el cubrimiento radicular Miller presentó la siguiente clasificación en 1985:
- Clase I: la recesión de tejido marginal no se extiende más allá de la línea mucogingival. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase II: recesión del tejido marginal que se extiende hasta la línea mucogingival o la sobrepasa. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase III: recesión del tejido marginal que se extiende hasta la línea mucogingival o más allá. La pérdida de hueso o tejido blando interdentario es apical al límite amelocementario pero coronal a la extensión apical de la recesión de tejido marginal o existe malposición dentaria. Sólo podremos alcanzar un cubrimiento parcial de la recesión.
- Clase IV: recesión de tejido marginal que se extiende más allá de la unión mucogingival. La pérdida de hueso interdentario se extiende a un nivel apical a la extensión de la recesión del tejido marginal. Puede existir malposición dentaria. No se puede esperar un cubrimiento de la superficie radicular de manera predecible.
Esta clasificación sólo representa una guía para determinar el pronóstico del tratamiento pero hay otros factores a considerar, como la profundidad del vestíbulo, la convexidad radicular, la presencia de abrasiones radiculares, la dimensión de las papilas, el desequilibrio acentuado entre el plano óseo y dental, la proporción entre el área avascular/vascular, entre otros.
De todo ello se desprende que la predictibilidad de un recubrimiento radicular completo es mayor en aquellas recesiones que no presenten pérdida de soporte interproximal.
Otros factores de riesgo que contraindicarían la realización de técnicas de cubrimiento radicular son la existencia de malposición dentaria severa, que requiere tratamiento ortodóncico previo, hábitos de higiene oral inapropiados que deben ser corregidos antes de la intervención y el hábito tabáquico. En efecto, el tabaco interfiere en la cicatrización y contribuye a la destrucción periodontal; así deberíamos recomendar a nuestros pacientes abandonar tal hábito.
Según los criterios utilizados por Miller en sus publicaciones, se acepta que el recubrimiento radicular es completo cuando, tras el período de cicatrización, el margen gingival se localiza a nivel de la línea amelocementaria, existe inserción clínica en la raíz, la profundidad del surco es de 2 mm o menor y no existe sangrado al sondaje.
Tratamiento para el Cubrimiento Radicular
Para corregir los defectos mucogingivales y cubrir las superficies denudadas de las raíces se han propuesto varias técnicas de cirugía plástica periodontal:
- Autoinjertos pediculados: colgajos rotacionales o desplazados coronalmente.
- Autoinjertos de tejidos blandos libres: gingival libre y tejido conectivo subepitelial.
- Técnicas quirúrgicas basadas en regeneración tisular guiada (RTG), con membranas reabsorbibles o no reabsorbibles.
- Injerto dérmico acelular, Alloderm®.
Vídeo 3D completo - Colgajo desplazado coronalmente con injerto de conectivo en la recesión unitaria
Injerto Gingival Libre
Esta técnica quirúrgica fue descrita por Sullivan y Atkins en 1968 con el objetivo de aumentar el grosor de encía queratinizada y posteriormente modificada por Miller en 1982 para el cubrimiento de recesiones radiculares.
Los pasos quirúrgicos para el cubrimiento radicular con injerto gingival libre son los siguientes:
- Preparación del lecho receptor: se prepara un colgajo de espesor parcial que se extiende en sentido apical unos 5 mm más allá de la dehiscencia ósea y en sentido mesiodistal alcanza un diente más a cada lado de la zona a tratar. La incisión será horizontal con el bisturí orientado perpendicularmente a la base de las papilas, a nivel de la línea amelocementaria o coronal a ésta. Se extiende hasta casi el ángulo diedro de los dientes adyacentes a los dientes a tratar. Con esta incisión coronal se busca una buena adaptación entre el injerto y la base de las papilas y una correcta vascularización del tejido donante. De las incisiones horizontales parten dos incisiones verticales paralelas entre sí, que se prolongan hasta la porción apical del lecho receptor ya preparado. Mediante el bisturí o tijeras, se diseca la encía hasta obtener un lecho perióstico firme e inmóvil.
- Preparación de la superficie radicular: Haciendo uso de curetas y/o fresas se acondicionan las superficies radiculares a cubrir eliminando el cálculo y cemento necrótico. Si la curvatura de las raíces es exagerada se puede intentar reducir la convexidad, consiguiendo al mismo tiempo la reducción de la dimensión mesiodistal de la raíz y la disminución entre el plano óseo y el plano radicular, evitando la creación de espacios muertos al adaptar el tejido donante al lecho receptor. La proporción entre el área avascular y el área vascular debe ser favorable a la segunda. Ésta es la base para el procedimiento del injerto, aunque el acondicionamiento radicular también puede hacerse por métodos químicos como el ácido cítrico o el clorhidrato de tetraciclina. En sus estudios, Miller preconizó el uso del ácido cítrico con el fin de eliminar la capa de barrillo dentinario, facilitar la formación de una nueva inserción de tejido fibroso por la exposición de las fibras de colágeno de la dentina y permitir la unión de estas fibras con las del tejido conectivo del injerto. Sin embargo, en estudios controlados donde se comparaba la misma técnica con y sin aplicación del ácido no se observaron diferencias clínicamente significativas.
- Obtención del tejido donante: previamente debemos analizar algunas consideraciones anatómicas como el grosor de la fibromucosa palatina o la altura de la bóveda palatina. En bóvedas planas el riesgo de seccionar la arteria palatina es mayor, se aconseja, por tanto, evitar zonas adyacentes al segundo molar. Según Sullivan y Atkins, el aspecto mas importante es la obtención del tejido donante de manera atraumática, evitando lesionar los vasos que pueden comprometer la vascularización. Las incisiones serán en ángulo recto y no biseladas, consiguiendo un grosor uniforme. Estudios señalan que un injerto de 1,5 mm de grosor parece ser el que mayor índice de supervivencia obtiene ante una raíz denudada. Para minimizar las molestias durante la cicatrización de la zona donante del paladar se realiza una férula acrílica que protegerá la herida quirúrgica, proporcionando así un mayor confort al paciente.
- Sutura: se precisa la fijación del tejido donante al lecho receptor. Se recomienda el uso de suturas de 4-0 o 5-0 reabsorbibles o no. El borde coronal del injerto se une con la base de las papilas mediante puntos de sutura simples. Se realizan puntos de sutura en cruz que compriman el tejido donante contra las raíces del lecho receptor. Entre las diferentes técnicas de sutura existentes destacamos las suturas suspensorias, que no perforan el tejido donante, se anclan en el periostio y alrededor de los dientes y comprimen el injerto contra el lecho receptor. La inmovilización del injerto es importante para su supervivencia. Se aconseja realizar presión durante cinco minutos sobre el injerto para desplazar la sangre por debajo de éste y conseguir aproximar el lecho al injerto.
El cubrimiento radicular también puede realizarse en dos fases quirúrgicas. En 1975, Bernimoulin la describió de la siguiente manera: primero se realiza un injerto gingival libre apical a la zona con recesión para aumentar la encía queratinizada y pasadas seis semanas, se recoloca coronalmente el injerto para conseguir el cubrimiento radicular.
Esta técnica ha ido perdiendo aceptación debido a las ventajas que ofrece la técnica de Miller, que en un solo paso consigue el cubrimiento radicular de forma predecible (en el 89,9% de los casos, con un cubrimiento radicular completo).
Injerto de Tejido Conectivo Subepitelial
En 1985, Langer y Langer fueron los primeros autores en describir el uso del injerto de tejido conectivo subepitelial. Este procedimiento permite aumentar la cantidad de encía queratinizada, así como conseguir cubrimiento radicular.
El tejido conectivo donante es obtenido del interior de la fibromucosa palatina. Posteriormente es colocado sobre un lecho receptor en la zona afectada y se cubre por un colgajo reposicionado coronalmente.
Con el objetivo de disminuir al máximo el riesgo en la vascularización del injerto, esta técnica ha sufrido modificaciones en el diseño del lecho; hizo posible la inserción del tejido a través de un sobre, mientras que lo consiguió mediante la técnica del túnel.
En la literatura se describen diferentes variantes de la técnica según el tipo de colgajo que cubrirá el tejido conectivo en el lecho receptor y también según la técnica de obtención del injerto de la zona palatina donante.
Técnicas para la Obtención del Tejido Conectivo
Tras la anestesia y haciendo uso de la sonda periodontal valoramos el grosor del paladar. Se recomienda un grosor mínimo del paladar de 4 mm. El espesor mínimo para el tejido donante está entre 1,5 mm y 2 mm.
- Técnica con incisiones liberadoras: consiste en dos incisiones verticales y una incisión horizontal que las une. Se recomienda que la extensión horizontal sea mayor que la vertical para evitar comprometer la vascularización del paladar. Se trata de una técnica sencilla que permite una buena visibilidad y un acceso fácil , pero con mayor riesgo de necrosis del colgajo palatino.
- Técnica de ventana con cuatro incisiones: comprende dos incisiones horizontales y paralelas al plano oclusal y separadas de 1,5 a 2 mm, y dos incisiones verticales formando un ángulo de 90º respecto a las anteriores. Desde la incisión horizontal más alejada del margen gingival disecaremos el tejido conectivo con bisturí manteniendo una inclinación de aproximadamente 135º respecto al eje del diente. Partiendo de la incisión más cercana al margen gingival, con un periosototomo se desinserta el tejido donante. Posteriormente suturamos la ventana, dejando una pequeña superficie que cicatrizará por segunda intención y que no supone morbilidad postoperatoria. Obtendremos de esta manera un injerto con un ribete de epitelio.
- Técnica de ventana con tres incisiones: se realiza una incisión horizontal paralela al plano oclusal y dos pequeñas incisiones liberadoras perpendiculares a la anterior. Desde la horizontal se abre una ventana para tener acceso al interior de la fibromucosa palatina; con un bisturí se secciona todo el contorno del injerto que se desea obtener y con un periostotomo se despega el tejido donante. Al suturar se consigue un cierre primario de la herida palatina. El tejido donante sólo corresponde a tejido conectivo.
- Técnica de la L invertida: se...
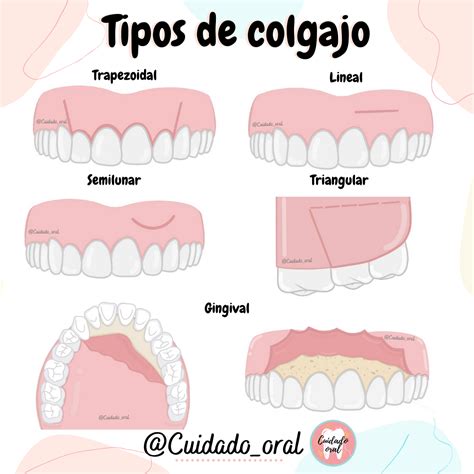
Ejemplos de diferentes tipos de colgajos utilizados en cirugía oral.
En contra de las técnicas que imperaban años atrás, Kirkland propuso allá por el 1931 lo que hoy en día está considerado como el primer colgajo de acceso, cuya denominación fue “Operación a colgajo modificada”. Postteriorrmente, deberemos desbridar el tejido de granulación que se queda descubierto cuando separamos los dos pequeños colgajos. Administraremos analgésico por vía oral, como por ejemplo ibuprofeno o dexketoprofeno.
El colgajo de Kirkland es una técnica que se caracteriza por su gran sencillez, a la par que destaca por su enorme efectividad.
Un colgajo es una porción de tejido, con una aportación vascular propia, que ha diseñado el cirujano para poder acceder con comodidad al campo operatorio y porque, una vez en reposo, cicatrice sin dificultad.
Las incisiones sulcularares consisten en realizar la incisión en la zona del surco dentario. Esta puede ser de tres tipos distintos.
La primera, la incisión gingival, consiste en realizar la incisión siguiendo el recorrido festoneado del surco gingival y los cuellos dentarios, sin ninguna descarga.
La segunda, la incisión triangular también es conocida como incisión de Neumann parcial, consiste en realizar solamente una descarga por vestibular.
Las incisiones en la encía adherida se efectúan de tal forma que la incisión queda a 2 milímetros por sobre el reborde gingival, en la encía adherida.
Pueden realizarse una incisión semilunar modificada la cual consiste en una incisión horizontal ondulada en la encía adherida o en la zona de límite con la mucosa oral (a 2-4 milímetros del reborde gingival).
La incisión semilunar se efectúa con una forma cóncava hacia la zona apical. Esta puede efectuarse a cualquier nivel de la mucosa, según la patología existente.
En esta intervención es necesario proceder con el levantamiento de las encías para remover el sarro que se encuentra incrustado en el interior de las mismas, una vez que se ha limpiado la zona se procederá a colocar las encías en su lugar.