Los quistes dentarios son cavidades rodeadas de una membrana que pueden estar rellenas de aire o de líquido o, incluso, de sustancias semi-sólidas. Hay diferentes tipos de quistes pero todos ellos son benignos. Normalmente se producen a partir de una infección en un diente o en el hueso maxilar o mandibular.
El quiste radicular (también conocido como quiste periapical o quiste apical) es un tipo de quiste odontogénico de origen inflamatorio que se desarrolla en torno a la raíz de un diente no vital. Se forma típicamente en el ápice radicular (extremo de la raíz) de un diente cuya pulpa dental está necrosada o gravemente infectada, como consecuencia de caries profundas no tratadas, traumatismos dentales o complicaciones pulpares avanzadas.
Es una cavidad patológica revestida internamente por epitelio y llena de líquido o material semisólido, rodeada por una pared de tejido conjuntivo inflamado. Dentro de la patología oral, el quiste radicular reviste gran importancia por su frecuencia y potencial destructivo local: es el quiste odontogénico más común (representa aproximadamente un 60% de todos los quistes odontogénicos) y una de las lesiones periapicales crónicas más habituales en la práctica de la odontología contemporánea.

A diferencia de abscesos o flemones agudos, el quiste radicular suele tener un curso crónico y asintomático en sus etapas iniciales. Muchos se descubren de forma incidental en radiografías dentales de rutina, evidenciándose como una zona radiolúcida (oscura) alrededor de la punta de la raíz de un diente desvitalizado. No obstante, su presencia indica un proceso patológico activo: el organismo ha encapsulado la infección formando una cápsula quística. Si no se trata, puede crecer lentamente, reabsorber el hueso circundante e incluso desplazar estructuras vecinas.
En la odontología actual, la identificación y manejo del quiste radicular son importantes tanto para salvar dientes mediante endodoncia como para prevenir complicaciones mayores, ya que en ocasiones un quiste sin tratar puede infectarse agudamente (provocando un absceso periapical doloroso) o alcanzar gran tamaño comprometiendo la integridad ósea.
El término quiste proviene de la palabra griega kistis (vejiga) y se utiliza para definir a una cavidad patológica tapizada por un epitelio y cuyo contenido es líquido o semilíquido.
Localización y Características
El quiste radicular se ubica en el hueso alveolar que rodea la raíz dental, generalmente alrededor del ápice del diente afectado. Anatómicamente, está ligado al ligamento periodontal del diente causal, del cual proviene su revestimiento epitelial. Presenta una cavidad central llena de líquido inflamatorio (rico en proteínas, restos celulares y a menudo cristales de colesterol producto de la descomposición celular) rodeada por una cápsula de tejido conectivo.
Su pared interna está tapizada por epitelio escamoso estratificado no queratinizado, derivado de los restos epiteliales de Malassez (remanentes de la vaina radicular de Hertwig en el ligamento periodontal). Histológicamente, este epitelio suele ser delgado (uno a tres estratos celulares) y puede mostrar hiperplasia inflamatoria, con proyecciones o arcos epiteliales dentro de la luz quística.
La cápsula de tejido conjuntivo muestra un infiltrado inflamatorio crónico abundante, compuesto por linfocitos, células plasmáticas y macrófagos, e incluso áreas de calcificación distrófica o células espumosas cargadas de colesterol en lesiones de larga evolución.
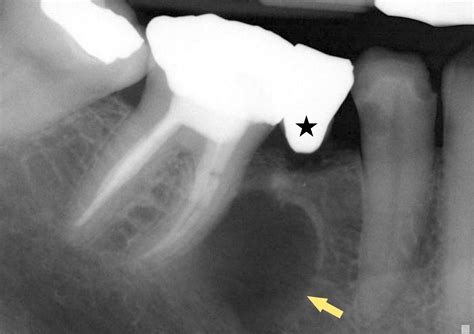
En tamaño, los quistes radiculares suelen medir desde unos pocos milímetros hasta 1 cm de diámetro en promedio, aunque pueden crecer más si persisten por años sin tratamiento. Radiográficamente se observan como una imagen radiolúcida bien delimitada, generalmente redonda u oval, alrededor de la raíz afectada.
A menudo poseen un contorno radiopaco fino y definido (corticalizado) indicando una reacción ósea de delimitación. En casos avanzados, el quiste puede expandir las corticales óseas circundantes, provocar reabsorción radicular de los dientes adyacentes o desplazamiento de estructuras anatómicas (por ejemplo, el piso del seno maxilar en lesiones en molares superiores, o el canal del nervio dentario en mandíbula).
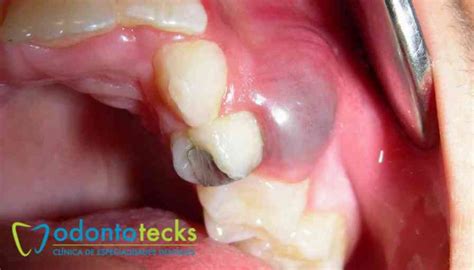
Clínicamente, como se mencionó, la mayoría son asintomáticos; a la palpación puede notarse una ligera expansión ósea indolora si la lesión es grande. En ocasiones el paciente presenta una fístula en la encía (un conducto de drenaje) o leve molestia crónica.
Tipos de Quistes Radiculares
- Quiste radicular lateral: se forma en el lateral de la raíz, asociado a un conducto lateral accesorio infectado o a la porción lateral del ápice.
- Quiste residual: es un quiste radicular que persiste en el hueso después de la exodoncia (extracción) del diente causal. Ocurre cuando al extraer un diente con lesión periapical no se realiza un curetaje adecuado de la zona afectada, dejando restos quísticos que continúan su crecimiento en ausencia del diente original. El quiste residual suele detectarse como una radiolucidez en un sitio edéntulo (sin diente).
Cabe mencionar que todos estos se engloban en la categoría de quistes odontogénicos inflamatorios, distinguiéndose de los quistes odontogénicos de desarrollo (como el quiste dentígero, quiste periodontal lateral de desarrollo, queratoquiste odontogénico, etc.), los cuales tienen orígenes distintos.
El quiste radicular, en cualquiera de sus variantes, es benigno y de crecimiento lento, pero puede alcanzar tamaños considerables si no se trata. Es más frecuente en la edad adulta (entre la tercera y quinta décadas de vida) y suele asociarse más a dientes anteriores superiores (incisivos y caninos maxilares), según varias series clínicas. Esto podría relacionarse con la mayor prevalencia de traumatismos y caries en esos dientes, así como con la estructura ósea más esponjosa del hueso maxilar anterior que facilita la expansión de la lesión.
No hay una predilección de sexo marcada - puede presentarse tanto en hombres como en mujeres - ni diferencias claras entre maxilar y mandíbula en incidencia global, aunque algunos estudios sugieren ligera mayor frecuencia en maxilar.
Causas de los Quistes Radiculares
El quiste radicular se forma como resultado de una serie de procesos fisiopatológicos desencadenados por la muerte pulpar y la infección crónica en el ápice dental. Fisiopatología básica: todo comienza con una periodontitis apical crónica, que es la inflamación persistente de los tejidos periapicales provocada por la infección bacteriana de la pulpa necrótica.
Las bacterias y sus productos (toxinas, lipopolisacáridos) difunden más allá del foramen apical del diente y estimulan una reacción inflamatoria en el hueso y el ligamento periodontal adyacentes. En esta primera fase (fase de iniciación), el sistema inmunológico local responde con infiltración de células inflamatorias y liberación de mediadores químicos (citocinas proinflamatorias como interleucinas IL-1, IL-6, factor de necrosis tumoral TNF-α, prostaglandinas, entre otros).
Estos mediadores inducen la osteólisis periapical (destrucción del hueso alrededor del ápice) al activar osteoclastos, creando el espacio inicial en el que la lesión puede expandirse. También estimulan la proliferación de los restos epiteliales de Malassez presentes en el periodonto. En la segunda fase (formación del quiste), la masa de células epiteliales en proliferación empieza a organizarse en forma de cavidad.
Se cree que factores como la hipoxia y la nutrición deficiente en el centro del conglomerado celular provocan necrosis o degeneración de las células centrales, originando un espacio hueco. Este espacio pronto se llena de fluido derivado del exudado inflamatorio circundante. La presión osmótica dentro de esta cavidad aumenta debido a las proteínas y productos de degradación presentes, atrayendo más líquido desde los tejidos vecinos al interior del quiste. De este modo, el quiste adquiere su componente líquido interno y comienza a expandirse.
El epitelio periférico se dispone como una membrana que reviste la cavidad naciente, quedando ya constituido el quiste propiamente dicho. A partir de aquí, en la tercera fase (crecimiento o agrandamiento), la lesión quística puede expandirse gradualmente. La expansión está facilitada por la continua proliferación epitelial en la pared, la elevada presión hidrostática interna y la actividad sostenida de mediadores inflamatorios que mantienen la resorción ósea en la periferia del quiste.
Un aspecto biológico importante es la distinción entre granuloma periapical y quiste radicular, dos posibles evoluciones de la periodontitis apical crónica. Ambos comienzan de forma similar (tejido inflamatorio crónico en el ápice), pero en el granuloma los restos epiteliales de Malassez no llegan a formar una cavidad revestida de epitelio, quedando la lesión como un tejido de granulación inflamatorio sólido (sin luz central).
El granuloma periapical puede considerarse un precursor del quiste radicular: se estima que muchos quistes pasan por una fase inicial de granuloma antes de cavitarse. Sin embargo, no todos los granulomas se transforman en quistes; de hecho, una proporción de lesiones periapicales crónicas se resuelve como granulomas “estables” sin desarrollar cavidad.
Los motivos de por qué algunas lesiones evolucionan a quiste y otras no no se conocen completamente. Investigaciones recientes sugieren que factores moleculares locales pueden influir, como niveles más altos de ciertos mediadores: por ejemplo, se han encontrado concentraciones elevadas de endotoxinas bacterianas y citoquinas proinflamatorias en fluidos de quistes radiculares comparados con otras lesiones, lo que indicaría una estimulación más intensa de la proliferación epitelial en aquellos casos.
Otra teoría debatida en la literatura es la de la autosustentabilidad del quiste radicular. Tradicionalmente, se ha diferenciado entre quistes “verdaderos” (completamente aislados del conducto radicular, sin comunicación con el diente) y quistes “de bolsillo” (aquellos cuyo lumen quístico mantiene una pequeña comunicación con el canal radicular infectado).
Se planteaba que los quistes verdaderos, al estar aislados, podrían mantenerse y crecer incluso si se elimina la infección pulpar, debido a que su pared epitelial podría continuar segregando líquido y mediadores inflamatorios de manera autónoma. Por el contrario, en los quistes de bolsillo se asumía que al remover la infección del conducto (por ejemplo, con un tratamiento de endodoncia) la lesión perdería el estímulo y podría curar más fácilmente.
Estudios actuales han revisado esta distinción y sugieren que ambos tipos de quiste dependen en gran medida de la presencia inicial de infección en el sistema de conductos y comparten un comportamiento inflamatorio similar, diferenciándose solo morfológicamente Int. J. Odontostomat.. En la práctica, esto se traduce en que incluso las lesiones quísticas voluminosas (que presumiblemente incluyen quistes verdaderos) pueden responder favorablemente a la eliminación del foco infeccioso endodóntico.
A nivel biológico, una vez que se elimina la fuente constante de antígenos bacterianos (mediante la limpieza y sellado del conducto radicular), el quiste deja de recibir el impulso inflamatorio principal. Aunque la cavidad quística no desaparece instantáneamente, el equilibrio tiende a invertirse: los macrófagos y células inmunes comienzan a remodelar el tejido, el epitelio puede sufrir degeneración por falta de estímulo y la presión interna disminuye.
En suma, los principios biológicos clave del quiste radicular incluyen: (a) su génesis ligada a la necrosis pulpar y la infección bacteriana crónica; (b) la participación crítica del sistema inmunitario e inflamatorio en la destrucción tisular y en la inducción de la proliferación epitelial; (c) la formación de una cavidad quística mediante mecanismos de degeneración celular central y presión osmótica; (d) la capacidad de expansión controlada por la actividad inflamatoria continua; y (e) la potencial capacidad de curación o regresión una vez eliminada la causa, gracias a los procesos reparativos naturales (deposición de nuevo hueso, regeneración periodontal) que pueden ocurrir tras el tratamiento adecuado.
Estos fundamentos científicos han sido corroborados por numerosas investigaciones, y continúan siendo objeto de estudio para entender mejor por qué se producen distintas respuestas inflamatorias periapicales.
Diagnóstico del Quiste Radicular
La identificación de un quiste radicular combina la evaluación clínica, pruebas de vitalidad y técnicas de imagen. En la exploración clínica, un diente asociado a un posible quiste radicular suele dar respuesta negativa a las pruebas de vitalidad pulpar, lo que confirma la necrosis o pérdida de función de la pulpa. Puede haber una historia de caries profunda, tratamiento endodóntico fallido o trauma previo en ese diente.
Al palpar, si el quiste es grande, podría notarse una expansión ósea dura e indolora en la zona; si está activo o infectado, podría palparse dolor o fluctuación (indicativa de contenido líquido). La radiografía periapical es la herramienta diagnóstica de primera línea: típicamente muestra una imagen radiolúcida redondeada u oval en el ápice radicular, con bordes bien delimitados y a menudo una fina cortical esclerosada periférica.
Sin embargo, radiográficamente no es posible distinguir con total certeza un quiste radicular de otras lesiones periapicales crónicas (como el granuloma); el tamaño mayor de 1 cm y la presencia de bordes muy definidos sugieren un quiste, pero el diagnóstico diferencial radiológico no es concluyente sin examen histológico.
Para una evaluación más detallada, especialmente en lesiones extensas o cercanas a estructuras importantes, se emplea la tomografía computarizada de haz cónico (CBCT). La CBCT ofrece una visión tridimensional del quiste, permitiendo medir su extensión exacta en altura, anchura y profundidad, evaluar la integridad de las corticales óseas y la relación con senos maxilares, fosas nasales o nervios, así como detectar posibles perforaciones radiculares o divisiones internas.
El diagnóstico definitivo de un quiste radicular es histopatológico. Es decir, la confirmación absoluta de que la lesión periapical es un quiste (y no un granuloma u otro tipo de quiste no relacionado con el diente) se obtiene analizando la lesión al microscopio tras una biopsia o enucleación quirúrgica.
El estudio histopatológico mostrará el revestimiento epitelial característico y la cápsula inflamatoria descritos anteriormente, confirmando la naturaleza del quiste. No obstante, en la práctica clínica cotidiana, muchas veces no se realiza biopsia si la lesión ha respondido al tratamiento endodóntico y ha sanado radiográficamente, dado que la mejoría clínica sugiere que probablemente era un quiste o granuloma que se resolvió.
El diagnóstico diferencial de una radiolucidez periapical incluye: granuloma periapical (lesión más pequeña, también por necrosis pulpar, sin cavidad quística), absceso periapical crónico con tracto fistuloso, y lesiones de otro origen como el quiste periodontal lateral (de origen no pulpar, asociado a vitalidad dental), quiste nasopalatino (cuando está en la región anterior maxilar media), quistes odontogénicos del desarrollo e incluso algunas neoplasias odontogénicas benignas.
Un aspecto clave es verificar la vitalidad del diente involucrado: si la pieza está vital y sana, la lesión radiolúcida apical no puede ser un quiste radicular, orientando hacia otro diagnóstico (por ejemplo, un quiste periodontal lateral).
Tratamiento para los Quistes en los Dientes
El tratamiento para la eliminación del quiste se determinará en función del estado del diente, de la endodoncia, del tamaño del quiste, de su origen, de la afectación de dientes vecinos, etc. Nuestro especialista valorará todos estos factores teniendo en cuenta los resultados de las pruebas previas que solicitemos.
El tratamiento de los quistes puede implicar distintas técnicas:
- Endodoncia o reendodoncia de los dientes afectos.
- Exodoncia de dientes afectos que no tengan viabilidad.
- Apiceptomía: Obturación retrógrada para obtener un sellado del diente y evitar la recidiva del quiste.
- Reconstrucción de encía y partes blandas para obtener una buena salud periodontal y una buena estética.
Si el quiste radicular aún no es extenso, se puede tratar la pieza con una endodoncia. Si se produce un quiste después de una endodoncia, suele significar que el tratamiento radicular asociado no se ha realizado perfectamente.
La cirugía para eliminar los quistes radiculares es bastante rápida (unos 30 minutos) y se realiza con anestesia local. El procedimiento no es doloroso y primero se realiza un drenaje para eliminar el líquido seroso del quiste y luego se elimina el epitelio para evitar que el quiste vuelva a formarse.
Si trascurrido un tiempo, la lesión no desaparece a pesar de haber tratada, habrá que intervenir quirúrgicamente para eliminar el quiste. Esta pequeña intervención se realizará con anestesia local y es totalmente indolora.
APICECTOMÍA - Así se elimina una INFECCIÓN en la raíz del DIENTE | Dentalk! ©
Prevención
El mejor remedio para evitar la formación de quistes periapicales es, como siempre, la prevención. La causa más frecuente por la que aparecen los quistes dentales son los procesos infecciosos. Por lo tanto, la mejor prevención es mantener una buena higiene dental y realizar visitas periódicas a nuestra clínica dental. Llevaremos a cabo tratamientos de control y prevención.
Desde la Clínica Dental Larrañaga queremos aconsejaros la importancia de que desarrollemos el hábito de acudir al dentista al menos una vez al año y de realizarnos una radiografía anual de control.
| Quiste | Descripción | Tratamiento |
|---|---|---|
| Radicular | Se encuentra en la punta de la raíz del diente. | Endodoncia, Apiceptomía o Exodoncia |
| Lateral | Se localiza en el lateral de las raíces dentales. | Tratamiento periodontal y/o cirugía. |
| Residual | Aparece tras la extracción de un diente si no se retira el tejido infectado. | Extirpación quirúrgica. |
Únete a una comunidad dedicada a mejorar tu bienestar bucodental. Porque una boca sana es el inicio de un cuerpo saludable.
tags: #quiste #verdadero #endodoncia