La dentina, a diferencia del esmalte, es un tejido vital y dinámico. Esto le permite modificar su microestructura y composición como respuesta a procesos fisiológicos (edad, atricción) o patológicos, tales como la erosión, la abrasión, la abfracción o la caries. Estas formas de dentina alterada que se originan son los substratos adhesivos más importantes clínicamente y, además, son menos receptivos a los tratamientos adhesivos que la dentina normal.
De ahí el interés en conocer las características histopatológicas de la dentina afectada por caries y la dentina esclerótica, que la diferencian de la dentina sana, para así entender la dificultad que presenta realizar un procedimiento adhesivo estable y duradero en estos substratos.
PORQUE mis DIENTES tienen MANCHAS BLANCAS?? / 3 CAUSAS POSIBLES!! 😱👈
Dentina Afectada por Caries
El acierto en relacionar los hallazgos histopatológicos y el comportamiento clínico frente a la caries dentinaria se lo debemos, sin lugar a dudas, al grupo de investigación dirigido por el Prof. Fusayama. Ya en sus primeros trabajos llegaron a la conclusión de que el color y la dureza de la dentina cariada no se corresponden con su grado de deterioro por la invasión bacteriana, y, además, no son criterios fáciles de aplicar con precisión en clínica.
Del mismo modo, describieron que la caries dentinaria está formada por dos capas:
- Una capa superficial que está severamente descalcificada y no se puede re mineralizar fisiológicamente. Esta capa la denominaremos también dentina infectada.
- Y una capa profunda en la que la descalcificación es moderada y a la que nos referiremos indistintamente como dentina afectada por caries.
Estas dos capas se pueden distinguir clínicamente por su tinción selectiva con fucsina básica al 0.5% en propilenglicol. La dentina afectada por caries no se tiñe con la fucsina, mientras que la infectada sí. Estas dos capas presentan, por tanto, características ultramicroscópicas, bioquímicas y fisiológicas diferentes.
Capa Superficial o Capa de Dentina Infectada
Se caracteriza porque la estructura histológica está completamente perdida. Los túbulos dentinarios están desorganizados y su interior está ocupado por bacterias que proliferan en su interior. Debido a la desmineralización que acompaña al proceso carioso la dentina peritubular desaparece y el diámetro tubular aumenta.
Las bacterias van invadiendo la dentina intertubular, facilitado este hecho por la pérdida de la dentina peritubular, y los túbulos van coalesciendo unos con otros, dando lugar a la formación de áreas de necrosis. Otra vía de difusión bacteriana son las ramificaciones laterales de los túbulos dentarios.
Junto a los túbulos llenos de bacterias se observan túbulos vacíos, en los que en su interior hay cristales granulares sueltos. En la dentina intertubular se aprecia una desmineralización severa, las fibras de colágeno quedan expuestas total o parcialmente y están desnaturalizadas. Estudios bioquímicos revelaron que los precursores del colágeno y los enlaces intermoleculares están disminuidos. Además, los cristales liberados son granulares y no guardan relación con la estructura orgánica.
Dado que no hay procesos odontoblásticos vivos y las fibras colágenas están irreversiblemente dañadas, esta dentina no se puede remineralizar fisiológicamente, por lo que debe ser eliminada clínicamente.
Capa Profunda o de Dentina Afectada por Caries
Esta capa se puede dividir a su vez en tres áreas, teniendo todas en común que la estructura dentinaria está conservada:
- Capa túrbida.
- Zona transparente o translúcida.
- Zona subtransparente.
En la capa túrbida los procesos odontoblásticos están presentes y vivos. La dentina peritubular ya sí es evidente y, aunque la dentina intertubular está desmineralizada, las fibras colágenas no están desnaturalizadas y presentan sus bandas características. Estudios bioquímicos han puesto de manifiesto que los enlaces intermoleculares están reducidos, pero hay más precursores del colágeno.
Otra característica es que los cristales de hidroxiapatita son más cortos, puesto que la desmineralización afecta en primer lugar a sus extremos. Aunque se considera una capa libre de bacterias, hay autores que han demostrado su presencia.
En la zona transparente o translúcida, la dentina intertubular está también desmineralizada parcialmente. Hay una característica importante y es que los túbulos dentinarios están llenos de cristales de whitloquita. Estos cristales son de gran tamaño y más resistentes al ataque ácido. Esta esclerosis tubular es la responsable de su aspecto transparente o translúcido.
Los depósitos intratubulares no se sabe con certeza si son un mecanismo de defensa activo o el resultado de un fenómeno cíclico de disolución y precipitación de los cristales. Lo que sí se ha demostrado es que su presencia disminuye la permeabilidad dentinaria y, por tanto, el paso de ácidos, bacterias y productos bacterianos, sirviendo de protección para el tejido pulpar.
Por estos motivos es una dentina que debemos respetar durante la remoción de la caries. Algunos autores denominan a la dentina transparente dentina esclerótica, de hecho, clínicamente se describía como una dentina más dura a la exploración. Sin embargo, aunque el interior de los túbulos está ocupado por cristales de whitloquita, como ocurre en la dentina esclerótica, es una dentina significativamente más blanda.
Esto se debe a que su matriz intertubular está desmineralizada como consecuencia del proceso carioso y, como ya ha sido demostrado, las propiedades mecánicas de la dentina dependen de las de la dentina intertubular.
Por último, la dentina subtransparente no es más que una zona de transición entre la zonza transparente y la dentina sana subyacente, por lo que encontramos menos calcificaciones intratubulares y más áreas de dentina no afectada.
Adhesión a la Dentina Afectada por Caries
Si revisamos la literatura, los datos referentes a la resistencia adhesiva en dentina afectada por caries son escasos. Esta ausencia de información se debe a que los diferentes tests disponibles necesitaban evaluar áreas extensas y uniformes, circunstancia que es imposible de conseguir en dentina afectada por caries.
El desarrollo de la técnica de microtensión permitió evaluar áreas adhesivas cercanas al milímetro cuadrado y, basándose en esta metodología, Nakajima pudo medir de forma selectiva la resistencia a la tensión en la dentina afectada por caries, áreas que se caracterizan por ser irregulares y pequeñas.
En sus diferentes estudios compararon la eficacia adhesiva obtenida con diferentes sistemas adhesivos en molares cariados, distinguiendo los valores obtenidos en la dentina afectada por caries y en la dentina sana procedente de un mismo espécimen. Para distinguir la dentina infectada de la afectada utilizaban fucsina básica y tras realizar el test de microtensión, determinaban la microdureza de cada espécimen para certificar si era o no dentina afectada.
En sus estudios también observaron las características morfológicas de la interfase generada para cada tipo de adhesivo y dentina con microscopía electrónica de barrido.
Los hallazgos más significativos de dichos estudios pueden resumirse de la siguiente forma:
- Los valores de resistencia adhesiva son inferiores en dentina afectada por caries, comparados con los obtenidos en dentina sana procedentes ambas de los mismos especímenes.
- El grosor de la capa híbrida formada en dentina afectada por caries es mayor. Esto se debe a que la dentina está previamente desmineralizada, por lo que los adhesivos pueden infiltrar una zona más profunda. Sin embargo, no se corresponden el grosor de esta capa con la resistencia adhesiva obtenida.
- La microdureza de la dentina afectada por caries es siempre significativamente inferior a la de la dentina sana, a pesar de que los túbulos dentinarios estén obliterados por cristales minerales.
- Los autores recomiendan realizar una técnica de grabado total con ácido ortofosfórico en concentraciones entre el 32-37%, puesto que consiguen remover de forma más efectiva los cristales intratubulares y, por tanto, mayor formación de tags de resina principales y laterales, que cuando utilizan concentraciones menores (10%).
- Los resultados obtenidos ponen de manifiesto que la técnica de adhesión húmeda mejora la adhesión establecida no sólo en dentina sana, sino también en dentina afectada por caries.
- Las nuevas formulaciones de los sistemas adhesivos, como son los que se presentan en una solo frasco, aportan mejores valores de resistencia adhesiva tanto en dentina sana como en la afectada por caries.
- La información sobre la resistencia adhesiva obtenida con los sistemas autograbadores es aún insuficiente. Los autores describen que el grosor de la capa híbrida también está aumentado, por lo que esta dentina es también permeable a los monómeros ácidos, puesto que está previamente desmineralizada por el proceso carioso y es más porosa.
Las posibles causas que justifican los valores inferiores obtenidos en la dentina afectada por caries son:
- El colágeno de la dentina afectada puede estar alterado por el proceso carioso o por efecto del grabado ácido.
- La dentina afectada está desmineralizada per se, por lo que el frente de desmineralización tras el grabado es mayor y los adhesivos quizá no lo infiltren completamente. Este hecho supondría que quedara una zona de dentina desmineralizada sin infiltrar y, por tanto, sensible a la degradación hidrolítica.
- Por último, los depósitos intratubulares dificultan la penetración de los monómeros y, por tanto, la formación de tags de resina con hibridación de las paredes intratubulares y de las ramificaciones laterales.
De acuerdo con la mayoría de los autores, para conseguir una adhesión estable y duradera al tejido dentinario se ha de formar una capa híbrida no sólo en la dentina intertubular, sino también en las paredes de los túbulos, circunstancias todas ellas que estarían dificultadas o imposibilitadas en esta dentina afectada.
Dentina Esclerótica
Estudios clínicos han puesto de manifiesto que las restauraciones de resina compuesta adheridas a dentina esclerótica o anciana muestran un porcentaje mayor de fracaso clínico. Esta dentina, que ha estado sometida a fenómenos de erosión, abrasión, atricción, abfracción o simplemente, como consecuencia del paso de los años, presenta una serie de características histopatológicas que condicionan este fracaso.
Características Histopatológicas de la Dentina Esclerótica
La dentina esclerótica puede distinguirse visualmente utilizando la escala de Esclerosis dentinaria de Carolina del Norte:
| Categoría | Descripción |
|---|---|
| 1 | No hay esclerosis evidente, la dentina es opaca, de color amarillo claro o blanquecino sin alteración del color. Se aprecia una pequeña translucidez o transparencia. |
| 2 | Existe una translucidez irregular que abarca menos del 50% del área superficial. |
| 3 | Las áreas irregulares translúcidas o transparentes ocupan más del 50% del área superficial. |
| 4 | La dentina tiene una apariencia de cristal, de estar vitrificada, amarrilla oscura o con un color marronáceo, y la mayor parte de la dentina presenta translucidez o transparencia. |
Al igual que la dentina afectada por caries, en la dentina esclerótica los túbulos dentinarios están obliterados por cristales de whitloquita, resistentes al ataque ácido, lo que condiciona que su permeabilidad esté reducida. Sin embargo, la dentina intertubular no está desmineralizada, sino todo lo contrario y, por encima de esta área hipermineralizada, se aprecia una capa de bacterias.
Adhesión a Dentina Esclerótica
Los estudios que evalúan la resistencia adhesiva a esta forma de dentina alterada son escasos por los mismos motivos que fueron expuestos para la dentina afectada por caries. Y, al igual que ocurría con esta dentina, la modificación de la técnica de microtensión, en este caso por el Dr. Yoshiyama, permitió cuantificar la resistencia adhesiva en zonas de esclerosis.
Estos autores encontraron que los valores de resistencia adhesiva en dentina procedente de lesiones en cuña eran inferiores a los que obtenían en lesiones producidas artificialmente y achacaban este hecho a las características histológicas anteriormente descritas. La calcificación intratubular condicionaría la penetración intratubular de la resina adhesiva y la presencia de la capa hipermineralizada dificultaría la desmineralización y penetración posterior de la resina.
En cuanto a la morfología de la interfase generada en la dentina esclerótica, son muy interesantes los artículos de Prati y cols. y de Kwong y cols. Los autores describen que se produce una menor infiltración intratubular (tags de resina) por la presencia de cristales de whitloquita. Además, los tags de resina son anchos en sus primeras 3-4 micras, luego se estrechan mucho y, generalmente, son más cortos, correspondiéndose con un efecto más superficial del grabado ácido debido a la hipermineralización. Por los mismos motivos, rara vez se observan tags laterales.
La hipermineralización superficial de la dentina intertubular ocasiona que las capas híbridas que se forman sean más delgadas.

¿Qué es la Caries?
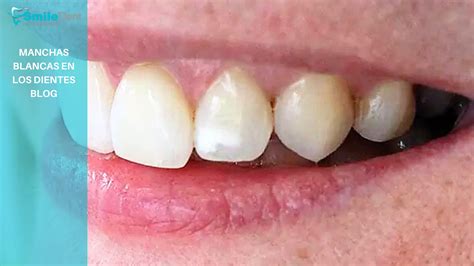
Las manchas blancas en el esmalte dental se producen por una alteración en la mineralización de la superficie del diente. Es decir, algo ha afectado el esmalte haciéndolo perder minerales y volviéndolo opaco o de un color más claro que el resto. La causa más frecuente de manchas blancas es la desmineralización del esmalte por acumulación de placa bacteriana.
Una higiene oral deficiente (especialmente con aparatos de ortodoncia o prótesis) facilita la aparición de estas manchas. Una alimentación poco equilibrada también puede contribuir a las manchas blancas. Por un lado, una dieta baja en minerales esenciales como calcio, fósforo o magnesio puede predisponer a un esmalte más débil y propenso a la descalcificación.
Por otro lado, el consumo excesivo de alimentos y bebidas azucaradas o muy ácidas erosiona el esmalte. Refrescos carbonatados, zumos cítricos en exceso, dulces y alimentos ácidos van desgastando la superficie del diente. Este ácido constante facilita que el esmalte pierda minerales. El resultado son áreas opacas blancuzcas, señal de desmineralización.
La fluorosis dental es otra causa de manchas blancas, aunque solo ocurre durante la formación de los dientes permanentes. Si un niño pequeño ingiere flúor en exceso mientras se desarrollan sus dientes (aproximadamente entre los 0 y 8 años de edad), el esmalte puede formarse con un aspecto moteado. Hay que aclarar que la fluorosis leve es principalmente un problema estético y no afecta la función del diente.
La hipoplasia del esmalte es un defecto en la formación del esmalte dental. A diferencia de la desmineralización por ácidos o placa, en este caso el diente ya erupciona con zonas de esmalte menos mineralizadas. Esto puede ocurrir por diversos motivos durante el desarrollo dental: factores genéticos, deficiencias nutricionales o enfermedades en la infancia, fiebre prolongada, consumo de ciertos antibióticos como las tetraciclinas durante el embarazo o primeros años, etc.
El resultado de la hipoplasia son dientes que presentan manchas o parches blancos desde que salen. Estas manchas indican que el esmalte allí es más débil. Aunque la hipoplasia solo ocurre mientras el diente se forma (niñez), sus efectos se ven toda la vida si no se tratan. Además, esas zonas son más vulnerables a la caries.
Tratamientos para las Manchas Blancas
Es poco probable que las manchas blancas desaparezcan por sí solas. Recuerda que implican un cambio en la estructura del esmalte (pérdida de minerales). Si bien una pasta con flúor o calcio puede ayudar a reforzar un poco el esmalte (y es recomendable usarla), las manchas ya formadas generalmente requieren un tratamiento profesional para eliminarlas por completo.
La elección del tratamiento dependerá de la causa y de la profundidad de la lesión en el esmalte. Como dentista, siempre empiezo evaluando cuánto del esmalte está afectado y si aún hay posibilidad de remineralizarlo.
En casos donde las manchas blancas son superficiales, el primer paso suele ser una limpieza profesional. Si la causa fue placa acumulada, una profilaxis con el dentista (que incluye ultrasonidos para el sarro y pastas de pulido especiales) puede mejorar bastante el aspecto. Además, tras la limpieza, el diente queda más receptivo a tratamientos remineralizantes (porque no hay placa interfiriendo).
Si identificamos que la mancha es una lesión incipiente de caries (desmineralización sin cavidad), podemos intentar revertirla mediante remineralización. ¿En qué consiste? En aplicar productos con alto contenido en fluoruro u otros minerales para que el esmalte vuelva a endurecerse. Por ejemplo, barnices de flúor aplicados por el dentista, pastas dentales de prescripción con 5000 ppm de flúor (mucho más concentradas que las de uso común) o geles con caseína-fosfopéptido y fosfato de calcio (CPP-ACP).
La efectividad de la remineralización depende de cada caso (si la mancha es muy profunda no bastará), pero siempre es recomendable intentarlo en manchas recientes.
La microabrasión es una técnica mínimamente invasiva para tratar manchas blancas superficiales. Consiste en pulir microscópicamente la capa externa del esmalte donde está la mancha. Para ello utilizamos una pasta abrasiva especial y ácidos suaves que eliminan unas pocas micras de esmalte.
El blanqueamiento dental profesional puede ser un aliado para uniformizar el color del diente cuando hay manchas leves. Suelo recomendar el blanqueamiento complementario tras otros tratamientos. Por ejemplo, después de una microabrasión o de remineralizar, hacer un blanqueamiento ayuda a homogeneizar el resultado.
Las carillas estéticas son la solución definitiva para manchas blancas muy marcadas o resistentes a otros tratamientos. Recomiendo carillas únicamente en casos donde las manchas son profundas, extensas o asociadas a defectos del esmalte difíciles de corregir de otra forma. Por ejemplo, en fluorosis moderada o severa que dejó un moteado blanco/marrón en varios dientes, o en hipoplasias extensas.
Prevención de las Manchas Blancas
La mayoría de las manchas blancas surgen por hábitos o factores que podemos controlar en gran medida.
- Higiene oral rigurosa: Cepíllate los dientes al menos dos veces al día (idealmente después de cada comida) con una pasta fluorada. Usa hilo dental o cepillos interdentales una vez al día para limpiar entre los dientes.
- Alimentación equilibrada: Lleva una dieta rica en nutrientes, incluyendo fuentes de calcio (lácteos, verduras de hoja verde, frutos secos) y vitaminas. Evita el exceso de azúcares y alimentos ácidos.
- Uso adecuado del flúor: Aplica las recomendaciones sobre el flúor según la edad. En niños pequeños, como mencioné, supervisa el cepillado y usa una porción mínima de pasta infantil con flúor.
- Visitas regulares al dentista: Acude a revisiones periódicas, al menos una vez al año (o cada 6 meses si tienes antecedentes de caries o ortodoncia).
- Evita remedios caseros agresivos: Ten cuidado: estos métodos caseros pueden ser abrasivos y desgastar el esmalte, paradójicamente causando más desmineralización y manchas.
- No fumes: El tabaco, además de manchar los dientes de amarillo, afecta la salud de las encías y la saliva, disminuyendo la protección natural de tu boca.
tags: #zona #translucida #de #la #caries