Los aparatos dentales, comúnmente conocidos como brackets, son dispositivos ortodónticos fijos diseñados para corregir la alineación de los dientes y mejorar la oclusión. Este artículo proporciona una visión detallada de los brackets, desde su definición médica hasta las últimas innovaciones en su aplicación.
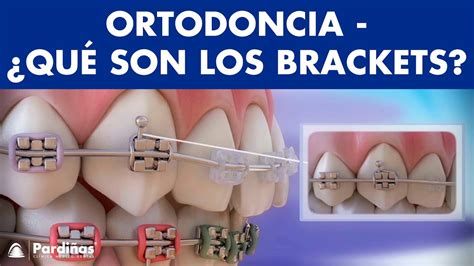
Definición y Clasificación
Los brackets se definen médicamente como dispositivos ortodónticos fijos metálicos, cerámicos o poliméricos que se adhieren directamente a la superficie vestibular o lingual de los dientes para ejercer fuerzas controladas y dirigir el movimiento dentario durante el tratamiento ortodóntico. Según la clasificación internacional de dispositivos médicos ortodónticos (ISO 15841), los brackets se categorizan como elementos activos de clase IIa dentro de los aparatos correctivos fijos.
Historia y Evolución
El concepto moderno de brackets fue desarrollado por Edward Angle en 1928 con su sistema de arco de canto, evolucionando posteriormente con las contribuciones de Raymond Begg en 1956 y Lawrence Andrews en 1970, quien estableció las bases de la técnica de arco recto.
Relevancia Clínica
La relevancia clínica actual en odontología moderna radica en su capacidad para generar movimientos dentarios tridimensionales precisos, permitiendo correcciones de maloclusiones complejas con control biomecánico superior a otros sistemas ortodónticos.
Mecanismos Moleculares
Los mecanismos moleculares involucrados en el movimiento dentario mediado por brackets se fundamentan en la activación del ligamento periodontal mediante fuerzas mecánicas que generan áreas de compresión y tensión. En las zonas de compresión, se produce hipoxia tisular que estimula la liberación de factores angiogénicos y la activación de osteoclastos mediante el sistema RANK/RANKL/OPG. Los osteoclastos liberan enzimas proteolíticas como catepsina K y metaloproteinasas de matriz (MMP-1, MMP-2, MMP-9) que degradan la matriz ósea.
Los procesos bioquímicos específicos incluyen la activación de canales iónicos mecanosensibles, incremento del calcio intracelular, activación de la vía cAMP/PKA y modulación de factores de transcripción como c-Fos, c-Jun y NFκB. Las interacciones a nivel tisular involucran no solo el ligamento periodontal sino también la pulpa dental, donde se observa incremento en la vascularización y cambios en la inervación sensorial.
Características Macroscópicas
Macroscópicamente, los brackets presentan dimensiones estandardizadas según especificaciones ADA: altura promedio de 3.5-4.2 mm, ancho de 2.8-3.8 mm y espesor de 1.2-1.8 mm. La morfología específica incluye una base de adhesión con superficie retentiva mediante grabado químico o mecánico, creando microretenciones de 50-100 micras de profundidad. El slot o ranura principal presenta dimensiones precisas: .018″ x .025″ o .022″ x .028″ según el sistema utilizado.
Los brackets autoligables incorporan mecanismos de cierre mediante clips deslizantes, tapas giratorias o sistemas de compresión elástica, eliminando la necesidad de ligaduras elásticas o metálicas. La distribución anatómica específica requiere posicionamiento vertical a 4.5 mm del borde incisal en incisivos, 4.0 mm en caninos, 3.5 mm en premolares y 4.0 mm en molares.
Factores Predisponentes
Los factores predisponentes genéticos incluyen polimorfismos en genes reguladores del desarrollo craneofacial como MSX1, PAX9, IRF6 y TBX1, que influyen en la morfología esquelética y dental. La heredabilidad de las maloclusiones se estima en 60-85% según estudios en gemelos. Las condiciones sistémicas asociadas incluyen síndromes genéticos como Down (maloclusión en 95% de casos), Marfan, Ehlers-Danlos y fisuras labiopalatinas.
Los hábitos y estilos de vida influyentes incluyen dieta occidental procesada que reduce la estimulación masticatoria, lactancia artificial que altera el desarrollo maxilar, y patrones de sueño que afectan el crecimiento craneofacial.
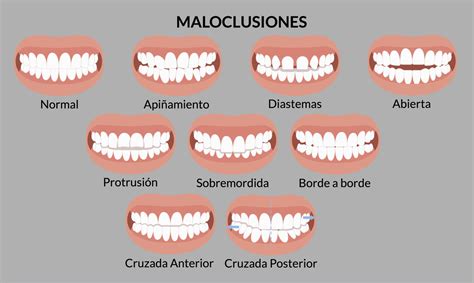
Criterios de Inclusión y Métodos Diagnósticos
Los criterios de inclusión para brackets incluyen maloclusiones severas con discrepancia superior a 6 mm, necesidad de movimientos radiculares complejos, dientes con giroversiones mayores a 45°, casos que requieren anclaje máximo y pacientes con compliance limitado.
Los métodos diagnósticos específicos incluyen análisis cefalométrico de Steiner, Ricketts y McNamara, fotografías intraorales estandarizadas, modelos de estudio digitales con análisis morfométrico 3D y tomografía computarizada de haz cónico (CBCT) para casos complejos. Los algoritmos diagnósticos consideran la edad ósea (mediante radiografía de muñeca), biotipo facial (dolicofacial, mesofacial, braquifacial), patrón esquelético (Clase I, II, III) y índice de maloclusión (IOTN, PAR, ICON).
Tratamientos y Técnicas Quirúrgicas Asociadas
Los tratamientos de primera línea incluyen brackets metálicos convencionales con eficiencia del 95% en casos de complejidad moderada, brackets autoligables que reducen el tiempo de tratamiento en 15-25% y disminuyen las citas en 30%. Las técnicas quirúrgicas asociadas incluyen exposición de caninos incluidos con tracción ortodóntica, corticotomías para acelerar el movimiento (reducción del tiempo en 40-60%), micro-implantes para anclaje esquelético y expansión rápida del maxilar con aparatos fijos.
Monitoreo y Seguimiento
El monitoreo y seguimiento requiere citas cada 4-6 semanas con evaluación de higiene oral mediante índice de O’Leary, control radiográfico semestral y fotografías de progreso trimestrales. La evolución natural del tratamiento con brackets muestra fases predecibles: dolor inicial de 3-7 días con intensidad VAS 4-6, adaptación funcional en 2-3 semanas y movimiento dentario activo detectable radiográficamente a partir de las 3-4 semanas.
Pronóstico
El pronóstico con tratamiento temprano (9-12 años) presenta tasas de éxito del 92-96%, mientras que el tratamiento tardío (>18 años) alcanza 85-90% de éxito debido a menor adaptabilidad tisular y compliance. Las tasas de éxito específicas varían según el tipo de movimiento: inclinación simple 98%, movimiento corporal 95%, rotación 90%, intrusión 85% y extrusión 97%.
Prevención
La prevención primaria se enfoca en el diagnóstico interceptivo temprano mediante exámenes ortodónticos a los 7 años según la American Association of Orthodontists, identificando factores de riesgo modificables como hábitos deletéreos, respiración bucal y pérdida prematura de dientes temporales. La prevención secundaria comprende mantenedores de espacio tras pérdida prematura de molares temporales, expansión temprana del maxilar en mordidas cruzadas posteriores y tracción extraoral en maloclusiones de Clase II durante el pico de crecimiento.
Medidas Individuales
Las medidas individuales específicas durante el tratamiento con brackets incluyen técnica de cepillado modificada con cepillos especializados, irrigadores orales con presión de 30-60 psi, pastas dentales con flúor de 1450 ppm y enjuagues antisépticos con clorhexidina al 0.12% durante períodos de gingivitis.
Tecnologías Emergentes y Medicina Personalizada
Las tecnologías emergentes comprenden brackets impresos en 3D personalizados según la anatomía individual, realidad aumentada para planificación de tratamiento, inteligencia artificial para predicción de resultados y nanotecnología para crear superficies antibacterianas. La medicina personalizada busca adaptar los tratamientos según polimorfismos genéticos que afectan la velocidad de movimiento dentario, microbioma oral específico y respuesta inflamatoria individual.
Interacciones con Otras Especialidades
Las interacciones con otras especialidades requieren coordinación con periodoncia para manejo de pacientes con enfermedad periodontal, donde se necesita control previo de la inflamación y monitoreo estrecho del nivel de inserción clínica. La derivación a cirugía maxilofacial está indicada en maloclusiones esqueléticas severas con discrepancia esquelética superior a 8 mm, asimetrías faciales significativas y casos quirúrgicos-ortodónticos que requieren osteotomías combinadas con tratamiento con brackets.
Implicaciones Sistémicas y Aspectos Psicológicos
Las implicaciones sistémicas consideran que el tratamiento ortodóntico puede afectar la función temporomandibular, requiriendo evaluación previa de signos y síntomas de DTM. Los aspectos psicológicos incluyen impacto en autoestima especialmente en adolescentes, donde el soporte psicológico puede ser necesario durante las primeras semanas de adaptación.
Marco Regulatorio en España
En España, la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) juega un papel crucial en la regulación de productos sanitarios como los brackets. La AEMPS ha publicado un procedimiento de consulta sobre la cualificación y clasificación de productos sanitarios con el fin de proporcionar un apoyo regulatorio y potenciar la innovación e investigación. Mediante este procedimiento, la AEMPS evalúa toda la información y documentación aportada sobre el producto y emite una decisión final sobre la cualificación y/o clasificación del producto.
Los productos sanitarios están regulados a nivel europeo por el Reglamento (UE) 2017/745 y a nivel nacional por el Real Decreto 192/2023. Actualmente, nos encontramos en un periodo transitorio de implementación de la legislación, con plazos que han sido ampliados por el Reglamento 2023/607. La AEMPS ha publicado una Guía para la comercialización de productos sanitarios en España con el fin de orientar a los agentes económicos de productos sanitarios que vayan a comercializar productos sanitarios en el mercado español, y ayudarles a entender y a cumplir con los requisitos establecidos en la legislación.