Los tratamientos periodontales varían según el tipo de enfermedad periodontal que el paciente presente. Haciendo un resumen, en fase uno se diagnostica y se instruye al paciente sobre qué puede hacer para mejorar, se realiza una higiene.
En la fase dos se realiza un raspaje y alisado radicular (scaling and root planing), en la fase tres, puede repetirse esos raspados o pasar a una fase de cirugía regenerativa o resectiva.
Tipos de cirugía periodontal.
Fases del Tratamiento Periodontal
El tratamiento de la periodontitis requiere cuatro pasos, desde el diagnóstico de la enfermedad periodontal hasta la terapia periodontal de mantenimiento (Sanz y cols. 2020; Tonetti y cols. 2012; Tonetti y cols. 2018).
- Diagnóstico: Identificación de la enfermedad periodontal.
- Terapia Inicial: Instrucción del paciente sobre higiene oral y eliminación de biofilm.
- Cirugía o Instrumentación Subgingival: Abordaje quirúrgico (resectivo o regenerativo) o repetición de la instrumentación subgingival (Papapanou y cols. 2018).
- Mantenimiento Periodontal: Medidas para prevenir la recidiva de la enfermedad.
Cirugía Periodontal: Un Enfoque Detallado
El abordaje quirúrgico se puede realizar mediante colgajo de acceso, cirugía resectiva o regenerativa (Cairo y cols. 2013; Cairo y cols. 2015; Carnevale 2007; Carnevale y cols. 2008; DeSanctis y Murphy 2000).
Cirugía Resectiva
Las primeras técnicas quirúrgicas utilizadas en cirugía periodontal estaban descritas para tener acceso a las superficies radiculares y así poder desbridarlas adecuadamente. Ese acceso podía realizarse sin escisión de la bolsa de tejidos blandos o sin involucrar a los tejidos duros.
Más tarde, se describieron procedimientos mediante las cuales no solo se trataban los tejidos blandos, pero también a los tejidos duros. De la simple gingivectomía pasó a realizarse una cirugía a colgajo que permitía exponer el hueso alveolar y a su vez dar a la zona intervenida un contorno fisiológico favorable a las medidas de higiene oral.
Cirugía Regenerativa
Una revisión sistemática con metaanálisis reciente demostró claramente la superioridad del tratamiento regenerativo en los defectos periodontales intraóseos en comparación con el uso exclusivo del colgajo de acceso (Nibali y cols. 2020). El objetivo final de la regeneración periodontal es obtener el cierre de la bolsa sin ninguna recesión gingival significativa, cambiar el pronóstico del diente comprometido mejorando su nivel de inserción clínica y proporcionar estabilidad a largo plazo (Aimetti y cols. 2021; Cortellini y cols. 2017; Kao y cols. 2015; Nibali y cols.
El éxito de la terapia periodontal regenerativa depende de varios factores como los niveles de biofilm, el sangrado al sondaje residual, las condiciones sistémicas, el hábito tabáquico, la morfología del defecto, la movilidad dentaria, la estabilidad inicial y tardía de la herida, el tipo de biomateriales, la elección del diseño del colgajo y las habilidades quirúrgicas del clínico (Ainamo y Bay 1975; Cortellini y cols. 1993; Tonetti y cols. 1995; Tonetti y cols. 1996; Trombelli y Farina 2008; Wikesjo y cols. 1991; Wikesjo y Nilveus 1990).
En primer lugar, se recomienda controlar o modificar los factores relacionados con el paciente, los factores relacionados con la zona a tratar y los factores quirúrgicos para obtener resultados clínicos óptimos. Además, es fundamental proteger el espacio de regeneración frente a injerencias externas, ya que el fracaso de la herida afectará negativamente a los resultados de regeneración deseados (Wikesjo y cols.
Las innovaciones en la tecnología de los biomateriales y la adopción de la microcirugía condujeron a una era de diseño de colgajos mínimamente invasivos. El cambio en la selección del biomaterial, pasando de utilizar una membrana a la aplicación de productos biológicos, redujo la tasa de fracaso de la herida y mejoró las variables de resultados comunicadas por los pacientes (Rasperini y cols. 2021; Sanz y cols.
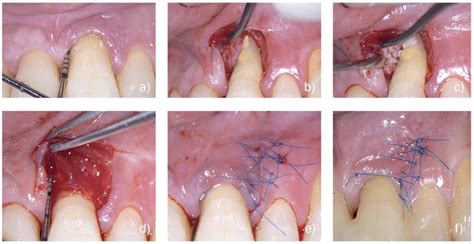
Técnica de preservación de papila entera.
Técnica de Preservación de Papila Entera (EPPT)
Recientemente se ha recomendado un enfoque quirúrgico novedoso, la técnica de preservación de papila entera (EPPT, entire papilla preservation technique) para el tratamiento regenerativo de defectos intraóseos profundos y anchos aislados (Aslan y cols. 2017a, 2017b, 2021; Nara y cols. 2024). La idea que subyace a la técnica EPPT es la preservación de los tejidos blandos interdentales y la integridad del colgajo mediante la eliminación de la incisión en la papila asociada al defecto, desplazando la incisión inicial a una localización relativamente más segura.
La EPPT solo requiere una única incisión vertical vestibular en el diente asociado al defecto, extendida solo 1-2 mm apical a la unión mucogingival y posicionada de manera contralateral al defecto óseo. En un reciente estudio clínico aleatorizado, los grupos experimental (con biomateriales) y control (sin biomateriales) mostraron un cierre primario del 100 % durante las fases temprana y tardía de cicatrización de la herida (Aslan y cols. 2020).
La técnica de preservación de papila entera tiene como objetivo proporcionar un acceso mecánico adecuado a los defectos intraóseos sin realizar ninguna incisión en la papila interdental asociada al defecto. Su particular diseño de colgajo, mediante la transposición de la línea de incisión a la línea-ángulo del diente asociado al defecto, se centra especialmente en la reducción del riesgo de fracaso en la cicatrización de la herida y en evitar la posterior exposición de los biomateriales regenerativos.
Es un hecho conocido que la exposición del biomaterial es una de las complicaciones relativamente frecuentes en la cirugía periodontal reconstructiva, y está asociada a unos resultados clínicos inferiores (Machtei 2001). Las técnicas quirúrgicas específicamente diseñadas para este fin han reducido en gran medida las complicaciones observadas en la fase de cicatrización de la herida (Cortellini y Tonetti 2015; Harrel y Rees 1995). Se ha propuesto la técnica de preservación de papila entera en un intento de aumentar aún más la probabilidad de disfrutar de una fase de cicatrización sin complicaciones.
Desde una perspectiva anatómica, está bastante claro que la incisión en la papila conlleva un riesgo de fracaso de la herida, especialmente en el tratamiento de defectos intraóseos profundos con ausencia de pared vestibular que terminará con un área bastante amplia, carente de irrigación sanguínea procedente del ligamento periodontal o del hueso alveolar. Por lo tanto, una papila tunelizada, que mantiene la integridad vascular de los tejidos blandos interdentales tanto desde la cara vestibular como lingual, puede reducir aún más el riesgo de fracaso de la herida (Barootchi y Tavelli 2022).
El uso de una técnica de tunelización para acceder a la zona del defecto requiere una incisión de descarga vertical en la cara vestibular. La incisión de descarga vertical puede causar problemas estéticos que conduzcan a una cicatriz antiestética. Por otro lado, el acceso adecuado al defecto intraóseo solo se puede lograr con una incisión vertical biselada para dar movilidad al colgajo vestibular de espesor completo.
La presencia de un espacio interdental estrecho que conlleve un alto riesgo de desgarro de la frágil papila interdental podría no ser una situación para aplicar este enfoque, incluso realizando la instrumentación quirúrgica adecuada. Además, esta novedosa técnica claramente aún no es aplicable a los defectos que afectan a la cara lingual del diente, y dicha morfología del defecto requeriría despegar la papila asociada al defecto para el desbridamiento.
El tratamiento de defectos óseos periodontales mediante técnicas quirúrgicas periodontales regenerativas es una modalidad de tratamiento eficaz. Este informe presenta un novedoso diseño quirúrgico para mejorar la estabilidad de la herida y evitar la exposición del biomaterial, favoreciendo así la cicatrización óptima de la herida en el tratamiento periodontal regenerativo.
La técnica de preservación de papila entera proporciona un acceso mecánico adecuado para el desbridamiento de defectos intraóseos interproximales aislados sin afectación palatina/lingual y favorece una cicatrización sin complicaciones de la papila asociada al defecto.
Tratamiento Periodontal Regenerativo en Dientes con Afectación Furcal
Debido a las condicionantes anatómicas y a su relativa inaccesibilidad para el control de placa por parte del paciente los dientes con afectación furcal representan un reto para los clínicos. Con el fin de tratar estas áreas de difícil manejo, se ha estudiado un amplio rango de modalidades de tratamiento entre las cuales destacan: el desbridamiento mecánico quirúrgico y no quirúrgico, la plastia furcal, la tunelización, la hemisección, la resección radicular y los tratamientos regenerativos, sin resultados concluyentes.
La etiología primaria de la enfermedad periodontal es la presencia y la maduración del biofilm dentario. El tratamiento de la periodontitis está enfocado en detener el desarrollo de dichas condiciones mediante la terapia mecánica subgingival, estableciendo unos niveles locales bacterianos compatibles con la salud gingival (Socransky y Haffajee, 2005). Algunos estudios han mostrado que la periodontitis crónica puede ser tratada con éxito mediante terapia quirúrgica y no quirúrgica.
En pacientes susceptibles de periodontitis la pérdida de inserción puede progresar hasta el punto de la exposición de la región furcal. Estudios sobre cadáveres humanos refieren que la prevalencia de dientes molares con afectación varía del 26-30% (Bissada and Abdelmalek, 1973) mientras estudios longitudinales aportan datos ligeramente mayores, siendo del 35% en molares mandibulares y 90% en molares maxilares (Ross and Thompson, 1980).
Se han descrito múltiples clasificaciones de las lesiones furcales basadas en el grado de sondaje horizontal y vertical. Las clasificaciones más comúnmente empleadas son las que aparecen en la tabla 1.
Clasificación de lesiones furcales.
Según una revisión recientemente publicada (Huynh-Ba, Kuonen y cols., 2009), que analiza estudios con un mínimo de cinco años de seguimiento, la tasa de supervivencia a largo plazo de molares con afectación furcal varía según el tipo tratamiento. En las lesiones de furcas de grado I el raspado y alisado radicular muestra buenos resultados mantenibles a largo plazo.
En otros estudios el tratamiento de elección es la regeneración tisular guiada (RTG). Los resultados obtenidos demuestran una tasa de supervivencia de un 100% a 5 años (Eickholz and Hausmann 2002), de un 98,1%, a 5 años en el de Dannewitz y cols. en 2006 y del 83,3% a 10 años en el de Eickholz y cols., 2006.
Pese a la relevancia de los resultados encontrados en los estudios de regeneración en molares con afectación furcal, hay que considerar que en estos se utiliza como variable respuesta principal la tasa de supervivencia a medio-largo plazo. Esta variable no aporta datos precisos en cuanto al tipo de cicatrización, característica de la inserción, grado de regeneración y estado clínico del diente tratado.
El principal objetivo de cualquier tipo de terapia sobre las lesiones de furcación es obtener el cierre completo de las mismas; si esto no resulta posible se procuraría obtener como resultado posterapéutico una lesión más superficial (Sanz and Giovannoli, 2000) dirigiendo nuestros objetivos terapéuticos a obtener un relleno óseo parcial del defecto, ganancia del nivel de inserción clínico y reducción de la profundidad de sondaje.
Evidencia de Regeneración en Modelos Preclínicos
La cicatrización de los defectos furcales tras el tratamiento de cirugía de acceso junto con injertos óseos ha sido estudiado en modelos animales (Ellegaard, Karring y cols., 1973; Ellegaard, Karring y cols., 1975). En estos estudios, realizados en monos, se utilizaron varios tipos de injertos óseos aunque solo el injerto de hueso esponjoso de cresta ilíaca demostró aportar una nueva formación ósea.
El efecto del tratamiento de la regeneración de defectos de furca de grado II o III ha sido evaluado también en perros (Caffesse, Domínguez y cols., 1990; Pontoriero, Nyman y cols., 1992; Lindhe, Pontoriero y cols., 1995) En estos estudios se comparan los resultados obtenidos en las localizaciones tratadas con membranas (reabsorbibles y no reabsorbibles) con las localizaciones control.
En ambos tipos de lesiones, la RTG obtuvo resultados mejores en cuanto a ganancia de nivel de inserción y relleno óseo del defecto respecto a la cirugía de acceso. Los autores (Caffesse, Domínguez y cols., 1990) concluyen que la aplicación de los principios de la RTG mejora la calidad de cicatrización de los defectos furcales de clase II. En las localizaciones control el epitelio fue la característica histológica predominante mientras que en las localizaciones test predominó la presencia de nuevo cemento, nuevo hueso y nuevo conectivo.
Diversos estudios (Pontoriero, Nyman y cols., 1992; Lindhe, Pontoriero y cols., 1995) demuestran que es posible obtener un completo cierre de las furcas de grado III mediante la formación de nuevo hueso y nuevo ligamento periodontal. Según los mismos, las membranas reabsorbibles eran igualmente efectivas en comparación con las membranas no reabsorbibles.
REGENERACION TISULAR GUIADA casos clìnicos
Evidencia de Regeneración en Modelos Clínicos
Para una mejor interpretación de los resultados del análisis de los estudios clínicos que versan sobre regeneración periodontal aplicada en molares con afectación furcal, estratificaremos los estudios según el tipo de furcación (grado II y III) y según se haya procedido en mandíbula o en maxilar.
Grado II Mandibular
El tratamiento de lesiones de furcación mediante el uso de EMD ha sido estudiado principalmente en furcas de grado II (Fig. 2). Donos y cols., 2003 (Donos cols., 2003). Este grupo utiliza una serie de casos tratados con EMD con reevaluación de los defectos a 36 meses. El tratamiento de los defectos tanto bucales como linguales no conllevó en ningún caso a un cierre completo de las furcas.
Un estudio que compara los resultados obtenidos con EMD versus aquellos obtenidos con cirugía de acceso, (Chitsazi y cols., 2007) demuestra que la asociación de EMD con el colgajo de acceso aporta una mejora en cuanto al parámetro de ganancia de inserción horizontal respecto al control.
Tratamiento Periodontal Quirúrgico: Revisión
El tratamiento global de pacientes con enfermedad periodontal se divide en tres fases diferentes que, con frecuencia, se superponen: fase de terapia causal o fase inicial y la fase correctiva o fase de soporte periodontal o de mantenimiento. Como la mayoría de las formas de enfermedad periodontal son trastornos relacionados con la placa bacteriana, el tratamiento periodontal quirúrgico está considerado como un auxiliar del tratamiento periodontal causal inicial.
Objetivos del Tratamiento Periodontal Quirúrgico
Tradicionalmente uno de los principales objetivos del tratamiento periodontal era la eliminación de la bolsa periodontal, formada a consecuencia de la inflamación gingival y migración de la adherencia epitelial. El aumento de la profundidad de bolsa era la principal indicación para la cirugía periodontal.
Tras la eliminación del componente inflamatorio provocado por la placa, lo que ocurría era la eliminación quirúrgica de la bolsa, un procedimiento que cumplía con dos propósitos: la reducción de la profundidad de bolsa o supresión de la bolsa y el aumento del acceso a la superficie radicular, de manera que se eliminen los factores irritativos y que proporcionen una anatomía adecuada a los autocuidados de higiene oral tras el período de cicatrización.
Existen algunos estudios publicados en la literatura que, basados en el conocimiento actual de la biología del periodonto, en la patogenia de la enfermedad periodontal y en la cicatrización de los tejidos periodontales, nos ayudan a comprender el papel que desempeña la cirugía periodontal en la preservación de los dientes.
En relación con la variable clínica profundidad de bolsa (distancia desde el margen gingival hasta la base de la bolsa gingival, medida con una sonda periodontal graduada), hoy día se sabe que ésta sólo rara vez corresponde a la "verdadera" profundidad de bolsa (PB).
En una publicación del año 1980 Listgarten y cols. enumeraron una variedad de factores que influyen en el resultado de una medición realizada con una sonda periodontal. Estos factores incluían el espesor de la sonda periodontal empleada, la mala posición de la sonda debida a características anatómicas (como por ejemplo el contorno de la superficie dentaria), la presión aplicada sobre el instrumento durante el sondaje y el grado de infiltrado celular inflamatorio en el tejido blando, acompañado por la pérdida de colágeno. Listgarten sugirió que debería realizarse una distinción entre la PB histológica y clínica, para diferenciar entre la profundidad del defecto anatómico real y la medición registrada por la sonda (6).
tags: #cirugia #resectiva #y #regenerativa #periodontal