A muchos de nosotros nos gusta tener una buena apariencia. Nuestra sonrisa es una de las primeras facetas de nuestro rostro que destacan, y el color de los dientes juega un papel muy importante en cómo se percibe. Unos dientes blancos y brillantes suelen relacionarse con buena salud, juventud y cuidado personal, en cambio, los tonos más oscuros o amarillentos pueden provocar inseguridad en quienes los tienen, afectando a la autoestima e incluso a la confianza.
El color de los dientes es el resultado de la combinación de las propiedades de cada una de los tejidos que conforman el diente. Principalmente participan del color, la dentina y el esmalte. Por un lado la dentina, tejido amarillento y opaco, es la responsable del tono dental y de la saturación del mismo. Será ésta, la que genéticamente determine que nuestros dientes sean de color amarillo, amarillo-marrón, etc. y si esos tonos van a ser más o menos intensos (saturación del tono).
Por todo ello podemos decir que el color de los dientes no es un parámetro estable pues varia de un individuo a otro, de una dentición a otra, con el paso del tiempo en un mismo diente, e incluso de unos dientes a otros, en un mismo individuo.
Descubrir un cambio de coloración en uno de tus dientes puede ser motivo de preocupación y confusión.
¿Sabías que en el interior de cada uno de tus dientes late una vida propia? Me refiero a la pulpa dental, ese tejido vital que muchos pacientes desconocen hasta que ya es demasiado tarde. Imagina la pulpa como el corazón de tu diente. Es un tejido blando y vital que contiene nervios, vasos sanguíneos y células especializadas. La pulpa es el sistema de alarma de tu diente. Cuando algo va mal, ella te avisa con dolor. Pero aquí viene lo preocupante: una vez que la pulpa se daña irreversiblemente, no hay vuelta atrás. No se regenera como otros tejidos del cuerpo.
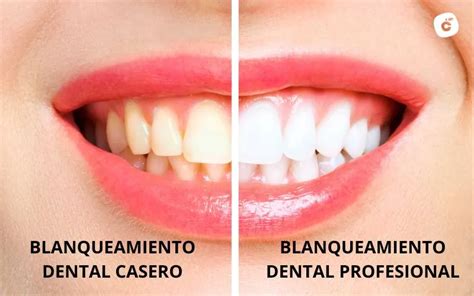
Hoy día uno de los tratamientos más demandados a nivel estético en las consultas dentales son aquellos, que como el blanqueamiento dental, consiguen aclarar el color de los dientes.
Cuidados Posteriores al BLANQUEAMIENTO DENTAL
Factores que Afectan el Color de los Dientes
El color de los dientes puede variar por distintos factores, estos pueden ser tanto internos como externos y afectan a su tonalidad y apariencia a lo largo del paso del tiempo.

Factores Externos
Los factores externos son aquellos que vienen del exterior y que podemos controlar a través de nuestros hábitos diarios y por nuestro estilo de vida.
- Alimentos y bebidas: Consumir productos como el café, el té, el vino tinto y ciertos refrescos, los cuales contienen altos niveles de cromógenos (sustancias que manchan), puede provocar oscurecimiento del esmalte de los dientes. Para evitar que los dientes se vuelvan amarillos por este motivo, es recomendable moderar la frecuencia con la que se consumen alimentos y bebidas con mucha pigmentación. O, en su defecto, cepillarse los dientes 20 minutos después de comer.
- Tabaco: Fumar o masticar tabaco es una de las causas que más pueden afectar a la hora de cambiar el color de los dientes de blanco esmalte a amarillento y opaco. El hábito de fumar es muy nocivo para la salud general y, por supuesto, para la boca. El alquitrán y la nicotina presentes en el tabaco son responsables directos del oscurecimiento progresivo de los dientes.
- Higiene bucal inadecuada: No cepillarse los dientes tras cada comida, ni utilizar hilo dental, favorece la acumulación de placa bacteriana, sarro y manchas. El no cepillar los dientes después de cada comida provoca que los restos de alimentos se conviertan en placa bacteriana y, posteriormente, en sarro. Los dientes con sarro tienen una apariencia amarillenta que se manifiesta, sobre todo, en sus bordes.
Factores Internos
Además de los factores externos que acabamos de ver, hay factores internos que pueden influir en el color de nuestros dientes.
- Envejecimiento: Con el paso del tiempo, el esmalte dental se va desgastando, haciendo que la dentina subyacente, que es naturalmente amarillenta, sea más visible. Por todos es sabido que con el paso del tiempo los dientes se vuelven más amarillos. La causa principal son los cambios estructurales que se producen en la dentina y que se traduce en un tono más saturado de la misma.
- Genética: Algunas personas nacen con esmalte más fino o con un tono de dentina más intenso.
- Medicamentos y tratamientos médicos: El uso de ciertos medicamentos, como los antibióticos (especialmente la tetraciclina) durante la infancia, puede provocar manchas en los dientes que persisten en la adultez. Hay algunos medicamentos que pueden alterar el esmalte dental. Fármacos y antibióticos: medicamentos como la tetraciclina o la doxiciclina, especialmente si se administran durante la formación dental, pueden causar una pigmentación interna del diente.
Mantener una buena salud bucodental no solo ayuda a prevenir problemas dentales comunes como las caries o la gingivitis, sino que también es un hábito muy importante que ayuda a conservar el color natural de los dientes. Estos hábitos saludables, como la correcta higiene bucal y una dieta equilibrada, pueden ayudar a reducir el riesgo de manchas y a mantener los dientes más blancos.
Tipos de Manchas en los Dientes
Como hemos explicado en la introducción del artículo, el color de los dientes puede ser un indicador de nuestra salud bucal y de nuestros hábitos de vida. A lo largo del tiempo, diversos factores pueden hacer que los dientes cambien de tono, desde un blanco brillante hasta tonos amarillos, marrones o incluso grises. Cada color tiene unas causas y unos significados diferentes. Como ya hemos adelantado, existen diferentes tipos de manchas en los dientes. Las más habituales son las manchas amarillas, marrones o blancas. En ambos casos la alteración del color de los dientes puede afectar a la dentición de forma completa, o sólo afectar a uno o varios dientes.
Manchas Amarillas
El color amarillento es uno de los cambios de color más comunes en los dientes y puede ser causado por factores externos o internos. Los dientes amarillos no solo afectan la estética de la sonrisa, sino que también pueden ser una señal de ciertos hábitos y cuidados de higiene. Las manchas amarillas son, probablemente, las más comunes. Es decir, el tono amarillento puede aparecer como consecuencia del bruxismo, que es un hábito inconsciente que consiste en rechinar y/o apretar los dientes, especialmente durante las horas de sueño. Sin embargo, también puede darse durante el día (bruxismo diurno). Adicionalmente, hay otros factores que conllevan un desgaste del esmalte y que provocan manchas o un aspecto amarillento.
Manchas Marrones
Los tonos marrones o grises en los dientes suelen ser indicativos de factores internos más profundos, que no siempre están relacionados con hábitos de vida. Las manchas marrones también son muy comunes. Este tipo de manchas pueden deberse a la misma causa que las amarillas (sarro, alimentación, tabaco…). Es decir, hay manchas superficiales que se pueden eliminar de manera relativamente sencilla mediante una limpieza dental profesional.
Algunas causas de manchas marrones:
- Medicamentos: Algunos medicamentos, especialmente los antibióticos como la tetraciclina o la doxiciclina, pueden afectar el color de los dientes cuando se toman durante el desarrollo dental en la infancia. Es frecuente encontrar en la consulta paciente con tinciones por tetraciclinas. Las tetraciclinas empezaron a usarse en 1948, pero no es hasta 1956 cuando se recogen las primeras referencias de que causaban alteraciones del color como consecuencia de su administración durante el proceso de formación del diente, es decir desde el cuarto mes de vida intrauterina, hasta los ocho años de edad.
- Traumatismos o lesiones dentales: Un golpe o traumatismo en los dientes puede dañar la pulpa dental y hacer que el diente adquiera una coloración grisácea o marrón. Los golpes en la boca también son una de las principales causas por las que aparecen manchas. La pulpa es la parte más interna del diente y la que alberga, a su vez, los vasos sanguíneos y las terminaciones nerviosas. Por ello, si el golpe alcanza la pulpa se produce una necrosis pulpar. Es decir, el nervio muere y, como consecuencia, el diente cambia su color y se vuelve más oscuro. Hemorragia: más frecuente en dientes temporales. Si el daño pulpar no es excesivo esa hemorragia se reabsorbe poco a poco y el diente cambia de un color rosado a su color normal, pasando por colores como el naranja, marrón o incluso negro. Calcificación: total o parcial de la cámara pulpar. Es otro tipo de respuesta ante un traumatismo. Necrosis: significa que existe muerte del tejido pulpar debido a que el traumatismo ha excedido la resistencia del diente, sufriendo este un proceso de degeneración. Los productos resultantes de la desintegración de la pulpa, dan lugar a un color que varía desde el marrón, al gris o negro.
- Enfermedades y factores genéticos: Algunas enfermedades y condiciones genéticas afectan la estructura y el color de los dientes, haciendo que se vuelvan más oscuros o tengan un aspecto marrón. Por enfermedades sistémicas: como alteraciones hepáticas, hemolíticas, metabólicas o endocrinas. Estas enfermedades deben coincidir con la odontogénesis o formación de los dientes, y suelen afectar más a la dentición temporal o de leche. Por displasias dentales: Se trata de procesos malformativos del tejido dental, esmalte y dentina concretamente, que se traduce en alteraciones en el aspecto externo del diente, y por ello en el color del mismo.
Manchas Blancas
Las manchas blancas en los dientes son, probablemente, las menos comunes de las tres. Manchas blancas: algunos puntos o líneas blancas en los dientes se deben a alteraciones durante el desarrollo dental. Los dientes temporales comienzan a formarse durante el embarazo, y los definitivos lo hacen hasta los 4 años de edad.
Posibles causas:
- Caries incipiente: la caries comienza con una ligera descalcificación del esmalte.
- Hipoplasia del esmalte: se trata de una malformación del esmalte que tiene lugar durante la niñez. Hipoplasias del esmalte: Son las manchas blancas que con frecuencia observamos en los incisivos superiores.
- Fluorisis: La causa es la ingesta excesiva del ion flúor durante la formación del diente. Sabemos que el flúor a bajas concentraciones es un factor protector frente a la caries, pero en exceso produce alteraciones en la formación del esmalte que se manifiesta con cambios de color.
Tratamientos para Mejorar el Color de los Dientes
Los dientes blancos y brillantes son el estándar ideal de estética dental y el color que todo el mundo percibe como color ideal de los dientes, y muchas personas persiguen esta tonalidad, la cual transmite frescura y salud.
Estándares de Blancos en Estética Dental
En estética dental, no existe un «blanco perfecto» universal, sino que el tono debe armonizar con el color natural de la piel y otros factores estéticos.
Tratamientos de Blanqueamiento
En Dental Care Barcelona, contamos con tratamientos de blanqueamiento dental seguros y efectivos para quienes buscan una sonrisa más brillante. En nuestras clínicas dentales situadas en la ciudad de Barcelona ofrecemos una amplia gama de tratamientos dentales diseñados para mejorar la apariencia y el color de los dientes de forma segura y duradera. Desde tratamientos de blanqueamiento profesional hasta las carillas dentales, cada una de las opciones tiene características y beneficios específicos que se adaptan a las necesidades de cada uno de los pacientes. Por lo general, es recomendable potenciar el efecto de la limpieza con un blanqueamiento dental. Por ello, lo más adecuado es realizar una limpieza profesional para eliminar las manchas superficiales y, posteriormente, recurrir a un blanqueamiento. Así, además de eliminar las manchas, se conseguirá aclarar el color del diente de manera uniforme. El tratamiento en la mayoría de estas tinciones suele pasar por un blanqueamiento dental previo ya sea interno, como el empleado en casos de oscurecimientos tras endodoncias o traumatismos, o externo. Si la tinción no es muy intensa o la causa es un oscurecimiento por envejecimiento, puede ser suficiente para alcanzar las expectativas estéticas del paciente. Pero en muchos casos el blanqueamiento dental se emplea como primera fase en un tratamiento más complejo, para aclarar esas discromías (alteraciones del color) y concluir con restauraciones como las carillas, ya sean cerámicas o de composite. Con ello buscamos que nuestro material restaurador sea lo más fino posible y por tanto lo menos invasivo para el diente.
Blanqueamiento Dental Profesional
El blanqueamiento dental profesional es uno de los tratamientos más populares y demandados en nuestras clínicas para lograr una sonrisa más blanca y brillante.
¿Cómo funciona el tratamiento y qué podemos esperar?: En un tratamiento de blanqueamiento dental en Dental Care Barcelona, aplicamos un gel blanqueador a base de peróxido de hidrógeno o peróxido de carbamida sobre los dientes. Este gel es activado con una luz especial que acelera el proceso, permitiendo que el agente blanqueador penetre en el esmalte y disuelva las manchas en su interior. Cada sesión suele durar entre 45 y 60 minutos, y los resultados son visibles casi de inmediato.
Beneficios de realizarlo en una clínica profesional: Aunque existen productos de blanqueamiento para realizar en casa (los cuales también ofrecemos en Dental Care Barcelona), el tratamiento profesional en una clínica ofrece varias ventajas. Nuestros especialistas realizan una evaluación personalizada para determinar el grado de decoloración y aplicar el tratamiento de manera segura y controlada.
Carillas Dentales
Las carillas dentales son una excelente opción para quienes buscan mejorar el color de los dientes de forma duradera y también que quieren aprovechar para corregir otras imperfecciones de los dientes, como la forma o el tamaño.
¿Qué son las carillas y cómo ayudan a mejorar el color de los dientes?: Las carillas son láminas ultradelgadas que se adhieren al frente de los dientes, cubriendo cualquier decoloración, mancha o irregularidad que pueda afectar la estética dental.
Casos en los que las carillas son la mejor opción: Las carillas son ideales para quienes tienen manchas resistentes a los blanqueamientos, decoloración debida a medicamentos o daño estructural en el esmalte.
Limpieza Dental Profesional
Una limpieza dental profesional es un tratamiento fundamental para mantener el color natural de los dientes y prevenir la acumulación de manchas superficiales.
¿Cómo una limpieza puede mejorar el color al eliminar manchas superficiales? Durante una limpieza de este tipo nuestros higienistas utilizan herramientas especializadas para eliminar la placa y el sarro que se acumulan en la superficie de los dientes y en las áreas de difícil acceso.
¿Cuál es la frecuencia ideal para realizar este tipo de limpiezas? Para preservar el color y la salud de los dientes, recomendamos realizar una limpieza profesional al menos cada seis meses.
Remedios Caseros vs. Tratamientos Profesionales
Cepillarse los dientes regularmente es esencial para mantener una buena salud bucal, pero a veces no es suficiente para prevenir el amarillamiento. Existen ciertos alimentos y bebidas que contienen pigmentos que tienden a manchar los dientes. Existen muchos remedios caseros populares para el blanqueamiento dental, como el uso de bicarbonato de sodio o agua oxigenada, pero estos métodos no siempre son seguros ni efectivos. Para obtener resultados seguros y efectivos, es recomendable optar por tratamientos de blanqueamiento profesional.
El mejor tratamiento de blanqueamiento dental depende de tus necesidades específicas y de la causa de la decoloración.
Los casos relacionados con restauraciones de amalgama de plata o composites teñidos, se solucionan con la retirada del material y su sustitución por resina compuesta nueva. Aún así, los pigmentos de plata dejan una coloración grisácea en el diente incluso una vez retirada la amalgama, que sólo podemos eliminar si quitamos toda esa estructura dentaria teñida. Por ello sólo aconsejamos al paciente el recambio de sus amalgamas de plata, cuando éstas tienen caries secundarias, o se encuentran en una localización en la que realmente afectan a la estética.
La Pulpa Dental y su Rol en el Color del Diente
La pulpa dental (o pulpa dentaria) es un tejido conectivo blando y altamente especializado que ocupa el interior de los dientes, alojado en la llamada cámara pulpar de la corona y extendiéndose por los conductos radiculares de las raíces, rodeado completamente por la dentina. Es el único tejido vivo del diente, compuesto por células, fibras y una rica vascularización e inervación.
Anatómicamente, la pulpa se divide en regiones correspondientes a la forma del diente. En la porción coronal se encuentra la cámara pulpar, un espacio amplio dentro de la corona donde la pulpa se expande conformando los cuernos pulpares bajo cada cúspide (proyecciones de pulpa que siguen la forma de las cúspides dentales). Hacia las raíces, la cámara pulpar se afina dando origen a uno o más conductos radiculares que recorren el interior de cada raíz hasta el ápice. En el ápice radicular, la pulpa se conecta con los tejidos periapicales a través del foramen apical, una pequeña abertura por donde entran y salen los vasos sanguíneos y nervios pulpares.
Histológicamente, la pulpa dental es un tejido conectivo laxo ricamente celular y vascularizado. Odontoblastos: Son células altamente diferenciadas que tapizan la periferia pulpar, justo en el límite con la dentina. Cada odontoblasto tiene forma alargada con una prolongación (el proceso odontoblástico) que se extiende dentro de un túbulo dentinario. Su función principal es la dentinogénesis, es decir, la formación de dentina a lo largo de la vida del diente. Durante el desarrollo producen la dentina primaria (que conforma la mayor parte del diente), y posteriormente continúan produciendo dentina secundaria de forma lenta y regular.
La pulpa dental tiene su propio sistema inmunológico local. Se encuentran células dendríticas (presentadoras de antígeno) localizadas principalmente bajo la capa odontoblástica, preparadas para detectar la entrada de patógenos desde la dentina; macrófagos residentes, que fagocitan bacterias y desechos celulares; y linfocitos (principalmente linfocitos T y células NK) y otras células inflamatorias que pueden migrar desde la circulación sanguínea hacia la pulpa cuando ocurre un desafío infeccioso.
Funciones de la Pulpa Dental
- Función formativa (dentinogénesis): La pulpa es la responsable de la formación de la dentina, tanto durante el desarrollo del diente (dentina primaria) como a lo largo de la vida (dentina secundaria y reparativa). Los odontoblastos, ubicados en el límite pulpo-dentinario, secretan la matriz dentinaria que luego se mineraliza.
- Función nutritiva: La pulpa nutre a la dentina y mantiene su vitalidad. A través de la vascularización pulpar se aportan nutrientes, oxígeno y humedad a la estructura interna del diente.
- Función sensorial: La pulpa es el órgano sensorial del diente, encargada de alertar sobre estímulos potencialmente nocivos. Las terminaciones nerviosas pulpares detectan los cambios térmicos, químicos o mecánicos extremos que alcanzan la dentina o la pulpa, y transmiten esas señales al cerebro en forma de dolor.
- Función defensiva o reparativa: La pulpa participa activamente en respuestas inmunológicas e inflamatorias para defender al diente de agresiones externas.
Problemas de la Pulpa y su Impacto en el Color del Diente
Cuando las agresiones sobrepasan la capacidad defensiva de la pulpa, se producen patologías pulpares. La principal reacción patológica es la pulpitis, término que designa la inflamación de la pulpa. Las causas más comunes de pulpitis son la caries profunda (infección bacteriana que alcanza la pulpa), traumatismos dentales (golpes que dañan el paquete vasculonervioso), procedimientos invasivos o repetitivos (por ej., el calor y vibración de un tallado dental sin refrigeración adecuada) y la filtración o microfiltración bajo restauraciones defectuosas que permiten la entrada de bacterias o toxinas. También factores como bruxismo severo o abrasión pueden causar pulpitis por microtrauma acumulado.
La necrosis pulpar es la muerte del tejido pulpar. Puede ser la consecuencia final de una pulpitis irreversible no tratada, o resultado de un trauma súbito que seccione los vasos del foramen apical (por ejemplo, un golpe que luxe el diente y rompa el paquete vasculonervioso). Cuando la pulpa necrosa, deja de existir sensibilidad en el diente (testeos térmicos y eléctricos negativos) y el tejido muerto tiende a descomponerse. Esta descomposición pulpar, especialmente si hay infección bacteriana activa, puede dar origen a un absceso periapical o a una periodontitis apical (infección que se propaga más allá del ápice hacia el hueso circundante).
Pulpotomía y Pulpectomía
Es muy importante mantener los dientes de leche intactos hasta que se complete el recambio de la dentición. En caso contrario, los dientes definitivos tendrán problemas de espacio para poder erupcionar. Lo ideal es mantener la vitalidad del nervio (pulpa dentaria) de los dientes de leche afectados por caries o traumatismos.
Para planificar una pulpotomía, lo primero que debemos saber es si la pulpa está sana o está inflamada pero de una manera reversible. Existen signos clínicos que nos indican que esto es así: ausencia de dolor, ausencia de movilidad de la pieza, nervio que sangra y tiene un color rojo intenso ( la pulpa cuando se necrosa no sangra y muestra un color oscuro). Además, no deben existir signos radiológicos de lesión.
El tratamiento consiste en la eliminación de la pulpa afectada de la corona, dejando intacta la pulpa de la raiz. El nervio que dejamos en la raíz se trata con la aplicación de un agente como el formocresol, el sulfato férrico o el MTA, para preservar su función y vitalidad.
Cuando nos encontramos que la pulpa ya está necrosada o muerta, tendremos que hacer una pulpectomía, en vez de una pulpotomía. En esta fase, el niño ya refiere dolor constante, movilidad en el diente y, muchas veces, presenta una fístula que ya drena al exterior. Además, encontraremos signos de lesión en la radiografía. En estos casos, deberemos retirar no sólo la pulpa de la corona del diente sino también la que se encuentra en la raiz o raices del mismo, limpiando correctamente los conductos para no dejar restos de tejido.
Asimismo, si el problema que llevó a la necesidad de hacer una pulpotomía fue una caries profunda, deberemos concienciar al niño, siempre con ayuda de los padres, de la importancia de un correcto cepillado y de realizar revisiones dentales periódicas.
Contacta con Dental Care Barcelona
El color de los dientes es un reflejo no solo de nuestra estética, sino también de nuestra salud bucal y de nuestros hábitos diarios. Si tienes más dudas sobre el color de los dientes o crees que podemos ayudarte a devolver a tus dientes el color natural que deberían tener, puedes contactar con nosotros para agendar una primera visita sin compromiso.
Con más de 15 años de experiencia en la dirección de clínicas dentales, Jane es la responsable del perfecto desarrollo de la actividad de la clínica.
Si has notado un cambio en la coloración de tus dientes o experimentas síntomas de necrosis pulpar, no dudes en contactarnos. Agenda una cita hoy y descubre cómo podemos ayudarte a devolverte la salud y belleza de tu sonrisa.