La Periodontitis, popularmente conocida como «piorrea» es una patología muy común entre la población adulta. Se trata de una enfermedad inflamatoria grave que afecta los tejidos que rodean y sostienen los dientes (encía, ligamento periodontal y hueso).
En España, entre el 85% y el 94% de la población mayor de 35 años presenta algún problema relacionado con las encías, y entre el 15% y 30% sufre periodontitis, llegando a ser severa en el 5-11% de los casos.
A continuación, exploraremos en detalle esta condición, sus causas, síntomas, prevención y tratamientos disponibles.
¿Qué es la PERIODONTITIS? - TRATAMIENTO, síntomas y causas de la enfermedad periodontal | Dentalk! ©
¿Qué es la Periodontitis?
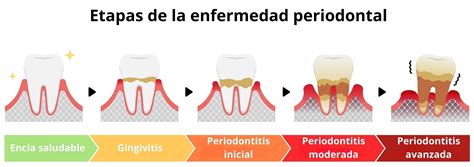
La periodontitis es una enfermedad periodontal inflamatoria grave que afecta los tejidos que rodean y sostienen los dientes, conocidos como periodonto. La periodontitis generalmente surge cuando una gingivitis no tratada evoluciona. Ésta comienza con la acumulación de placa bacteriana en los dientes y encías.

Las toxinas de las bacterias y la respuesta natural del sistema inmune del cuerpo contra la infección, empiezan a destruir el hueso y el tejido conjuntivo que mantienen los dientes en su posición.
Etiología
Hoy en día existe un importante corpus de conocimiento que indica que la causa directa de la gingivitis y la periodontitis es la acumulación de placa bacteriana en la región cervical de los dientes y su extensión apical a lo largo de la superficie radicular. El cálculo es inerte y actúa como un factor de retención de placa bacteriana, al igual que restauraciones defectuosas o aparatos de prótesis dental.
Tipos de Periodontitis
Existen diferentes tipos de periodontitis que se pueden clasificar según su gravedad, edad de inicio y factores asociados:
- Periodontitis Crónica: Es el tipo más común y se desarrolla lentamente con el tiempo. Generalmente aparece en la edad adulta, aunque también puede afectar a jóvenes.
- Periodontitis Agresiva: A diferencia de la anterior, esta variante progresa rápidamente y puede afectar a personas jóvenes con buen estado general de salud. Mientras que la periodontitis crónica afecta sobre todo a personas adultas, la agresiva tiende a aparecer mayoritariamente en adolescentes y jóvenes de entre 10 y 30 años.
- Periodontitis Necrotizante: Es la forma más severa, aunque poco frecuente. Es el tipo más raro de periodontitis, en donde los tejidos pasan de la inflamación a la necrotización.
Periodontitis Crónica vs. Periodontitis Agresiva
La diferencia fundamental entre las dos es la rapidez de la progresión de la enfermedad y la virulencia. Mientras que la Periodontitis Crónica se asocia a un importante acúmulo de placa dental y sarro y por lo tanto, a un número importante de bacterias, la Peridodontitis Agresiva se asocia a una menor cantidad de placa y a bacterias mucho más virulentas.
Signos y Síntomas
La EP rara vez causa incomodidad, limita la vida de relación, compromete la función, o afecta a la calidad de vida de la mayoría de los afectados, hasta que la enfermedad avanza llegando a causar recesión gingival, migración patológica de los dientes o movilidad que comprometa la función.
Los síntomas pueden variar según la etapa de la enfermedad:
- Etapa Inicial (Gingivitis): Las encías pueden presentar enrojecimiento, hinchazón y sangrado, y es posible que comiences a experimentar molestias al masticar. Los indicios más relevantes son el sangrado de encías durante el cepillado, además de la inflamación y enrojecimiento de los tejidos.
- Etapa Moderada: Puedes notar una mayor sensibilidad, mal aliento persistente y movilidad de los dientes. En estas condiciones el epitelio que tapiza la bolsa, frecuentemente ulcerado, es la única barrera entre el biofilm bacteriano y el tejido conectivo, permitiendo el acceso de toxinas bacterianas y otros productos al torrente circulatorio.
- Etapa Avanzada: Es posible que sientas dolor y molestias más intensas, y la apariencia de tus encías puede cambiar, mostrando retracción y exposición de las raíces de los dientes. Las bolsas periodontales son más profundas, y los dientes pueden aflojarse y desplazarse. A medida que las bacterias siguen afectando a los tejidos de soporte los dientes empiezan a tener cierta movilidad y pueden incluso caerse.
¿Cómo se diagnostica la periodontitis?
Debe ser un periodoncista, es decir, un dentista especialista en encías quien diagnostique la enfermedad periodontal. El diagnóstico de la periodontitis se basa en la inspección, en la exploración radiológica de los tejidos periodontales y en la medición de los espacios existentes entre los dientes y la encía.
Es necesario realizar un estudio periodontal que incluye la realización de fotografías, radiografías digitales y las mediciones con la sonda florida. Se trata de un instrumento pensado para medir y registrar la profundidad de las bolsas periodontales y si existe o no pérdida ósea.
Factores de Riesgo
Aunque el cúmulo de cálculo es su causa principal, existen algunos factores que aumentan el riesgo de padecer piorrea. La etiología de la EP se planteó como un equilibrio entre la respuesta del hospedador y la virulencia de las bacterias, de modo que cualquier factor que aumente sus efectos o comprometa la respuesta del hospedador influirá y determinará la aparición de la enfermedad.
Aquí algunos de los factores de riesgo más importantes:
- Mala higiene bucal: El principal motivo que explica la aparición de gingivitis y periodontitis es una deficiente higiene dental en casa. La falta de higiene dental es la causa directa de la aparición de sarro y placa dental, por lo tanto, es el hábito de vida más importante a tener en cuenta en relación con la periodontitis.
- Tabaquismo: Uno de ellos es el tabaquismo, pero también juega un papel importante la presencia de diferentes enfermedades sistémicas. El tabaco, acentúa la severidad de las lesiones periodontales y empeora la respuesta al tratamiento.
- Predisposición genética: El factor genético es uno de ellos, y es que hay personas más propensas a desarrollar problemas en la boca que otras.
- Enfermedades sistémicas: Asimismo, se han asociado una serie de enfermedades sistémicas a la periodontitis, entre las que se encuentran la diabetes mellitus, la enfermedad cardiovascular, las enfermedades respiratorias y las complicaciones de la gestación.
- Estrés y depresión: El estrés y la depresión son estados que alteran la respuesta del sistema inmune y aumentan la respuesta inflamatoria, incrementando la susceptibilidad de la periodontitis.
- Ciertos medicamentos: En el ámbito de la medicina de atención primaria hay una serie de fármacos asociados con la enfermedad periodontal, con la presencia de agrandamiento gingival (anticonvulsivantes, inmunosupresores y bloqueadores de los canales del calcio) como efectos secundarios, con variabilidad en cuanto a su presencia y severidad en función de la cantidad de placa acumulada.
- Cambios hormonales: Las mujeres embarazadas experimentan grandes cambios hormonales, por lo que se vuelven más propensas a tener gingivitis si ya la habían padecido con anterioridad.
- Dieta alta en azúcares: Las azúcares son uno de los alimentos que más relevancia tienen durante la aparición de la periodontitis, ya que son el alimento principal de los microorganismos que conforman la placa y el sarro dental, y su frecuente ingesta promueve su crecimiento más que cualquier otro alimento.
Consecuencias de la Periodontitis
La periodontitis no solo afecta la salud bucal, sino que también se ha relacionado con diversas complicaciones sistémicas:
- Complicaciones cardiovasculares: No es habitual que una persona piense que, por descuidar su salud dental, va a padecer alguna complicación cardiovascular. Tras estos reconocimientos oficiales, cobra especial importancia la prevención y tratamiento de las infecciones de encías con el objetivo de impedir consecuencias fatales.
- Diabetes: Los tejidos de soporte de los dientes, las encías, se destruyen de forma más rápida y disminuye la posibilidad de reparación posterior. Además, la propia patología de las encías afecta a la diabetes porque perjudica el control de la glucemia.
- Enfermedades respiratorias: Diversas investigaciones sugieren un incremento del riesgo de padecer tanto neumonía o bronquitis por parte de pacientes con una salud bucodental deficiente.
Prevención
La prevención es fundamental para evitar la periodontitis. La prevención de la EP pasa por el control de los factores de riesgo, siendo los más relevantes el hábito tabáquico y la placa bacteriana.
Aquí algunas medidas preventivas:
- Higiene bucal rigurosa: Se ha demostrado más allá de toda duda que la acumulación de placa ocasiona inflamación gingival, y que la eliminación de esa placa disminuye la inflamación, así que la eliminación diaria de la placa por el propio paciente es fundamental para la prevención y el tratamiento de la enfermedad, y ello se consigue mediante el cepillado, la higiene interdental y el control químico de la placa.
- Visitas regulares al dentista: La prevención es la mejor forma de evitar la aparición de enfermedades periodontales, así que recuerda acudir anualmente a tu dentista de confianza. En caso de haber padecido periodontitis con anterioridad, la frecuencia de las visitas suele ser más corta: entre 4 y 6 meses.
- Dieta equilibrada: La dieta debe ser equilibrada, consumiendo todos los macro y micronutrientes en cantidades adecuadas según la edad de desarrollo en la que se encuentra la persona.
- No fumar: El tabaco (12), la ansiedad y las enfermedades sistémicas son factores controlables.
Tratamiento
El tratamiento de la periodontitis busca detener la progresión de la enfermedad y restaurar la salud de las encías. La forma de curar la enfermedad periodontal varía según en qué estado se encuentre.
Las opciones de tratamiento incluyen:
- Limpieza dental profunda (Raspado y alisado radicular): Con el fin de eliminar el cálculo y las colonias de agentes patógenos y bacterianos, el periodoncista realiza un raspado y alisado radicular. El raspado elimina el sarro y placa acumulados debajo de la línea de las encías, a nivel de las bolsas periodontales. El alisado radicular es un complemento posterior al raspado, que se encarga de dificultar la adhesión de nuevas bacterias y toxinas a la superficie radicular.
- Antibióticos: Pero en el caso de la Periodontitis Agresiva para su curación es preciso además erradicar los periodontopatógenos específicos cuando se encuentran presentes tras el diagnóstico microbiológico (Aa, Pg, Tf). Dicha eliminación se realizará mediante la administración de antibióticos sistémicos, una vez acabado el desbridamiento mecánico (8).
- Cirugía periodontal: Es el último recurso, empleado en casos severos e irremediables de periodontitis. En la cirugía periodontal, realizada por un odontólogo especializado, el objetivo es limpiar, desinfectar y reducir el tamaño de las bolsas periodontales en el paciente.

Conclusión
La periodontitis es una enfermedad seria que requiere atención y tratamiento oportunos. La prevención es clave para mantener una buena salud bucal y general. Si sospechas que tienes síntomas de periodontitis, consulta a tu dentista para un diagnóstico y tratamiento adecuados.
tags: #periodontitis #cronica #generalizada