El contorno festoneado de la encía es una característica importante de la estética dental y la salud periodontal. Este artículo explora la definición del contorno festoneado, su relación con el espacio biológico, los diferentes biotipos periodontales y las técnicas de restauración que pueden influir en su forma y función.
Espacio Biológico y la Unión Dentogingival
Se denomina espacio biológico a la unión dentogingival, que ha sido descrita como una unidad funcional, compuesta por el tejido conectivo de inserción de la encía y el epitelio de unión
“ESPACIO BIOLÓGICO"
Cuando se habla de espacio biológico no sólo se debe pensar en la longitud de la inserción gingival, sino que se debe relacionar con el grosor de la encía, el biotipo periodontal y la profundidad del surco gingival, puesto que todos estos parámetros se integran, y deben ser tenidos en cuenta para comprender de manera exacta la morfología del tejido gingival supracrestal.
Si un tratamiento restaurador requiere una preparación dentaria intracrevicular, se debe estudiar el caso de forma individualizada para elaborar un correcto plan de tratamiento, analizando si se va a necesitar algún tratamiento periodontal u ortodóncico previo para alargar la corona dentaria; se deberá determinar cuanto es posible insinuarse en el surco gingival, porque cuando se habla del espacio biológico se tiene que tener presente que es una característica morfológica gingival totalmente personal y propia de cada paciente, y por lo tanto los valores promedio obtenidos, por ejemplo, por Gargiulo (2) no son aplicables.
Si por ejemplo esa necesidad de preparación intracrevicular se debe a motivos estéticos, y a consecuencia de una incorrecta planificación se produce una invasión del espacio biológico, el resultado a corto-medio plazo tiene un grave impacto en la estética gingival y evidentemente en la estética general del caso, sin olvidar la afectación de la salud periodontal. Por consiguiente se debe explorar minuciosamente para diagnosticar y planificar cada caso en particular.
En 1962, Cohen definió la "anchura biológica" (es más apropiado denominarlo "espacio biológico", ya que hace referencia a la dimensión longitudinal, y no transversal (4)) del tejido gingival supracrestal como aquellos elementos del epitelio de unión y tejido conjuntiva del complejo dentogingival que ocupan el espacio comprendido entre la base del surco gingival y la cresta alveolar.

Figura 1: Representación esquemática de la unión dentogingival.
Recuerdo Histológico
El tejido conectivo supracrestal está formado por fibroblastos (5%); células de los vasos sanguíneos, linfáticos, terminaciones nerviosas y matriz (35%) y fibras colágenas tipo 1 (60%), que se organizan en haces: grupo gingivodental (FDG), periostiodental (FDP), circular (Fe), alveologingival y transeptal (FT), que para algunos forman ya parte del periodonto (6) (Figura 2).
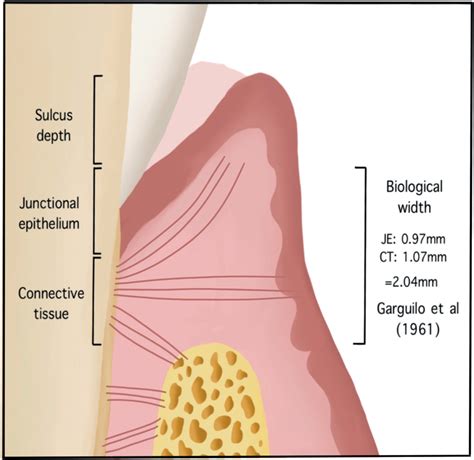
Figura 2: Organización del tejido conectivo supracrestal.
El epitelio de unión se organiza como un epitelio no queratinizado, escamoso y estratificado. Está formado por queratinocitos (capa basal y estrato espinoso) y otras células (no queratinocitos o células claras) como son melaninocitos, cels. Merckel, linfocitos T y B, macrófagos y PMns.
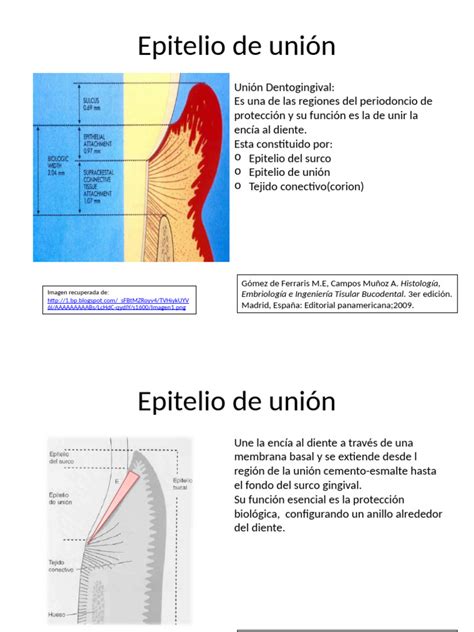
Figura 3: Estructura del epitelio de unión.
El epitelio de unión tiene su origen embriológico en el epitelio reducido del esmalte; en el momento en que se produce la erupción dentaria, se va sustituyendo progresivamente el epitelio reducido por el de unión, avanzando dicho cambio apicalmente hasta que el diente alcanza su posición definitiva en la arcada (6).
Figura 4: Proceso de erupción dentaria y migración del epitelio de unión.
Según el concepto de la erupción ininterrumpida o continua (Gottlieb), la erupción no cesa cuando los dientes encuentran sus antagonistas funcionales sino que persiste toda la vida. Basándose en esto se habla de erupción activa y erupción pasiva:
- Erupción activa: Es la que se produce como compensación a la atricción que tiene lugar a lo largo de la vida, lo cual evita idealmente la disminución de la dimensión vertical. Se acompaña de aposición de cemento a nivel de los ápices y las furcas (1, 7).
- Erupción pasiva: Consiste en la migración apical de la encía, con la consiguiente exposición dentaria. Esto hoy día se considera patológico.
Se establecen 4 fases en función de la localización de la encía (1,8):
- Fase 1: la distancia desde encía marginal hasta cresta ósea es de 3,23 mm (de los que 2,43 mm son de espacio biológico), estando la encía marginal y el epitelio de unión en la superficie del esmalte.
- Fase 2: la distancia es de 3,06 mm (2,45 mm de espacio biológico); la encía marginal está sobre el esmalte y el epitelio de unión está parcialmente sobre el esmalte y el cemento. La base del surco gingival aún permanece sobre el esmalte.
- Fase 3: la distancia es de 2,41mm (el espacio biológico es de 1,80 mm) y la encía marginal está en la unión amelocementaria; el epitelio de unión está totalmente sobre el cemento. La base del surco se localiza en la UAC.
- Fase 4: la distancia es de 2,53mm (1,77mm de espacio biológico); la encía marginal y el epitelio de unión están sobre el cemento (recesión). La base del surco se localiza sobre el cemento.
También se dan casos en los que el margen gingival se localiza coronalmente a la UAC, lo que se conoce con el nombre de erupción pasiva alterada. Esta situación se puede acompañar de una localización de la cresta ósea normal (1 ó 1,5 mm apical a la UAC) o coronal a su localización normal, situándose sobre la UAC(9).
Estudios de la Unión Dentogingival
En la literatura se encuentran presentes dos artículos destacables respecto al estudio de la unión dentogingival, que se basaron en el estudio y medición de múltiples muestras histológicas procedentes de necropsias:
- Gargiulo y cols. (1961): 325 superficies dentarias, de edades comprendidas entre los 19 y 50 años, libres de patología periodontal (2).
- Vacek y cols. (1994): 171 superficies dentarias, de edades comprendidas entre los 54 y 78 años (10).
Entre ambos estudios existen diferencias que se pueden deber a los distintos criterios de selección y análisis de las muestras: la edad de las muestras, la técnica del análisis histológico y la existencia o no de patología periodontal (en el estudio de Gargiulo se descartaron las muestras con patología periodontal) (4).
En el estudio de Vacek se registraron las medidas del surco gingival (SUL);el epitelio de unión (EU);el tejido conectivo insertado (TCI) y la pérdida de inserción (PI),que se corresponde con la distancia desde la UAC hasta la zona más coronal del tejido conectivo insertado.
Los resultados que se obtuvieron fueron:
- No hubo diferencias significativas entre la medida de las distintas superficies dentarias dentro del mismo diente.
- El espacio biológico osciló entre 0,75 y 4,33 mm., por lo tanto no se puede hablar de dimensión ideal en términos generales, ya que la variación entre individuos y entre dientes es muy variable.
- El espacio biológico (la dimensión del TCI y del EU) de los dientes posteriores era significativamente mayor que la de los dientes anteriores. Comparando molares y premolares, sólo la dimensión del TCI fue significativamente mayor.
- Las superficies dentarias con restauraciones subgingivales tenían significativamente un mayor EU que los dientes no restaurados, pero no existieron diferencias significativas en el TCI, SUL o PI. Cuando se comparó la anchura biológica de los dientes restaurados con los no restaurados, se vio que era mayor en los primeros. No se vio que existieran diferencias en cuanto al tipo de restauración.
| Medida | Gargiulo et al. (1961) | Vacek et al. (1994) |
|---|---|---|
| Surco Gingival (SUL) | 0.69 mm | --- |
| Epitelio de Unión (EU) | 0.97 mm | 1.03 mm |
| Tejido Conectivo Insertado (TCI) | 1.07 mm | 1.97 mm |
| Espacio Biológico (EU + TCI) | 2.04 mm | 3.00 mm |
Tabla 1: Comparación de medidas de la unión dentogingival en estudios de Gargiulo y Vacek.
Relación entre Longitud, Grosor del TGS y Biotipo Periodontal
Anatómicamente es tan importante valorar el periodanto en su dimensión longitudinal, como en su dimensión transversal, en términos de anchura. La importancia de la longitud radica en que representa unas dimensiones para los componentes conectivo, epitelial y surco gingival, que siendo inviolables, deben considerarse y respetarse al alargar el diente. La importancia de la anchura se debe a que está íntimamente relacionada con el parámetro longitud. Ignorar el patrón morfológico puede llevar al fracaso (4).
Figura 5: Posición de la cresta ósea en relación con la edad.
Longitud del Periodonto Más Coronal
- La adherencia epitelial:
- Es mayor en los individuos más jóvenes (1,35 mm hasta los 24 años) y disminuye con la edad (0,71 mm a los 39 años) (2).
- También varía respecto al diente (mayor en molares): 1,03 mm en incisivos y 1,22 mm en molares (10).
- El surco gingival:
- Es menor en los más jóvenes: 0,8 mm frente a los 1,7mm de promedio en adultos (2).
- Varía de forma similar según el diente (mayor en molares): 1,19mm en incisivos y 1,54mm en molares (10).
- La inserción conectiva:
- Es la dimensión menos variable: 0,7 ± 0,29 mm según Vacek y cols.
Anchura del Tejido Gingival Supracrestal
- Por la relación entre los parámetros anchura y longitud.
- Por la relación de la anchura y el biotipo periodontal.
- Porque la anchura es un condicionante clave del tipo de cicatrización tras la remodelación ósea: la encía fina tiende a la recesión de forma inmediata tras la cirugía, mientras que la ancha tiende a volver a su posición original previa a la cirugía (11).
Biotipo Periodontal
Existe un rango de biotipos periodontales que van desde el denominado biotipo fino hasta el ancho. Las características que les definen son (11):
- Biotipo fino: margen gingival fino y festoneado, con papilas altas.
- Biotipo ancho: margen gingival ancho y poco festoneado.
También parece existir relación estrecha entre el biotipo periodontal y la anatomía dentaria coronal y radicular (12):
- El periodonto fino se asociaría con coronas largas y cónicas, con puntos de contacto finos. A nivel radicular presentarían contornos convexos prominentes.
- El periodonto ancho lo haría con coronas cortas y cuadradas, con puntos de contacto anchos. La superficie radicular presenta contornos radiculares aplanados.
- Por un lado, se encuentra el biotipo fino y festoneado. Este tipo de biotipo periodontal consta de márgenes gingivales finos y festoneados siguiendo la cresta ósea subyacente.
- Por otro lado, el biotipo ancho y aplanado. Este tipo de biotipo periodontal está formado por márgenes gingivales anchos, gruesos y poco festoneados. El hueso es más ancho.
Es importante tener conocimiento acerca de los diferentes biotipos dentales, especialmente por parte de los especialistas en periodoncia dental. Especialmente, en el momento de realizar una cirugía periodontal, se debe tener cuidado y hacer uso de una técnica más conservadora ante un biotipo fino y festoneado para evitar generar recesiones dentales.
Contorno en Implantología
Para obtener una restauración óptima con implantes estéticos, es decisiva la colocación correcta del implante en un lugar preparado adecuadamente. En diversas publicaciones se ha recomendado abordar la colocación del implante desde una perspectiva tridimensional.
Algunos de los parámetros recomendados incluyen:
- Apicoronal: la posición del implante debe ser 2-4 mm apicales a la posición predecible del margen gingival.
- Vestibulolingual: se recomiendan 2 mm de hueso facial para prevenir la pérdida de tejido facial, posicionando el implante ligeramente palatal al borde incisal.
- Mesiodistal: el implante debe estar a 2 mm de distancia del diente adyacente, y se recomienda un espacio de 3 mm entre implantes.
En condiciones ideales, el pilar del implante debe mimetizar una preparación de toda la corona.
Se ha demostrado que en las restauraciones dentosoportadas, un contorno excesivo causará la migración apical del margen gingival mientras que un contorno insuficiente inducirá el posicionamiento coronal del margen gingival. En general, los términos «contorno excesivo» y «contorno insuficiente»de la corona del implante se usan arbitrariamente, careciendo de determinantes de cuantificación o descripciones específicas con respecto a la localización de las modificaciones del contorno. Puesto que el concepto de contorno se ha adaptado originalmente de las restauraciones dentosoportadas, es necesario redefinir el concepto de contorno en implantología.
Comportamiento del Implante-Contorno de la Corona
Los autores han observado que la respuesta de los tejidos gingivales periimplante a las modificaciones del contorno pilar-corona variará en función de la localización del cambio de contorno. Partiendo de la respuesta tisular, se han identificado dos grandes áreas.
- Contorno crítico: es el área del pilar del implante y la corona localizada inmediatamente apical al margen gingival. Sigue una circunferencia de 360o de la restauración y es significativo en un radio de 1 mm apicocoronal.
- Contorno subcrítico: es de localización apical con respecto al contorno crítico, siempre que esté presente el suficiente espacio. Éste se define como la distancia desde el cuello del implante hasta el margen gingival, lo que permite el establecimiento del contorno cervical apropiado de la restauración artificial.
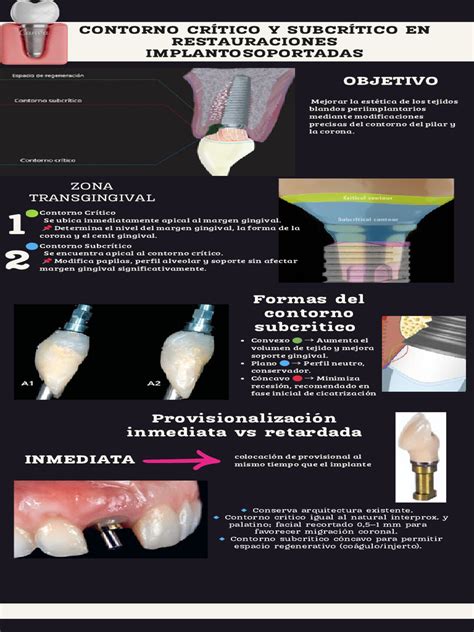
Figura 1: Contorno crítico (azul) y subcrítico (naranja) en una restauración sobre implantes.

Figura 2: Variaciones del contorno subcrítico: convexo (verde), plano (azul) y cóncavo (roja).
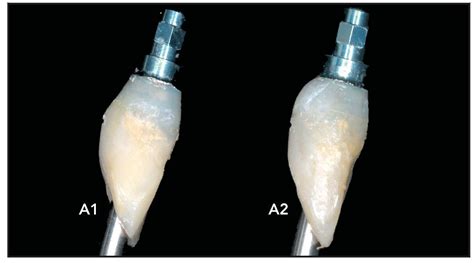
Figura 3: Modificación del contorno subcrítico facial. A1: Corona provisional con contorno crítico ideal y subcrítico plano. A2: Contorno subcrítico facial modificado a convexo.
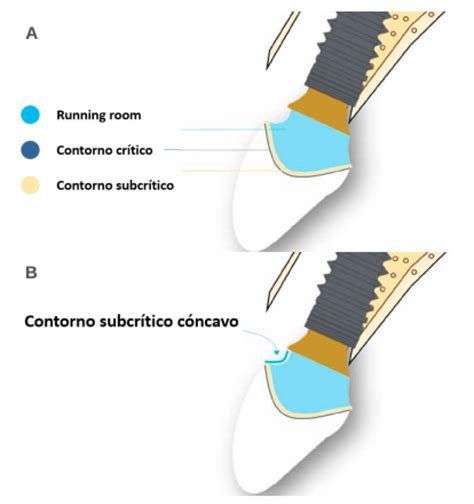
Figura 4: Modificación del contorno subcrítico interproximal.
Técnica BOPT (Biological Oriented Preparation Technique)
LA TÉCNICA BOPT, que acumula ya una experiencia de más de 20 años, ha demostrado ser capaz de garantizar una buena estabilidad del periodonto marginal. Para lograr un óptimo resultado, tanto la fase clínica, con la preparación de los dientes y el manejo de los provisionales, como el protocolo de laboratorio resultan decisivos.
Con la técnica BOPT (Loi y di Felice 2013), el clínico y el protésico dental pueden interactuar con el periodonto marginal modificando su forma y festoneado (respetando siempre su biología) sin ningún condicionante dental ni gingival.
El traslado de la porción intrasulcular de la preparación dental “sin línea de terminación” al laboratorio resulta un factor determinante y exclusivo del protocolo BOPT fundamental para poder utilizar esa “área” de interacción entre el margen gingival y el contorno de la corona protética.

Figuras 1-5: Pasos de la técnica BOPT.
PARTIENDO DEL CONCEPTO DE ABRAMS (1983) sobre los perfiles especulares en “ala de gaviota”, empezamos a construir perfiles de emergencia que, al contrario de lo que había venido sucediendo, no se ajustan a la encía sino viceversa. Este protocolo quita importancia al concepto de “sobrecontorno” descrito por Sorensen (1990), que lo define como el perfil de emergencia de la corona que supera los 45° y que ha sido considerado durante años un aspecto negativo en prostodoncia.

Figuras 6-6b: Perfil de emergencia en la técnica BOPT.
Con la técnica BOPT la anatomía de la emergencia del diente se traslada a la corona protética, lo que nos ha llevado a lo largo de los años a utilizar una técnica de laboratorio BOPT IN LAB que nos permite interactuar con los tejidos circundantes modificando su forma y festoneado (respetando siempre su biología) sin ningún tipo de referencia anatómica dental ni gingival.
Una preparación feather-edge correctamente ejecutada presenta paredes completamente verticales que se extienden hasta la zona intrasulcular, por lo que no existe línea de terminación.

Figuras 7-10: Área de terminación en la técnica BOPT.
Se entiende por perfil de adaptación protético una cierta extensión del contorno protético en la zona intrasulcular que condicionará el festoneado gingival mejorando su geometría.
Figuras 11-13: Detalles de los perfiles de adaptación.
Materiales: Zirconio vs. Metal-Cerámica
La estética dental resulta cada vez más exigente, lo que promueve el desarrollo de tecnologías CAD/CAM que permiten el uso de materiales cada vez más eficaces. Ya en 2006 los autores introdujeron el uso del óxido de zirconio en la práctica clínica de los casos de BOPT como alternativa a las restauraciones metal-cerámica, y comprobaron la existencia de una respuesta gingival positiva (Figuras 14 y 15). La literatura internacional no tardó en confirmarlo.
Otro detalle interesante es que el autopulido de la superficie de zirconio es mejor que el glaseado.
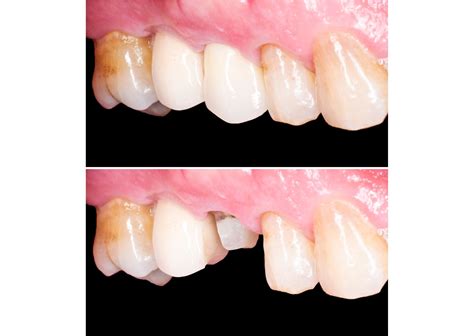
Figuras 14-16: Coronas de zirconio estratificado y respuesta de los tejidos.
Así pues, los autores siguen considerando las restauraciones metal-cerámica con metales nobles como el gold standard debido a sus comprobadas propiedades mecánicas y de biocompatibilidad (Figuras 17, 18, 19 y 20).
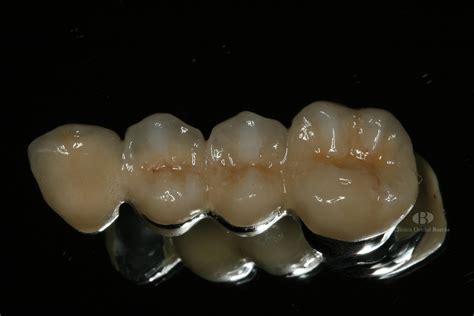
Figuras 17-20: Respuesta de los tejidos alrededor de una prótesis metal-cerámica.
LA TÉCNICA BOPT es una técnica restauradora cuando no existe patología periodontal y se basa en dos aspectos de gran relevancia clínica: un manejo adecuado de la preparación feather-edge, vertical sin margen, y el adecuado rebasado del provisional. Ambas premisas, combinadas con la precisión de la restauración, sentarán las bases de la estabilidad biológica del periodonto marginal.
Evaluación del Biotipo Periodontal
Actualmente, para realizar distintos procedimientos odontológicos se hace necesaria una correcta evaluación del biotipo periodontal utilizando las herramientas adecuadas que nos permitan medir de manera certera su grosor.
Durante años se ha intentado clasificar estos biotipos mediante inspección visual, donde las características más utilizadas para evaluar los tejidos blandos que rodean al diente son las propuestas por Ochsenbein y Ross1 y por Olsson y Lindhe2.
Los primeros clasificaron el biotipo periodontal en 2 tipos: biotipo fino, compuesto por encía fina, festoneada, de apariencia delicada y translúcida, asociada a dientes de forma cónica y triangular, y biotipo grueso, caracterizado por una encía voluminosa, abultada, con festoneado plano de apariencia densa y fibrótica, asociada a dientes con predominio del ancho sobre el largo coronario1.
La inspección visual consiste en evaluar la arquitectura de los tejidos periodontales para definir si pertenecen a un biotipo delgado o grueso, siendo un método subjetivo, ya que depende de la observación de cada clínico3.
La determinación del biotipo gingival a través de la transparencia de la sonda dentro del surco gingival es el método más utilizado hoy en día, puesto que ha demostrado ser sencillo y eficaz al momento de evaluar el espesor gingival3.
Kan et al.9 postularon que la visualización de la sonda a través del margen gingival indicaba un biotipo delgado, y si este no era visible, se asociaba a un biotipo grueso.

Fig. 1. Biotipo gingival festoneado fino.

Fig. 2. Determinación del biotipo utilizando la transparencia de la sonda periodontal.
tags: #contorno #festoneado #encia