Quizás no te resulte familiar el término pericoronitis o pericoronaritis, como también se le conoce a la enfermedad bucal que ocurre cuando un diente no erupciona de manera normal y queda cubierto por una parte del tejido gingival. Se trata de una condición que puede ocurrir tanto en adultos como en niños, por lo que resulta necesario conocer más sobre la pericoronitis: ¿Qué es y cómo combatirla?
La pericoronaritis (también conocida como pericoronitis) es una infección que se da cuando un diente erupciona y queda parcialmente cubierto por la encía. Suele darse en pacientes de entre los 18 y los 29 años, durante el crecimiento de las muelas del juicio.
Pericoronitis | Pericoronaritis | Qué es y tratamiento | Odontología Con Cri
¿Qué es la pericoronitis? Definición y características principales
La pericoronitis o pericoronaritis es un problema dental que ocurre cuando hay infección o inflamación en la encías al momento que erupciona un diente o una muela, pero la pieza dental queda atrapada y cubierta parcialmente por tejido que conforma la encía; es decir, no brota por completo. Es una condición que ocurre por lo general en los dientes inferiores y en las muelas de juicio. La pericoronaritis es una inflamación localizada en el tejido blando que cubre parcialmente una muela en proceso de erupción, especialmente frecuente en las muelas del juicio.
La pericoronaritis suele afectar a la encía que rodea los últimos molares inferiores, sobre todo en los casos en los que la erupción del diente no se puede dar correctamente por falta de espacio en las encías. Esta inflamación suele acompañarse de infección cuando el colgajo de encía, conocido como opérculo, acumula bacterias y restos alimentarios.
Aunque puede afectar a cualquier molar en erupción, la mayoría de los casos de pericoronaritis se localizan en las muelas del juicio inferiores, dado que estas suelen tener más dificultades para emerger de manera completa y alineada.
Además de controlar el crecimiento de las muelas del juicio, deberemos poner especial atención a las personas con facilidad para la acumulación de placa, ya que desarrollarán pericoronaritis con más facilidad.
Diferencias entre pericoronitis aguda y crónica
Existen dos tipos de pericoronitis, la aguda y la condición crónica.
- La pericoronitis aguda ocurre cuando se da de forma abrupta, con síntomas intensos, en un corto plazo. La pericoronaritis aguda se produce casi siempre de forma repentina y es de corta duración.
- Mientras que la forma crónica se da de forma progresiva, a largo plazo, y los síntomas se presentan de manera intermitente, con lo cual se produce menos dolor y molestias que en la condición aguda. La pericoronaritis crónica se produce periódicamente alternando con largas remisiones.
Conocer cuáles son las causas que pueden provocar la pericoronitis te permitirá comprender mejor esta condición y saber identificarla.

Causas de la Pericoronaritis
Las muelas del juicio suelen erupcionar entre los 17 y 25 años y, en muchos casos, no tienen suficiente espacio para salir correctamente.
Erupción parcial de las muelas del juicio
La falta de espacio en la boca puede impedir que los dienten broten de manera normal. Si no hay suficiente lugar para erupcionar esas piezas dentales pueden quedar cubiertas de forma parcial por una capa del tejido de la encía. Esto puede ocurrir en los dientes, pero con más frecuencia se observa en las muelas de juicio, que no erupcionan por completo y se quedan atrapadas en la encía, donde se genera un ambiente ideal para que se acumulen restos de alimentos que contribuyen a la formación de bacterias.
Acumulación de placa y restos de alimentos
Esta acumulación de residuos de comidas, sumado a una rutina de higiene dental deficiente, es lo que provoca que se forme y acumule el sarro y la placa dental que ayudan a las bacterias a reproducirse dentro de la boca y causar infecciones, que luego pueden convertirse en enfermedades graves, como la periodontitis.
Infecciones
La pericoronaritis puede ser desencadenada y sostenida por una infección. Las bacterias normalmente presentes en la cavidad oral pueden penetrar en el espacio entre el diente y la encía, colonizándolo y provocando la inflamación de los tejidos adyacentes. En algunos casos, la infección activa asociada a la pericoronaritis puede evolucionar hacia un absceso pericoronal (pus) o una celulitis facial odontógena.
Traumatismos y factores irritantes
Si la muela del juicio superior sale antes que la inferior, puede impactar en el opérculo, aumentando la irritación.
Posición de los dientes y razones anatómicas
La pericoronaritis también puede producirse cuando la distancia entre el germen del diente y la zona de erupción es demasiado amplia. Como veremos en el siguiente apartado, los fenómenos inflamatorios que subyacen a la pericoronaritis también pueden ser inducidos por la presión sobre el diente en erupción, los traumatismos mecánicos y la acumulación de residuos alimenticios en el hueco pericoronal o bajo el opérculo.
Factores predisponentes: edad, higiene oral deficiente, estrés y embarazo
En etapas como la adolescencia o adultez temprana donde erupcionan las muelas de juicio, es más probable sufrir de pericoronitis. También durante el embarazo por los cambios hormonales o por el estrés crónico que afecta el sistema inmune. Quienes no cumplen una adecuada rutina de higiene que incluya cepillado, uso de hilo dental y enjuague bucal, son más susceptibles de sufrir esta condición.
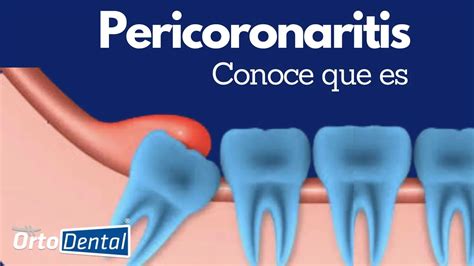
Síntomas y signos clínicos
Uno de los signos más evidentes de pericoronaritis es la inflamación de la encía en la parte posterior de la boca, justo donde se encuentra la muela del juicio en erupción. El tejido se muestra enrojecido, abultado y puede presentar dolor al contacto.
Si presentas uno o varios de los síntomas descritos, recomendaremos acudir a consulta con uno de nuestros especialistas en encías u odontología general.
Dolor e inflamación en la zona afectada
Cuando aparece la pericoronitis uno de los primeros síntomas es el dolor y la inflamación, que se hacen presentes en la zona afectada y que puede extenderse hasta el oído o la cabeza. En el lugar de la erupción del diente, es típico que se produzca dolor en la mandíbula, molestia que aumenta con la masticación. Al mismo tiempo, la encía se enrojece y se hincha. En el caso de la pericoronaritis, la encía aparece hinchada, enrojecida y dolorosa en el lugar afectado. A menudo, el dolor se extiende a toda la zona angular de la mandíbula y se hace especialmente intenso durante la masticación. Además, la encía inflamada y enrojecida suele provocar dolor en la zona afectada. A menudo, el dolor se extiende a toda la zona de la mandíbula y se hace especialmente intenso al masticar.
La inflamación puede extenderse hacia la mejilla o el cuello, especialmente si la infección progresa.
El dolor provocado por la pericoronaritis puede ser leve o severo, y en ocasiones se irradia hacia el oído, la mandíbula o incluso el cuello. Al masticar, hablar o tragar, las molestias pueden intensificarse, lo que dificulta llevar una vida normal.
Dificultad para masticar y tragar
El dolor y la inflamación también pueden afectar la función masticatoria e incluso la deglución de los alimentos.
Mal aliento y secreción de pus
Debido a la acumulación de bacterias en la boca y al grado de infección, el paciente puede sentir un sabor desagradable en la boca y sufrir halitosis. Otro síntoma habitual es el mal aliento, causado por la acumulación de bacterias y restos en el colgajo de encía. También, si la infección es severa, puede aparecer pus en la zona.
Posibles complicaciones sistémicas: fiebre y linfadenopatía
En condiciones más graves, el paciente puede llegar a presentar fiebre a causa de la infección o hasta una inflamación de los ganglios linfáticos o linfadenopatía.
Diagnóstico de la pericoronaritis
Las revisiones con el dentista son clave para detectar si las muelas del juicio están erupcionando correctamente.
Evaluación clínica por el odontólogo
Un dentista con experiencia está capacitado para diagnosticar la pericoronitis. Mediante una revisión física detallada de la boca y un chequeo de los síntomas, es posible determinarlo.
Importancia de las radiografías para determinar la posición del diente
En algunos pacientes resulta necesario complementar las pruebas físicas como imágenes (radiografías o tomografías) para complementar el diagnóstico. Estas pruebas sirven para comprobar la posición del diente o de la muela y proporcionan mayor detalle de la zona afectada.
Tratamientos disponibles
El tratamiento depende del grado de infección.
Primero se realizará una limpieza dental profesional y un drenaje quirúrgico de la zona afectada.
Existen tres tipos de tratamiento para la pericoronaritis, según el estadio de la patología: primero, se controla el dolor y luego se trata la inflamación o la infección pericoronal.
Después de controlar la infección, valoraremos la necesidad de eliminar el tejido de la encía que cubre la muela en erupción.
Medidas iniciales: limpieza y enjuagues bucales
Cuando inician los síntomas y el paciente aún no ha recibido atención médica, se pueden tomar acciones para reducir el malestar, mientras se acude al especialista. Estas primeras medidas en casa incluyen:
- Hacer gárgaras con agua y sal, disolviendo una cucharadita de sal en un vaso de agua tibia. Esta mezcla tiene propiedades antiinflamatorias y antibacterianas.
- Usar compresas frías o una bolsa con hielo en la parte exterior de la zona afectada ayudará a aliviar el dolor y reducir la inflamación.
- Tomar analgésicos y antiinflamatorios de venta libre. Se pueden tomar analgésicos a base de ibuprofeno para tratar los síntomas y aliviar el dolor.
- Tener una adecuada rutina de higiene bucal.
Recuerda que estos tratamientos iniciales no sustituyen la atención por parte de un especialista, se trata de acciones que te ayudarán a mejorar los síntomas, hasta que el dentista pueda atenderte. También hay que tener en cuenta que una limpieza dental profesional, es efectiva en los casos que haya acumulación de placa, sarro y restos de comida que pueden estar provocando la infección.
Por lo general, se utilizan antibióticos y antiinflamatorios en la fase aguda, combinados también con técnicas específicas de cuidado bucal como enjuagues con colutorios a base de clorhexidina, limpieza con un cepillo, etc. El uso de un enjuague bucal con clorhexidina para aliviar las molestias y cuidar la salud de los dientes, especialmente en caso de encías inflamadas o a menudo sangrantes.
Uso de antibióticos en casos de infección severa
Una vez que acudas al dentista, y luego de la revisión y el diagnóstico, este indicará el tratamiento más adecuado de acuerdo a tu condición, ya sea que se trate de una pericoronitis aguda o crónica. Cuando hay infección, será necesario el uso de antibióticos recetados por el médico, y que deben tomarse según sus indicaciones.
Procedimientos quirúrgicos: operculectomía y extracción del diente afectado
Cuando la condición es severa, para tratar la pericoronitis el odontólogo puede recurrir a un procedimiento quirúrgico llamado operculectomía, que se trata de una cirugía, bajo anestesia local o sedación, en la que se retira el tejido blando que queda sobre el diente que ha erupcionado de manera parcial o anormal. Cuando se quiere mantener el tercer molar en boca, se puede realizar una cirugía menor para eliminar el colgajo de carne superpuesto. De este modo, se limpiará la zona con mayor eficacia y se evitará la acumulación de restos de comida y bacterias.
En otros casos, también puede ser necesario extraer las muelas de juicio, si la condición no mejora a pesar de haber realizado la opeculectomía.
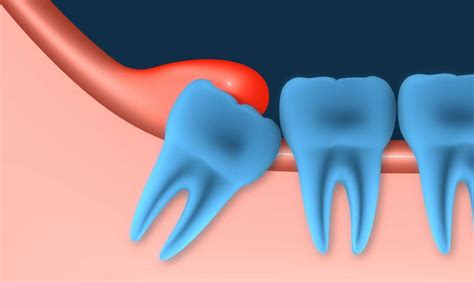
Complicaciones de la pericoronitis no tratada
Las infecciones no tratadas a tiempo pueden desencadenar en problemas de salud graves.
Infecciones graves
En el caso de una pericoronitis, la infección puede producir abscesos dentales o la infección se puede extender hacia el hueso maxilar, provocando mucho dolor y en casos más graves, pérdida ósea. También, la infección por pericoronitis puede causar complicaciones sistémicas como la endocarditis o sepsis.
Daño en tejidos adyacentes
El tejido de las encías puede verse afectado por una pericoronitis, provocando enfermedadades periodontales como la periodontitis o la gingivitis.
Prevención de la pericoronitis
Cumplir con una rutina de higiene dental adecuada no es garantía para evitar que ocurra una pericoronitis. Sin embargo, sí contribuye a reducir el riesgo.
Mantenimiento de una buena higiene oral
Cepillarse dos veces al día y usar al menos una vez al día hilo dental y enjugue bucal antiséptico ayudan a reducir la acumulación de bacterias.
Visitas regulares al dentista
Acudir a tus visitas al dentista anualmente te permite tener una mejor salud bucal. Adicional a esto, en tus visitas regulares el dentista puede identificar signos de pericoronitis en etapa temprana, lo que puede ayudar a tener un diagnóstico temprano y un tratamiento oportuno, evitando así complicaciones.
Monitoreo de la erupción de las muelas del juicio
Acudir al dentista para una revisión periódica o ante cualquier signo o síntoma es la mejor forma de evitar complicaciones. En el caso de las muelas de juicio, cuando empiezan a erupcionar es importante realizar un chequeo que permita al odontólogo determinar en cual posición se encuentran los dientes y se puede controlar mejor la erupción de estos molares.
Pronóstico
El pronóstico suele ser bueno: los síntomas pueden durar días o semanas dependiendo de la gravedad, pero con los remedios y el tratamiento oportunos, el problema puede controlarse y eliminarse fácilmente. La afección debería resolverse en una o dos semanas después del tratamiento.
Preguntas frecuentes sobre la pericoronitis
Con toda esta información sobre la pericoronitis, qué es y cómo combatirla tienes una idea más clara sobre esta condición y qué debes hacer en caso de presentar alguno de los síntomas. Es indispensable acudir a un especialista para recibir un diagnóstico acertado y un tratamiento oportuno, que evite complicaciones futuras, sin olvidar la importancia de cuidar tu salud bucal.
¿Puede la pericoronitis desaparecer por sí sola?
La pericorntis produce una infección subyacente que no puede curarse por sí sola. Es posible aliviar los síntomas, pero para controlar la inflamación e infección es necesario acudir a un especialista en salud bucal, para tratar con antibióticos recetados en casos moderados o para coordinar una cirugía en pacientes con condiciones severas.
¿Es recomendable extraer las muelas del juicio para prevenirla?
Extraer la muelas de juicio como método para prevenir la pericoronitis debe ser una recomendación del dentista, ya que no es una opción para todos los pacientes. La falta de espacio, las posiciones de las muelas y si ha tenido infecciones en las encías anteriormente, son factores a tener en cuenta antes de tomar una decisión.
¿Qué complicaciones pueden surgir si no se trata adecuadamente?
Como ya mencionamos antes, no tratar una pericoronitis puede empeorar la inflamación e infección, provocando desde enfermedades en la encías, hasta abscesos dentales, celulitis, problemas para masticar y tragar hasta inflamación de los ganglios linfáticos y fiebre.