Si notas placa blanca o enrojecimiento en algunas zonas de tu boca, puede ser candidiasis oral. Aunque tenga un aspecto poco agradable, es una infección causada por un hongo que se puede tratar y prevenir. A continuación, te explicamos todo lo que necesitas saber sobre ella.
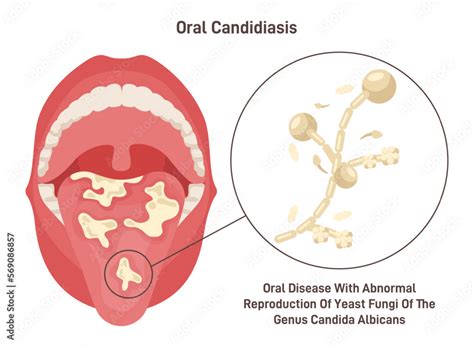
¿Qué son los Hongos en la Boca?
Los hongos en la boca, también conocidos como infecciones fúngicas orales, son causadas principalmente por un hongo llamado Candida albicans. La candidiasis oral, también conocida como muguet, es una afección que se produce cuando este hongo, microorganismo encontrado de forma habitual en nuestra flora microbiana, prolifera de forma descontrolada.
En nuestra boca conviven más de 700 especies de microorganismos, incluyendo bacterias y hongos que forman parte del ecosistema natural. El hongo más común es la Candida albicans, presente en aproximadamente el 50% de las personas sanas sin causar síntomas. La infección por hongos, conocida médicamente como candidiasis oral o muguet, surge cuando este equilibrio se rompe y la Candida albicans prolifera sin control.
¿Qué es la Candidiasis Oral (Muguet)?
Es una infección que se produce en la boca por la proliferación excesiva del hongo Candida albicans. Aparece principalmente en la mucosa de la lengua, mejillas, paladar y encías. En la boca, piel e intestino viven muchos hongos sin causar problemas. Pero cuando existe un desequilibrio que los altera pueden generar infecciones como la candidiasis.
Causas Comunes de los Hongos en la Boca (Candidiasis Oral)
Las causas comunes de los hongos en la boca (candidiasis oral) están relacionadas con varios factores que favorecen el crecimiento excesivo del hongo Candida albicans, que normalmente se encuentra en la boca sin causar problemas.
- Sistema inmunológico debilitado: Las personas con sistemas inmunitarios comprometidos tienen más riesgo de desarrollar infecciones por hongos. El factor más determinante es la disminución de las defensas naturales.
- Uso de antibióticos y esteroides: El uso prolongado de antibióticos puede alterar el equilibrio de la flora bacteriana en la boca, favoreciendo el crecimiento de Candida. Los antibióticos de amplio espectro eliminan bacterias beneficiosas que compiten naturalmente con los hongos. Por otro lado, los corticoides inhalados depositan el medicamento en la parte posterior de la garganta, eliminando la inmunidad de la zona contra el hongo.
- Uso de prótesis dentales: Las dentaduras postizas o aparatos mal ajustados pueden acumular bacterias y hongos, especialmente si no se limpian adecuadamente.
- Higiene bucal deficiente: Si tienes una mala higiene dental, esto aumenta la proliferación de bacterias, lo que genera desequilibrio en la microbiota de la boca y fomenta la proliferación de los hongos.
- Xerostomía (boca seca): La saliva es nuestro sistema de defensa más importante, conteniendo enzimas antifúngicas y anticuerpos. Si existe ausencia de esta, ya sea por el consumo de tabaco o xerostomía, los hongos como la cándida empiezan a proliferar rápidamente.
- Dieta rica en azúcares: Los hongos se alimentan de azúcares simples. Es importante mencionar que si la saliva posee exceso de glucosa como en el caso de los pacientes con diabetes, es común que desarrollen candidiasis oral. La Cándida se alimenta de glucosa y sacarosa. Por eso es importante reducir el consumo de azúcar y carbohidratos para prevenir la proliferación del hongo dentro de la boca.
- Enfermedades y condiciones subyacentes: En el caso de padecer enfermedades autoinmunes o VIH debes mantenerte atento, ya que la candidiasis oral suele ser recurrente.
▷ HONGO CÁNDIDA en la BOCA: SÍNTOMAS y FACTORES QUE HACEN QUE APAREZCA
¿Quiénes tienen mayor riesgo?
- Bebés y ancianos: Son muy susceptibles a la candidiasis oral porque su sistema inmune por lo general es más débil. En los lactantes, el trastorno suele resolverse en pocos días.
- Pacientes con enfermedades inmunodepresoras: Las personas con VIH, cáncer o diabetes no controlada son más propensas por tener un sistema inmune debilitado, así como las que están en tratamiento de quimioterapia o radioterapia.
- Personas con problemas de salud bucal: Si padeces del síndrome de la boca seca, tienes prótesis dentales mal ajustadas o mala higiene bucal, eres más propenso a desarrollar muguet.
- Fumadores: El tabaquismo altera el equilibrio de las bacterias y hongos de la boca, lo que aumenta el riesgo de presentar infecciones bucales como la candidiasis.
- Quienes consumen algunos medicamentos: El uso de antibióticos por tiempo y de corticosteroides generan desequilibrio en las bacterias de la boca, lo que aumenta la proliferación de hongos.
Síntomas y Signos Característicos de la Candidiasis Oral
La candidiasis oral (infección por hongos en la boca) presenta varios síntomas que varían en intensidad, dependiendo del grado de la infección. Reconocer los síntomas a tiempo y adoptar hábitos saludables es clave para evitar complicaciones y recaídas.
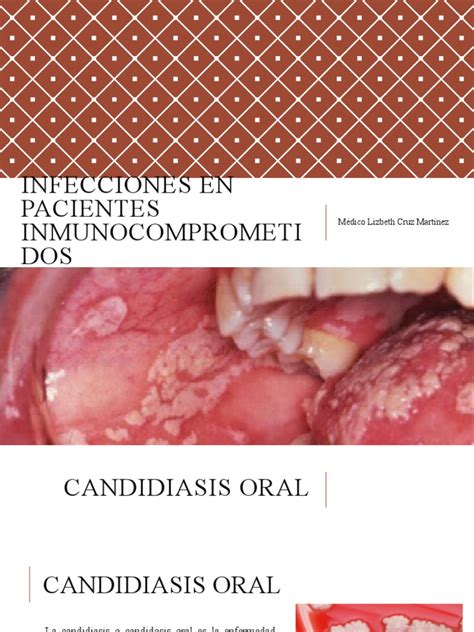
- Manchas o lesiones blanquecinas: Son la característica más notable y tienen aspecto similar a “requesón”. Estas manchas son generalmente de color blanco cremoso y pueden tener una apariencia similar al requesón. Aparecen en la lengua, el paladar, las encías, las amígdalas o el interior de las mejillas. Se localizan principalmente en la lengua, mejillas internas y paladar o garganta. Estas placas blancas cremosas son removibles en lengua, mejillas y paladar (Candidiasis Pseudomembranosa).
- Enrojecimiento o irritación: Las áreas afectadas pueden volverse rojas o inflamadas. La mucosa de la boca suele estar inflamada y de color rosa intenso. Incluso puede llegar a sangrar.
- Pérdida del gusto: Es decir, no se le siente el sabor a las comidas.
- Sensación de sequedad: La sequedad y sensación de algodón o de tener algo en la boca es común.
- Queilitis angular: Aparecen grietas, boqueras y enrojecimiento en la comisura de los labios.
- Ardor bucal: Los pacientes refieren dolor o sensación de quemazón, sobre todo al consumir alimentos muy calientes, ácidos o picantes. Esta irritación también puede dificultar el habla o la deglución, afectando la calidad de vida.
- Alteración del gusto: Los síntomas iniciales de la cándida oral consisten principalmente en la alteración del gusto, el enrojecimiento y la presencia de manchas gruesas, blancas y voluminosas en el interior de la boca y la lengua.
- Dolor frecuente en las membranas mucosas: En ocasiones, pueden aparecer otros síntomas, como el dolor frecuente en las membranas mucosas, que puede ir desde una molestia leve con sensación de picor hasta un ardor intenso con secreción de sangre.
Diferencias entre Pseudomembranosa, Eritematosa/Atrófica e Hiperplásica
- Candidiasis pseudomembranosa: Se caracteriza por presencia de placa blanca cremosa en cualquier parte de la boca.
- Candidiasis atrófica: Genera manchas rojas, ardor y dolor intenso, es la más sintomática.
- Candidiasis hiperplásica: También observarás placas blancas, pero esta no se desprende con un simple raspado. Genera molestias muy leves y aparece en la comisura de los labios, mejillas internas y en los costados de la lengua.
Diagnóstico de la Candidiasis Oral
Habitualmente no es necesario ningún examen específico para diagnosticar la cándida, sino que basta con una revisión con el médico de cabecera, el dentista o el farmacéutico.
- Diagnóstico clínico (raspado de placas): El dentista o especialista observa las características de lesiones y realiza un raspado de las mismas. Si la placa blanca se desprende con facilidad y deja una base roja, el diagnóstico es candidiasis. Si no, es necesario realizar otras pruebas para obtener un diagnóstico más exacto.
- Confirmación: cultivo/biopsia: Cuando no se puede realizar un diagnóstico por pruebas comunes, realizan un cultivo micológico. Para esto toma una muestra con un hisopo, se siembra el cultivo y se evalúa la especia exacta de hongo para recetar un tratamiento efectivo.
Tratamiento Actualizado para la Candidiasis Oral
El tratamiento para la candidiasis oral (infección por hongos en la boca) se basa en eliminar el hongo Candida albicans y aliviar los síntomas. Con tratamiento adecuado y medidas preventivas correctas, puedes mantener tu boca saludable y libre de infecciones fúngicas.
- Medicamentos antifúngicos: Son la piedra angular del tratamiento de la candidiasis oral.
Antifúngicos tópicos
Se usan para casos leves y moderados de candidiasis oral.
- Nistatina: Si usas la suspensión oral debes enjuagarte la boca durante varios minutos y luego tragarte el medicamento. Mientras que con el comprimido solo debes mantenerlo en la boca hasta que disuelva completamente.
- Miconazol: Es un gel oral que se aplica directamente sobre las zonas afectadas.
- Clotrimazol: La presentación recomendada es en pastillas o comprimidos. Este último se chupan hasta que se disuelven completamente en la boca.
Antifúngicos sistémicos
- Fluconazol: Se toma por lo general una vez al día por vía oral como comprimido o cápsula.
- Itraconazol: Es recomendado para pacientes con resistencia o intolerancia al fluconazol.
Manejo en lactantes y madres lactantes
En estos casos se tratan ambos tipos de candidiasis de forma simultánea. Por lo general, al bebe se le aplica un gel oral de miconazol, mientras que para la madre se recomienda aplicar crema antimicótica en los pezones y tomar fluconazol oral. Embarazo requiere manejo especializado. Tratamientos seguros: nistatina tópica (primera elección), clotrimazol local, medidas higiene intensificadas. Evitar: fluconazol sistémico (especialmente primer trimestre), ketoconazol.
Revisión de medicación y control de comorbilidades
El médico o dentista revisa minuciosamente todos los medicamentos que consume el paciente, ya que muchos de estos podrían alterar la microbiota de la boca provocando la candidiasis. Y en caso de que el paciente presente una enfermedad subyacente como diabetes o VIH, es importante mantenerla controlada para evitar recaídas.
Cuidados e Higiene para Prevenir Recidivas
Como principal método de prevención sigue una correcta higiene bucal.
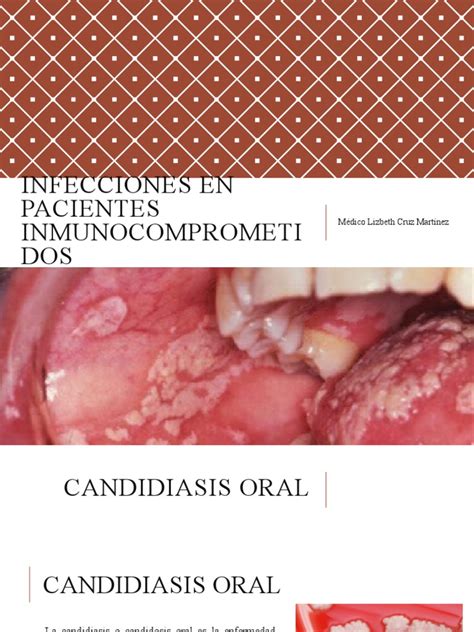
- Higiene bucal y de prótesis: Cepilla tus dientes por lo menos dos veces al día, usa hilo dental y enjuague bucal para eliminar la mayor cantidad de bacterias posibles. Si tienes prótesis dental no olvides limpiarla muy bien diariamente y retirarla por las noches.
- Dieta: Evitar alimentos ricos en azúcar y carbohidratos refinados, ya que Candida se alimenta de estos. Presta mucha atención a tu dieta y evita ingerir alimentos altos en azúcar que favorezcan y fortalezcan al hongo.
- Enjuagues: Otra forma de prevenir su aparición es enjuagando tu boca con bicarbonato de sodio con agua, sal con agua o enjuagues con probióticos.
- Enjuague de bicarbonato de sodio: 1 cucharadita en 250ml de agua tibia, 3-4 veces al día.
- Enjuague de agua con sal marina: 1 cucharadita en 250ml agua tibia, 2-3 veces al día.
- Desinfección de tetinas/chupetes; rutinas en lactantes: Para eliminar por completo los hongos y evitar una reinfección, desinfecta los chupetes y tetina con frecuencia. Puede ser con vapor, ebullición o aplicando solución estéril. También esteriliza los juguetes y baberos. Y asegúrate de que la madre lave sus manos y pezones antes de amamantar.
- Evita la sequedad bucal.
Remedios caseros complementarios
Los remedios caseros son complementarios útiles pero generalmente insuficientes solos. Pueden ser suficientes en casos muy leves con detección temprana en personas jóvenes sanas. Son insuficientes para lesiones extensas, síntomas severos, pacientes de riesgo.
- Infusión de manzanilla: 2 cucharadas de flores secas en 250ml agua hirviendo, infusionar 10 minutos.
- Yogur natural con probióticos: Sin azúcar añadido, con cultivos vivos de Lactobacillus y Bifidobacterium.
- Aceite de coco virgen: Rico en ácido láurico y caprílico.
¿Cuándo Acudir al Dentista/Médico?
- Si sospechas que tienes candidiasis por la aparición de úlceras o parches blancos en la boca.
- Presentas dificultad o dolor para tragar, ardor en zonas de la boca o sensación de algodón.
- Si tienes el sistema inmunológico debilitado por enfermedades o medicamentos y presentas síntomas de candidiasis o infección bucal.
- Si los síntomas son severos y presentas fiebre.
- La infección es recurrente. Las infecciones recurrentes indican factor de riesgo subyacente no controlado. Causas frecuentes: diabetes mal controlada, medicamentos crónicos (corticoides), estrés crónico, errores en tratamientos previos (duración insuficiente, dosis inadecuadas), higiene deficiente.
- Es necesario acudir al especialista si los síntomas persisten más de dos semanas, si la infección reaparece con frecuencia o si se presentan signos de infección grave como dolor intenso, fiebre o dificultad para tragar.
¿Cuándo Sospechar Complicaciones o Enfermedad Sistémica?
- Si tienes muchas dificultades o mucho dolor al tragar es una señal de que la infección está extendiéndose al esófago. Esto puede causar deshidratación y desnutrición debido a las molestias que genera ingerir cualquier alimento o bebida.
- Asimismo, la placa del hongo puede volverse gruesa y obstruir parcialmente las vías aéreas, ocasionando dificultad para respirar.
- Por su parte, la candidiasis oral recurrente puede ser un indicador de una condición o enfermedad subyacente.
- Y si hay fiebre y malestar general, esto indica que se desarrolló una infección más severa y es posible que el hongo entrará en el torrente sanguíneo.
¿Puede diseminarse la candidiasis oral?
Sí, pueden diseminarse.
- Extensiones locales frecuentes: esófago (inmunodeprimidos), garganta, piel perianal (bebés), genitales.
- Diseminación sistémica rara pero grave: candidemia, órganos internos, especialmente en pacientes críticos con inmunodepresión severa.
¿Es contagiosa la candidiasis oral?
Transmisión posible pero desarrollo de infección depende del estado inmunitario receptor. Vías: contacto íntimo (besos, compartir utensilios), madre a bebé, objetos contaminados. Solo 5-10% de personas expuestas desarrollan síntomas.
¿Cuánto dura la candidiasis oral?
Duración según severidad: casos leves 7-10 días, moderados 14-21 días, severos 21-28 días. Factores que aceleran: sistema inmune fuerte, adherencia tratamiento, detección temprana.
En Clínicas Cleardent
En Clínicas Cleardent nuestros especialistas en patología oral ofrecen diagnóstico preciso y tratamientos individualizados. Utilizamos técnicas avanzadas y protocolos actualizados para garantizar recuperación completa y enseñarte estrategias preventivas efectivas.
Este artículo fue redactado con información del Dr. Javier Ortiz de Urbina Hidalgo, especialista en Odontología e Implantología y Director Médico en Clínica Dental Adeslas desde 2012.