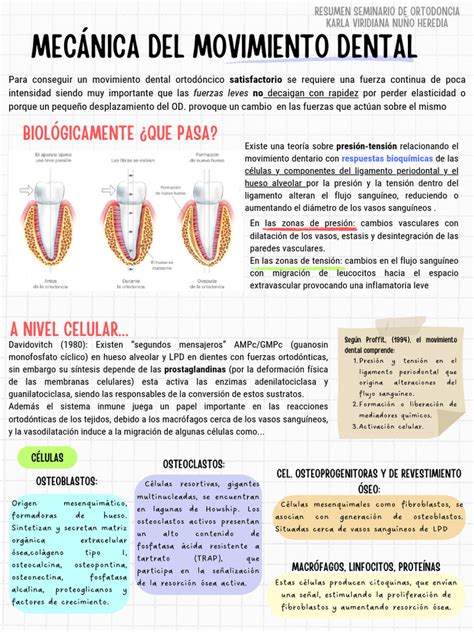
El movimiento de los dientes de forma ortodóncica es un proceso odontológico en el que intervienen fuerzas de tipo mecánico que actúan en la zona periodontal de los dientes. Estas fuerzas hacen que existan cambios biológicos y que se pueda producir un movimiento dental deseado y estudiado.
Los cambios biológicos que se producen durante este proceso son la remodelación del hueso adyacente por una zona y compresión y elongación del ligamento periodontal por la otra zona, donde en este ligamento periodontal ensanchado se formará hueso nuevo, gracias a los osteoblastos presentes.
Intrusión Dental: Un Movimiento Ortodóncico Clave
La intrusión dental es un movimiento del diente que se realiza mediante la ortodoncia. Este tipo de movimiento ortodóncico se utiliza y es muy útil para mejorar la estética, sobre todo en aquellas ocasiones en que los incisivos se encuentran extruidos o en las situaciones en que no hay suficiente espacio para poder colocar un diente antagonista por la extrusión dental perdida causada por un edentulismo presenta en la zona antagonista.
Una de las técnicas que se utilizan para poder realizar la intrusión dental es mediante el uso de los mini implantes con arcos segmentados. Este tipo de técnica se suele utilizar para poder realizar la intrusión desde un único diente hasta de un grupo.
Es muy importante que durante la intrusión dental se tenga una higiene bucodental excelente, ya que durante este movimiento ortodóncico se puede desplazar la placa supragingival hacia una posición más subgingival y ocasionar una destrucción de los tejidos de soporte dental: el hueso alveolar, el ligamento periodontal y el cemento radicular.
En Estudi Dental Barcelona los odontólogos especialistas en ortodoncia y en otras ramas de la odontología tienen una excelente formación para poder ofrecer y garantizar unos buenos resultados finales mediante el uso de tratamiento muy innovadores y eficaces.
¿Qué es la intrusión dental?
A veces, el movimiento de un diente no sigue el camino que debería. Puede que notes que uno de tus dientes parece más corto, como si se hubiera “hundido” en la encía, o incluso que ha cambiado su posición sin razón aparente. Una intrusión dental, también conocida como luxación intrusiva, es un tipo de traumatismo que hace que los dientes se introduzcan hacia la encía en dirección al hueso. Habitualmente se produce en los dientes incisivos.
La intrusión dental se considera un movimiento en el diente causado por factores fisiológicos, mecánicos, o en su defecto movimientos fisiológicos de ortodoncia. Como se mencionó con anterioridad, este tipo de luxación se basa en un movimiento en el que el diente termina incrustado hacia el interior de la cavidad bucal de forma vertical.
Al tratarse de golpes, en ocasiones terminan representando un alto nivel de gravedad al no ser tratados a tiempo. Los ciclistas y motoristas suelen tener accidentes de tránsito donde la caída o impacto que reciben en la cavidad bucal es tan fuerte que generan este tipo de desplazamiento (luxación dentaria).

Causas de la Intrusión Dental
¿Cuáles son las causas de la intrusión dental?
- Traumatismos: Cuando pensamos en un traumatismo dental, inmediatamente, lo que nos viene a la cabeza es la fractura de uno o varios dientes como consecuencia de un golpe fuerte o de una caída. Sin embargo, en ocasiones, este tipo de accidentes también pueden causar luxación dental. Es decir, el desplazamiento de la pieza de su posición natural.
Diagnóstico de la Intrusión Dental
Para diagnosticar la intrusión dental, se realizan los siguientes exámenes:
- Examen clínico exhaustivo: Se procede a realizar una anamnesis, para obtener la mayor información posible con las preguntas pertinentes cómo saber cuándo fue la lesión, cuánto tiempo ha durado el dolor, desde cuándo presenta molestias, entre otras preguntas más. El personal podrá determinar el grado de la lesión, el daño que ha causado y si existen posibles infecciones.
- Exámenes físicos intrabucales: En este tipo de procedimiento de diagnóstico podemos visualizar si la naturaleza del diente corresponde correctamente a la continuidad normal de los demás dientes. Se puede notar con exactitud si la corona del diente se encuentra desplazada un 50% en la cavidad bucal o incluso menos.
- Exámenes radiográficos: Entre ellos el más recomendado sería un examen de radiografía periapical en el diente afectado.
¿Qué hacer ante un traumatismo dental en niños?
Tratamiento de la Intrusión Dental
¿Cómo se trata la intrusión dental?
Efectivamente, teniendo un examen de diagnóstico ya previamente realizado, el odontólogo escogerá el tratamiento que mejor se adapte a tu trauma, es decir un tratamiento de calidad que se ajuste a tus necesidades y nivel de afección. Cabe resaltar que esto dependerá también de tu edad, no es lo mismo un tratamiento para un niño que para un adolescente o una persona mayor.
- Diagnóstico clínico y radiológico
- Ortodoncia con control tridimensional del movimiento
- El tratamiento de intrusión dental varía según la causa y el tipo de paciente.
En la mayoría de casos, el tratamiento pasa por una planificación ortodóncica que permita recolocar el diente a su posición ideal.
El tratamiento de una intrusión dental depende de varios factores, incluyendo la edad del paciente, el tipo de diente afectado (temporal o permanente) y la severidad de la lesión. En los dientes temporales, que son los dientes de leche, el tratamiento suele ser menos agresivo.
En los dientes permanentes, el tratamiento puede ser más complejo. Si la intrusión es leve, el dentista puede recomendar esperar y observar si el diente se re-erupciona por sí solo. En casos de intrusión moderada a severa, puede ser necesario realizar una intervención más activa.
La endodoncia, o tratamiento de conductos, puede ser necesaria si el nervio del diente afectado ha sido dañado. Este procedimiento implica la eliminación del nervio dañado y el relleno del canal radicular para evitar infecciones futuras.
Además del tratamiento dental, es esencial manejar el dolor y la inflamación asociados con una intrusión dental. Los analgésicos y antiinflamatorios pueden ser recetados para aliviar las molestias. La aplicación de hielo en la zona afectada también puede ayudar a reducir la hinchazón.
La prevención de la intrusión dental incluye el uso de protectores bucales durante actividades deportivas, la supervisión de los niños pequeños para evitar caídas y el mantenimiento de una buena salud oral. Una rápida atención dental tras un trauma puede marcar la diferencia en el pronóstico del diente afectado.
Algunas opciones de tratamiento son:
- Exodoncia: Cuando el diente está incrustado en la zona folicular del diente permanente se procede a realizar una exodoncia de la pieza dental desplazada.
- Re-erupción espontánea: Normalmente en estos casos, se tiene la posibilidad de dejar que el diente termine de erupcionar por sí solo, debido a que los dientes de leche o no permanentes tienen un alto nivel de erupción. Cabe destacar, este procedimiento se realiza siempre y cuando la intrusión sea pequeña o muy leve.
Luxación Dental: Tipos y Tratamiento
Cuando pensamos en un traumatismo dental, inmediatamente, lo que nos viene a la cabeza es la fractura de uno o varios dientes como consecuencia de un golpe fuerte o de una caída. Sin embargo, en ocasiones, este tipo de accidentes también pueden causar luxación dental. Es decir, el desplazamiento de la pieza de su posición natural.
La luxación dental se produce como consecuencia de un traumatismo en la boca. Estas situaciones, por lo general, están causadas por caídas, golpes y accidentes, sobre todo durante las prácticas deportivas.
La luxación dental, por lo general, puede afectar a más de un diente o una muela y acostumbra a relacionarse con otros problemas, como las fracturas de la raíz o la corona del diente.
Tipos de Luxación Dental
- Concusión
- Subluxación
- Extrusión
- Intrusión: El diente o la muela sufren desplazamiento en dirección apical.
- Luxación lateral: Las piezas afectadas no presentan movilidad, pero la oclusión y la mordida del paciente sí se ven alteradas.
Tratamiento de la Luxación Dental
En muchos casos, el tratamiento se divide en tres etapas:
- Recolocación: En la primera de ella, recolocamos el diente luxado, asegurándonos, mediante radiografías, que su posición es la correcta y que, por lo tanto, la mordida del paciente, también.
- Inmovilización: En segundo lugar, inmovilizamos la pieza para estabilizarla. Para ello, podemos utilizar composite, férulas, suturas, etc., dependiendo de cada caso.
Pautas de Actuación en Lesiones Traumáticas con Luxación
Las lesiones del ligamento periodontal son los traumatismos que suelen ocurrir más frecuentemente, tanto en la dentición temporal como en la primera fase de la dentición mixta, ya que los espacios medulares son amplios y el ligamento periodontal es más elástico, no sujetando al diente de una manera estable.
A pesar del avance en los conocimientos clínicos y terapéuticos en traumatología dental, el manejo clínico de las luxaciones dentales sigue siendo algo controvertido.
Principios Generales del Diagnóstico y Tratamiento en Dentición Permanente
Un signo característico de las luxaciones es el dolor a la percusión. Pero es necesario utilizar todo nuestro armamentario diagnóstico para realizar una exacta definición de la lesión.
La exploración radiográfica resulta considerablemente importante para valorar el grado de desplazamiento y para determinar la existencia de una fractura de la raíz, que por la observación clínica puede llegar a confundirnos. Si en odontopediatría es necesario realizar varias radiografías para diagnosticar una lesión, los traumatismos son el paradigma.
En líneas generales, será necesario realizar cuatro proyecciones del diente luxado: oclusal, periapical centrada (tamaño 2), excéntrica a mesial y excéntrica a distal.
El tratamiento de las luxaciones se rige por tres principios: recolocación del diente, inmovilización y control de las complicaciones.
Según sea el tipo de luxación, la reducción se realizará de diferentes maneras. Incluso en algunos casos (concusión, subluxación) no habrá que realizar maniobras de adaptación. Después de recolocar el diente luxado y antes de proceder a la ferulización, se hará una radiografía para controlar su correcta posición y se evaluará la oclusión.
Es la técnica mediante la cual se inmovilizan los dientes traumatizados que presentan movilidad. Actualmente hay cierta controversia sobre la verdadera utilidad de la fijación en la prevención de las complicaciones; pero mientras no existan criterios científicos en su contra, la experiencia y un criterio lógico nos aconsejan ferulizar los dientes luxados.
El tipo de férula debe ser elástica. Estudios en primates demostraron que una férula rígida mantenida durante largo tiempo, podía llegar a detener el proceso de curación periodontal, favoreciendo la aparición de anquilosis. Esta hipótesis se ratificó en humanos, pues utilizando una férula rígida -un promedio de 52 días- se comprobó que era el factor más decisivo en la aparición de reabsorción por sustitución, con independencia del tipo de luxación y del grado de desarrollo radicular.
Es importante reseñar que la realizada con composite se considera rígida. El factor primordial exigible a una férula es que una vez aplicada, el diente conserve cierto grado de movilidad en sentido vertical, pero manteniendo un adecuado soporte lateral, lo que favorecerá la curación del ligamento periodontal. La fisiología del diente no se altera, o lo hace mínimamente, cuando se aplican férulas no rígidas.
Igualmente, no existe ningún beneficio si se extiende la ferulización a varios dientes, por lo que sólo es necesario limitarla al adyacente. Se han propuesto muchos tipos de férulas.
En principio, las de alambre flexible-composite o las de resina para puentes provisionales (Protemp®) serían la más adecuadas. Un estudio reciente con una muestra amplia, ha informado de excelentes resultados (ausencia de complicaciones) usando férulas termoplásticas fabricadas al vacío.
No obstante, según las situaciones clínicas, se podrá utilizar cualquier otra (por ejemplo la sutura de fijación). En estos últimos años se ha probado en humanos voluntarios una nueva férula de titanio (TTS®), con unos buenos resultados. Aunque no existen criterios estrictos se recomienda un período de inmovilización corto, de dos a tres semanas.
En la luxación lateral este período se puede alargar un poco más. En la tabla 3 se exponen los criterios de seguimiento y las pautas de actuación en los diferentes tipos de luxaciones.
| Tipo de Luxación | Hallazgos Clínicos | Hallazgos Radiológicos | Tratamiento |
|---|---|---|---|
| Concusión | Dolor a la percusión | Sin cambios | No requiere tratamiento |
| Subluxación | Ligera movilidad, hemorragia en el surco gingival | Ligamento periodontal normal | Férula elástica por 10 días |
| Extrusión | Aumento de la longitud del diente, movilidad | Aumento del espacio periodontal apical | Recolocación digital, férula por 3 semanas |
| Luxación Lateral | Desplazamiento lateral, sin movilidad | Incremento del espacio periodontal apical | Recolocación con fórceps, férula por 3 semanas |
Concusión
Es la lesión más frecuente, pero a menudo no se comunica. Esto puede deberse a la reticencia de los padres a llevar a los niños al dentista por lesiones que parecen sin trascendencia. La concusión no se asocia a desplazamiento ni a movilidad del diente. El diagnóstico se basa en los antecedentes de traumatismo reciente, además de la presencia de dolor a la percusión. Radiográficamente, no se observan cambios.
Subluxación
La presentación clínica de la subluxación es similar a la de la concusión, es decir, el diente conserva su posición en la arcada; pero a diferencia de la concusión está ligeramente móvil y hay hemorragia en el surco gingival.
Recordemos que ante un traumatismo, la hemorragia por el surco sólo puede ser debida, o bien a una fractura de la raíz o a una luxación, por ello hay que descartar radiográficamente (con diversas angulaciones) la existencia de una fractura de la raíz. En las subluxaciones el ligamento periodontal tiene un aspecto normal. Los tests de vitalidad pueden dar en principio una respuesta negativa, debido a una «conmoción pulpar». La respuesta positiva suele aparecer a los diez o doce días.
Hay que evaluar la oclusión, por si hay contactos prematuros, siendo a veces necesario ajustarla con un ligero tallado selectivo en los dientes antagonistas. Para comodidad del paciente, o según el diagnóstico de traumatismo en los dientes adyacentes, se puede aplicar una férula elástica, que se eliminará en un plazo no superior a diez días, tiempo suficiente para que se restablezca el ligamento periodontal dañado.
En ese tiempo se recomendará una intensificación de las medidas higiénicas (incluido colutorios de hexetidina) y dieta blanda. Respecto al tiempo de demora en la instauración del tratamiento y la existencia de complicaciones, no parece existir relación significativa entre ambos.
El seguimiento del paciente se programa a las tres semanas, dos, seis, doce meses y anualmente durante cinco años; como en el resto de luxaciones. En estas revisiones hay que determinar si se ha producido necrosis u otra patología. Exploraremos la vitalidad y se realizarán pruebas para valorar la inflamación periapical (percusión, palpación, signos radiográficos de periodontitis).
La necrosis pulpar es poco frecuente en dientes maduros (15%). La obliteración del conducto se presenta en el 10% de los pacientes, mientras que la reabsorción radicular externa se produce en menos del 5%. Es posible la destrucción ósea transitoria apical.
Extrusión
Los hallazgos clínicos incluyen un aumento de la longitud del diente y, con frecuencia, desviación de la corona hacia palatino. Hay movilidad en sentido anteroposterior y hemorragia por el surco.
En líneas generales, las pruebas de vitalidad son negativas, pero si se ha producido un estiramiento -no rotura- del paquete vasculonervioso, que suele coincidir con extrusiones pequeñas, la respuesta es afirmativa. En la percusión el sonido que se oirá será mate (apagado).
En las radiografías siempre hay un aumento de la anchura del espacio periodontal en la zona apical. El objetivo del tratamiento es colocar el diente por presión digital lenta, con lo que se consigue desplazar gradualmente el coágulo de sangre que se encuentra entre el ápice y el alvéolo.
También puede utilizarse una guía, haciéndole morder al niño un rodete de cera. No obstante, el coágulo puede dificultar su adaptación; en este caso hay que extraerlo lentamente, con irrigaciones de suero fisiológico, a lo largo del surco gingival. El diente debe ser ferulizado con el rodete de cera mordido, manteniéndose la férula tres semanas.
Si la extrusión se trata varios días después de producida, quizá no se pueda recolocar el diente. En este caso hay que realizar la intrusión con aparatología ortodoncica fija. La curación depende de una recolocación adecuada. Si no se hace correctamente, la revascularización quizá no sea posible, con lo que el diente paraliza la formación radicular por alteración de la vaina de Hertwig.
En dientes con ápice abierto, la obliteración del conducto pulpar es relativamente frecuente, mientras que la necrosis es rara. En dientes con ápices cerrados la situación es la contraria.
Luxación Lateral
Hay un desplazamiento lateral y suele observarse hemorragia en el surco gingival. El diente no tiene movilidad pudiendo estar alterada la oclusión. En la percusión ofrece un sonido metálico alto. No hay dolor espontáneo y las pruebas de vitalidad son negativas.
Radiográficamente observaremos un incremento del espacio periodontal apical, que se aprecia mejor en las radiografías excéntrica y oclusal. En la mayoría de las luxaciones laterales, la corona del diente se desplaza en dirección palatina, por lo que el ápice lo hace hacia vestibular, llegando a romper la tabla ósea externa, quedando el diente encajado.
Previa anestesia, hay que desimpactar el diente de la lámina cortical, desplazándolo primero en sentido coronal y luego en sentido apical. En este contexto, la correcta colocación del dentista es fundamental para la adecuada recolocación. Así, el profesional se colocará por detrás del niño y suavemente, aplicará presión digital sobre la cara palatina de la corona, al mismo tiempo que con otro dedo se presiona a nivel del ápice.
Cuando se reduzca, se oirá un «click» característico. A veces ha que recurrir a la recolocación con fórceps. Una vez desencajado, se realizará una radiografía de control y si el diente está en la posición correcta, las paredes vestibular y palatina se comprimirán ligeramente.
Se puede ferulizar directamente o con una cera de mordida rosa para mantener el diente en su sitio, pues a veces se vuelven a dislocar. Como ocurre en la extrusión, no se ha definido -en humanos- el tiempo óptimo de inmovilización. Algunos autores indican que sólo si el diente continúa moviéndose después de reducirlo, habrá que ferulizarlo.
Pero como en la luxación lateral suele haber complicaciones óseas (disgregación), aunque el diente esté recolocado, es mejor excederse y ferulizarlo por un período de tres semanas, o un poco más, y quitar la férula cuando ya no exista movilidad anormal. Si la fractura de la cortical no consolida (observable en la radiografía) se debe prolongar tres o cuatro semanas más el tiempo de ferulización.
Si el ápice está cerrado, la necrosis es muy frecuente (74%). En cambio, si el diente es inmaduro, el porcentaje baja (10%), aumentando la obliteración del conducto (hasta un 70% de los casos). Las complicaciones del ligamento periodontal (reabsorciones radiculares), aunque raras, pueden ocurrir, generalmente reabsorciones externas superficiales (23%).