La endodoncia es un tratamiento necesario tras el daño pulpar irreversible. En la actualidad, ha habido un progreso considerable en el diagnóstico, tratamiento y mantenimiento de un diente tratado endodónticamente. Cuando es necesario un tratamiento de conductos, el procedimiento debe acercarse a condiciones de perfección, con el fin de evitar un proceso infeccioso secundario a la patología inicial y/o la formación de una lesión radicular.
Un elemento considerado como parte del factor de éxito es el irrigante del conducto durante el tratamiento, el cual idealmente debe eliminar microorganismos, “detritus de la instrumentación y disolver restos orgánicos”, virtudes químicas que tiene el hipoclorito de sodio en concentraciones entre 0.5 y 5.25%, y es sabido que a mayor concentración mayor capacidad para disolver tejidos. Ello, unido a su bajo costo, ha generado mayor uso.
En su contra, hay que destacar la posibilidad de generar reacciones anafilácticas de leves a severas, quemaduras y necrosis de tejidos blandos y duros y lesiones neurológicas. El uso del hipoclorito data desde la primera guerra mundial, donde se usó en una concentración al 0.5% para limpiar heridas contaminadas y desde 1920 como irrigante intra conducto radicular. El uso del hipoclorito se masifica antes que surgieran los antibióticos cuando no existían muchas posibilidades de combatir los microorganismos, y aún persiste su empleo a pesar del gran avance de la medicina antibiótica y de los efectos deletéreos que ha causado en tejidos vivos.
Como bien sabes, uno de los factores más determinantes para el éxito de un tratamiento de endodoncia es la erradicación de todos los microorganismos del sistema de conductos radiculares, es decir la irrigación endodóntica. Este procedimiento es fundamental para la limpieza de los conductos y se realiza mediante el empleo de agentes químicos aislados y combinados.
La irrigación en endodoncia es de gran importancia tanto en su técnica como en las soluciones que utiliza para remover restos pulpares vitales o necróticos, microorganismos y otros restos de la instrumentación. Tanto si realizas instrumentación manual como mecanizada, ninguna por si sola consigue la limpieza del canal radicular y mucho menos en las áreas críticas como el extremo apical de los canales curvos, por lo cual la instrumentación y la irrigación van unidas de forma inseparable.
La pulpa y la dentina son originalmente estériles gracias a la protección que le confiere un recubrimiento de esmalte y cemento. Cuando esta protección se pierde en situaciones como caries, fracturas, fisuras o bien no existe de forma natural, el complejo dentino-pulpar queda expuesto al medio oral en donde existen una gran cantidad de microorganismos que pueden contaminarle, estos ingresan a través de los túbulos dentinarios, ya sea por la existencia de una enfermedad periodontal, por anacoresis o por una exposición pulpar directa. Si estos microorganismos persisten en el canal radicular sin duda llevarán al fracaso del tratamiento endodóntico.
De igual manera, una obturación mal realizada acumulará exudados inflamatorios que proceden de la región periapical generando un ambiente propicio para el crecimiento y proliferación de los microorganismos. Dicho esto, es importante considerar que cualquier lesión de la pulpa puede desencadenar una respuesta inflamatoria siendo los microorganismos su principal agente etiológico, aunque los irritantes sean físicos, térmicos o químicos.
El Hipoclorito de Sodio como Irrigante
El hipoclorito de sodio tiene su origen en Francia sobre el año 1789 y se conocía como “eau de Javelle” en referencia a la ciudad francesa desde donde surge. En aquellos años se obtenía de forma muy poco eficaz por lo cual fue necesario idear otros métodos de producción. Originalmente se utilizaba como irrigador de heridas durante la Primera Guerra Mundial y más adelante se introdujo su uso en endodoncia. Sencillamente porque es la solución irrigante más utilizada por su excelente efecto antibacteriano, su capacidad de disolver tejido necrótico y tejido pulpar vital, además de los componentes orgánicos de la dentina y biopelículas.
El hipoclorito de sodio suele usarse en concentraciones variables que van entre el 0,5 y el 6%. Las concentraciones inferiores, por ejemplo 0,5 ó 1% son capaces de disolver tejido necrótico y a mayor concentración se aumenta esta capacidad de disolución, solo que además de tejidos necróticos, disuelve también tejidos vivos. Algunos autores recomiendan el uso de hipoclorito de sodio en conjunto con sustancias desmineralizantes, ya que por sí solo proporciona una mínima eliminación de dentina.
Este desmineralizante ayudaría a eliminar de la superficie del conducto radicular el barro dentinario que se forma después de la instrumentación, por lo tanto, su uso conjunto limpia mejor las áreas más difíciles de alcanzar, entre ellas los túbulos dentinarios y los túbulos laterales. Existe en la literatura muy pocos casos de reacciones alérgicas al hipoclorito de sodio, después de todo, es sodio y cloro, que son elementos que están siempre presentes en nuestra fisiología, sin embargo, en muy contadas ocasiones podrían producirse hipersensibilidades o dermatitis por contacto. ¿Qué hacemos en este caso? No lo usamos y tampoco usamos clorhexidina, sino que buscamos como alternativa otro irrigante de alta eficacia antimicrobiana, como podría ser el yoduro de potasio yodado.
Aunque aún no hay estudios clínicos que respalden este hecho, se piensa que aumentar la temperatura de una solución de hipoclorito de sodio a baja concentración podría mejorar su capacidad de disolución tisular inmediata y eliminar restos orgánicos de dentina más eficazmente. Un estudio de los autores Sirtes G., Waltimo T., Schaetzle M., Zehnder M. corrobora que el hipoclorito de sodio calentado mejora sus propiedades antimicrobianas. En cuanto al tiempo de acción del hipoclorito, algunos autores señalan que a una concentración de 5,25% y tiempo de exposición de 5 minutos, tiene la capacidad de remover la biopelícula. Es importante conocer el hecho de que el cloro, al ser responsable de la capacidad antibacteriana y de disolución, es inestable y se disuelve en los primeros dos minutos, por eso es importante reponer continuamente el irrigante.
Consideraciones para una Irrigación Endodóntica Eficaz:
- La aguja/punta debe poder penetrar en el conducto con cierta profundidad.
- El diámetro de la aguja/punta, tanto interno como externo, no debe ser demasiado grande.
- La presión en la aplicación de la solución irrigante influye, las agujas más estrechas requieren más presión y el irrigante alcanza mayor velocidad siendo más eficiente.
- El irrigante no debe ser viscoso.
La desinfección de conductos radiculares es fundamental en la terapia endodóntica. El uso de soluciones irrigadoras con capacidad antimicrobiana residual es deseable para retrasar o reducir la recontaminación bacteriana en dientes con periodontitis apical persistente.
Los protocolos de irrigación durante la preparación del conducto radicular incluyen el uso de soluciones de hipoclorito de sodio (NaOCl), a diferentes concentraciones, como irrigante principal debido a su capacidad para disolver el tejido necrótico y su elevada actividad antimicrobiana. Sin embargo, se sabe que no ejerce ninguna actividad antimicrobiana residual.
Otros Irrigantes Endodónticos
Clorhexidina:
La clorhexidina también podríamos considerarla un clásico, aunque de desarrollo bastante más reciente que el hipoclorito, Se empezó a utilizar en Reino Unido en el año 1953 como antiséptico, desinfectante, tratamiento de infecciones de la piel, ojos y garganta. Se trata de un antimicrobiano de amplio espectro que tiene su efectividad probada ante bacterias gram- y gram+ y no solo tiene aplicación como irrigante endodóntico, sino que además se utiliza en la terapia periodontal, en implantología y cariología para el control de la placa dental.
Según la concentración en la cual se emplee la clorhexidina sus efectos pueden ser bacteriostáticos o bactericidas. Tiene el poder de dañar la membrana celular actuando como detergente y causando la precipitación del citoplasma. La clorhexidina también tiene una propiedad muy interesante que es la sustantividad antimicrobiana, es decir, se une a la dentina manteniendo una actividad antimicrobiana sostenida, por lo tanto, utilizada como medicamento intraconducto/irrigante tiene la capacidad de retrasar la recontaminación coronal del sistema de conductos.
La clorhexidina en utilizada como irrigante endodóntico, tanto en líquido como en gel, tiene diferentes propiedades antibacterianas dependiendo de su concentración, estas propiedades comparativamente frente al hipoclorito no tienen grandes diferencias, sin embargo, la clorhexidina no es capaz de disolver los tejidos y por tanto el hipoclorito de sodio sigue siendo una mejor opción.
Al mezclar hipoclorito de sodio con clorhexidina se produce una reacción ácido-base que forma un precipitado insoluble neutro que se piensa puede interferir en el correcto sellado apical, además se produce un cambio de color. Por otro lado, la mezcla de clorhexidina y EDTA forma una sal. Por lo cual, lo más aconsejable es secar lo mejor posible con puntas de papel antes de la irrigación final con clorhexidina.
EDTA:
En el año 1935 el químico austríaco Ferdinand Munz sintetizó por primera vez el ácido etilendiaminotetraacético, afortunadamente más conocido como EDTA, que tiene la capacidad de quelar y eliminar la porción mineralizada del barro dentinario, por lo cual se utiliza con frecuencia como una solución irrigante en endodoncia. El EDTA tiene múltiples aplicaciones en diversas industrias por su capacidad de secuestrar iones metálicos, es decir es un agente quelante. El mecanismo de acción del EDTA es la extracción de las proteínas de la superficie de las bacterias al combinarse con los iones metálicos de su cubierta celular, causando su muerte. El EDTA suele usarse en combinación con otros irrigantes endodónticos, por ejemplo, hipoclorito de sodio, ya que por sí solo no es capaz de eliminar eficazmente los componentes orgánicos del barro dentinario.
Este irrigante suele usarse en concentración de 17% y tiene la capacidad de eliminar el barro dentinario cuando está en contacto directo con la pared del conducto radicular durante menos de 1 minuto, tiene el poder de descalcificar hasta 50 μm, es decir, es autolimitado y esto es suficiente para la apertura de un conducto ocluido fino. Respecto a las interacciones que pudieran presentarse con otros irrigantes como el hipoclorito de sodio, se concluye que ambos irrigantes deben usarse por separado, ya que el EDTA hace que el hipoclorito de sodio pierda su capacidad que tiene de disolver los tejidos.
Otros Irrigantes:
Además, existen otros irrigantes endodónticos quizá menos comunes como el peróxido de hidrógeno en concentraciones de entre 3 y 5% que actúa frente a bacterias, virus y levaduras. Por otro lado, el yoduro de potasio yodado (IKI) se utiliza como desinfectante en endodoncia gracias a sus estupendas propiedades antibacterianas y mínima toxicidad. Tanto el peróxido de hidrógeno como el yoduro de potasio yodado tienen algunos inconvenientes que es bueno tener en consideración al momento de realizar la elección, el primero, H2O2, cuando se utiliza con hipoclorito de sodio reacciona formando burbujas por el oxígeno que se libera en la reacción química de los dos líquidos. El segundo, IKI, puede provocar reacciones alérgicas severas y además provoca una tinción en la dentina.
Reacciones Adversas y Manejo
A 1% ya posee efecto antimicrobial y puede disolver tejido orgánico, pero en el tratamiento de conductos se usan concentraciones mayores que potencian los riesgos; es así como en la literatura están reportadas diversas reacciones adversas, aunque muchas de ellas están originadas en complicaciones por falta de precauciones en su manejo. Entre las desventajas más importantes es que tiene un alto poder de toxicidad si entra en contacto con los tejidos blandos, causando primero una inflamación aguda que finalmente resulta en necrosis, excepto en epitelios altamente queratinizados.
El efecto final a altas concentraciones (5,25%) es hemolisis de los tejidos orgánicos debido a su Ph entre 11 y 12.5 lo cual causa efectos oxidativos a nivel de las proteínas, hidrolisis y un efecto osmóticamente activo. A nivel vascular aumenta la permeabilidad de los vasos probablemente debido al daño en sus paredes o por la liberación de mediadores químicos como la histamina; estos efectos producen edema y usualmente un sangrado profuso a través del canal radicular, cuando el NaOCl no es usado adecuadamente por el clínico.
Ante cualquier accidente con hipoclorito. Se debe considerar que una acción toxica del hipoclorito no sigue el curso regular de cualquier infección o edema ya que tanto el hematoma como la infección alteran los planos anatómicos normales y que el NaOCl puede crear sus propios planos en forma desordenada e irregular a través de los tejidos adyacentes. Dependiendo del contacto puede generar necrosis de tejidos blandos dejando úlceras y alteraciones nerviosas como parestesia, anestesia temporal o permanente y en raros casos hiperestesia.
Reporte de Caso: Reacción Anafiláctica
Paciente de 58 años que acude al Servicio de Urgencias de la Facultad de Odontología de la Universidad de Antioquia, por presentar dolor a nivel del 11. Previa firma de consentimiento informado, se toma radiografía periapical en donde se observa lesión radio lúcida en 11 y 12 siendo mayor la del 11 (Fig. 1). Se procede a realizar el desbridamiento pulpar del 11 implementando aislamiento absoluto con dique de goma; posteriormente se conforma la apertura cameral y se determina una conductometría tentativa de 17.5 mm, se comienza a instrumentar el conducto con lima 15.
Inmediatamente a la instilación del irrigante, la paciente grita y relata que sintió una sensación urente en el paladar como si le hubieran inyectado un caustico a nivel óseo, y refiere dolor subjetivo que aumentaba conforme pasaban los minutos. Los signos de anafilaxis aparecen rápidamente, se produce un edema visible en los labios que es progresivo y se difunde hacia orofaringe, acompañado de dolor pulsátil en la cabeza, signos evidentes de mareo y disnea. Inmediatamente se suspende el procedimiento y se remite al Hospital San Vicente Fundación, el cual es un centro de cuarto nivel cercano.
La paciente es recibida por cirugía maxilofacial en urgencias con signos vitales estables, escala subjetiva de dolor 8 (escala de 1 a 10) y orientada en tiempo, espacio y persona. La paciente es hospitalizada con diagnóstico de edema angioneurótico, y de inmediato se aplica 0.5mg de Adrenalina IM, además se genera un plan de manejo con Difenhidramina 50mg cada 12 horas, Hidrocortisona 50mg cada 6 horas, Tramadol 50mg cada 6 horas, Ranitidina 50mg cada 8 horas, Diclofenaco 75mg cada 12 horas, Katrol IV, suministro de oxígeno y vigilancia continua de las vías aéreas.
Después de 48 horas de hospitalización las áreas que presentaban mayor edema alrededor de la boca se transformaron en un hematoma, posiblemente debido a una vasculitis con hemólisis, con posterior perdida de los desmosomas de las células endoteliales -lisis vascular-, generado por la acción misma del hipoclorito sobre los vasos sanguíneos. Dicho suceso se apreció principalmente en los bordes del labio superior, extendiéndose por los cuerpos mandibulares y difuminándose caudalmente por la orofaringe.
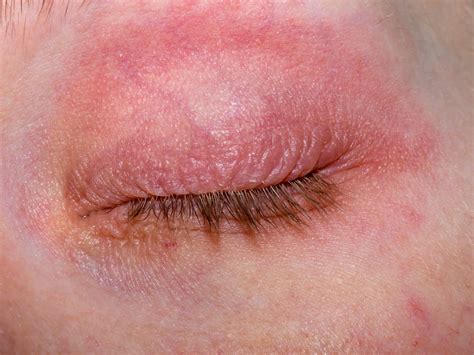 |  | 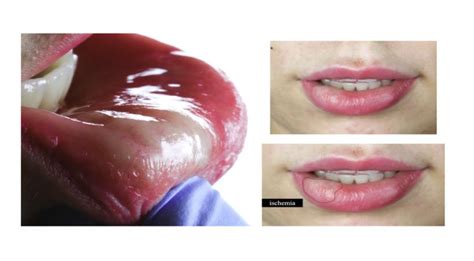 |  |
| 2A. Paciente hospitalizada 24 horas después donde se aprecia el gran edema que compromete espacios faciales primarios y secundarios. | 2B. el color de la piel empieza a reflejar señales de hemolisis notándose un color parduzco a nivel de espacio maseterino y región basal del cuerpo mandibular. | 2C. Gran edema de los labios, empiezan a aparecer regiones áureas como signo de necrosis. | 2D. Hematomas en tercio facial inferior 15 días después de la reacción anafiláctica. |
La paciente permaneció en hospitalización 4 días en total y se le programaron controles periódicos.
Anafilaxis: Criterios y Manifestaciones
La anafilaxis, se establece que para que se considere anafilaxis debe cumplir al menos con algunos de los siguientes criterios: a) signos cutáneos y respiratorios o disfunción orgánica o hipotensión, b) evidencia de al menos dos órganos o sistemas afectados luego del contacto con el alergeno. La anafilaxis puede ser inducida por el consumo de alimentos como mariscos, leche de vaca, huevos, pescados, y frutas; también por medicamentos tipo antibiótico como penicilina y analgésico AINES como ASA y muchos otros, por picadura de insectos y también por causa desconocida. Los alérgenos generados por alimentos se presentaron en edades tempranas de la vida, mientras que las producidas por medicamentos son más comunes en adultos.
Esta situación requiere atención inmediata, si la atención medica se retrasa puede ocurrir la muerte por un proceso que conduce a un colapso respiratorio o cardiovascular. Una reacción anafiláctica presenta signos y síntomas multisistémicos, a nivel neurológico se presenta mareo, desmayo, debilidad, convulsiones; prurito ocular, lagrimeo, enrojecimiento de la conjuntiva, en la vía aérea superior congestión nasal, estornudos, estridor orofaríngeo, edema y obstrucción laríngea; en la vía aérea inferior: disnea, broncoespasmo, taquipnea, funcionamiento de los músculos accesorios, cianosis y falla respiratoria; en el sistema cardiovascular: taquicardia, arritmia, hipotensión, infarto agudo de miocardio y falla cardiaca; en piel eritema, prurito, urticaria, edema angioneurótico, maculas y pápulas pruriginosas; y por último, en del sistema gastrointestinal nauseas, vomito, dolor abdominal, diarrea.
En la consulta clínica se ha observado reacción anafiláctica a otros elementos de los ya mencionados como es al látex, el cual es la segunda causa de alergia en ambientes quirúrgicos y la reacción puede aparecer tanto en el paciente como en el profesional de la salud. Las reacciones alérgicas atópicas comienzan con una dermatitis al contacto con el material irritativo. Los signos y síntomas pueden aparecer en forma temprana o tipo I y tardía que es la reacción tipo IV mediada por células T. La tipo I es inmediata, mediada por IgE es severa y puede terminar con la muerte. El paciente esta sensibilizado previamente en la cual las células T ayudadoras inducen a células B para formar anticuerpos específicos a nivel plasmático; tan pronto ocurre el contacto con el alérgeno los antígenos contactan la superficie de los mastocitos y basófilos y estos generan una degranulación liberando los mediadores inflamatorios como histamina, triptasa sérica, prostaglandinas y leucotrienos que son los que producen una reacción desde una urticaria simple hasta una reacción exótica. La triptasa sérica ß es una proteasa almacenada en los mastocitos y su liberación ocurre inmediatamente, presentando su pico a los treinta minutos y posteriormente disminuye en forma gradual.
Los signos y síntomas relatados en la literatura van desde la quemadura química por contacto directo o por vapores que pueden generar ulceraciones en la córnea del ojo, hasta una reacción anafiláctica. Usualmente estos signos y síntomas varían mucho dependiendo del grado de compromiso facial y de la severidad del cuadro, y de lo inmediato o tardío de la reacción. Generalmente el paciente experimenta Inicialmente dolor severo, o sensación de ardor, edema y hemorragia que puede ser profusa por hemolisis a través del canal radicular o vascular visible a través de hematomas, en los tejidos blandos adyacentes a la pieza tratada. Estos signos también pueden durar según lo intensidad y la prontitud de la terapia instaurada.
El diagnostico se basa en la inspección clínica, cuando el paciente tiene un antecedente de alergia a una sustancia conocida; generalmente los primeros síntomas son cutáneos y respiratorios, e incluyen enrojecimiento facial, urticaria, broncoespasmo, hipotensión, edema laríngeo, entre otros.
La condición clínica que representa una mayor similitud con la anafilaxis es el enfisema subcutáneo, que ocurre al infundir aire bajo presión a espacios profundos causando neumotórax, neumopericardio, falla cardiaca, falla pulmonar, daño al nervio óptico, o causar obstrucción del flujo coronario, resultando en un embolismo gaseoso cardiaco con consecuencias fatales. En este caso también aparece un edema rápido en cara y a veces en cuello, pero esta última tiende a auto limitarse; lo clásico de un enfisema subcutáneo es que al palpar la zona edematizada, el tejido crepita; el dolor es variable entre leve y agudo y si compromete el cuello puede haber una dificultad para deglutir, disfonía y disnea. También hay que diferenciar la anafilaxis con un hematoma y un edema angioneurótico, aunque la anafilaxis tiene un cuadro más severo en las manifestaciones cardiorrespiratorias. Adicionalmente debemos diferenciar la anafilaxis con ataque agudo de asma, obstrucción de la vía aérea por cuerpo extraño, embolismo pulmonar, pérdida de la conciencia; reacción vasovagal, ataque epiléptico, infarto agudo de miocardio y arritmias.
Manejo Inicial del Paciente:
En el manejo inicial del paciente se debe mantener la calma, tranquilizarlo y permitirle que colabore en la solución de la situación; esto facilitara el diagnóstico y manejo temprano, ya sea una quemadura por contacto directo o una reacción alérgica o anafiláctica.
- Anestesiar el paciente de forma inmediata.
- Infiltrar corticosteroide como Dexametasona o Betametasona en la mucosa vestibular del diente tratado o en el área de la quemadura.
Si la respuesta es algo más tardía, el paciente debe estar informado de la situación y que él reconozco el problema y busque ayuda. La prevención es muy importante instruyendo al paciente sobre los signos, síntomas y conducta a seguir en caso de una reacción.
Requiere un manejo básico para suprimir la reacción y prevenir la extensión del cuadro y el deterioro del paciente. Lo primero es eliminar el contacto con el agente desencadenante ya sea una sustancia ingerida o un elemento en contacto. Ante todo mantener la vía aérea permeable, ojala con oxígeno al 100% si es posible. Idealmente canalizar una vena para aplicación de líquidos endovenosos de más rápida absorción para controlar los signos vitales, si es del caso hospitalizar. La primera opción es colocar un antihistamínico como epinefrina y tradicionalmente se ha aplicado por vía subcutánea, pero Simons FER, en una investigación publicada en el 2001, encontró que era mejor el resultado cuando se aplicaba intramuscular. La epinefrina puede ser reaplicada cada 5 a 15 minutos hasta que desaparezcan los síntomas de la anafilaxis o de hiperadrenalismo como taquicardia, disconfor, aprehensión y ansiedad pero bajo estricto control.
Sesión On-Line: "Irrigación en Endodoncia"
Criterios Ideales de un Irrigante Endodóntico
- Baja toxicidad, no debe ser tóxico para los tejidos perirradiculares.
- Bactericida y bacteriostático, efectivo también contra hongos y esporas.
- Baja tensión superficial para penetrar en el sistema de conductos radiculares.
- Lubricante, debe reducir la fricción durante la instrumentación.
- Acción de enjuague.
- Disolución del material orgánico como el colágeno de la dentina, el tejido pulpar y la biopelícula.
- Disolución de tejido inorgánico (dentina).
- Ser fácil de aplicar.
- Que su coste no sea demasiado elevado.
tags: #irrigacion #con #hipoclorito #en #endodoncia