La infección por el VIH se considera actualmente una epidemia en fase emergente a nivel mundial. Gracias a los avances en los tratamientos antirretrovirales, en los países desarrollados se ha convertido en un proceso crónico. En consecuencia, la infección por el VIH se está convirtiendo en una enfermedad crónica, lo que genera una mayor demanda de cuidados sanitarios, entre los que debería estar siempre incluida la atención bucodental.
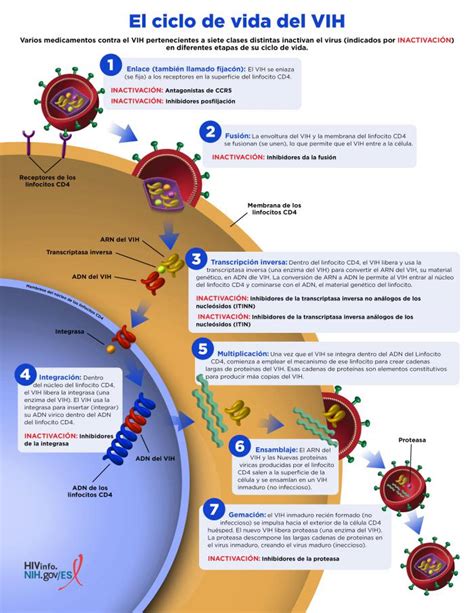
Ciclo de Infección del VIH
I. Situación Actual del VIH/SIDA
En 2022, 39 millones de personas en todo el mundo tenían VIH, según ONUSIDA. También en el mismo año, 1,3 millones de personas se infectaron por el VIH y 630.000 murieron por enfermedades relacionadas con el sida. En el año 2003 se produjo el mayor incremento anual de casos de VIH/sida hasta el momento en los más de 20 años de epidemia. Durante los últimos 12 meses, cinco millones de personas han pasado a engrosar la lista de infectados que ya suman 40 millones en todo el mundo (28 millones en África y 6 en el sudeste de Asia) de las que han fallecido más de 15 millones. El sida es en la actualidad la cuarta causa de mortalidad en todo el planeta y la primera en África subsahariana. En Europa occidental viven en la actualidad alrededor de 560.000 personas con el VIH/sida (tan solo el 1,4 % del total de casos del mundo). En España según datos oficiales del Ministerio de Sanidad del año 2002 existen unos 150.000 portadores del VIH, de los que un 25% desconocen que son seropositivos ya que no acuden al médico a realizarse las pruebas por miedo a la penalización social y la discriminación.
En los países en los que está disponible la terapia antirretroviral de un modo generalizado (América del Norte y Europa occidental), especialmente con la introducción de la Terapia Antirretroviral de Gran Actividad (TARGA o Highly Active Anti-Retroviral Therapy, HAART), se ha producido un importante descenso en la incidencia de nuevos casos de sida y de la mortalidad asociada a esta enfermedad.
La realización de estos tratamientos resulta especialmente importante en los pacientes VIH-positivos por la influencia negativa potencial de la patología bucodental en el estado general y en la evolución de su enfermedad. Un estado deficiente de higiene bucal predispone a infecciones micóticas, como la candidosis oral, así como a problemas de caries y de enfermedad periodontal. De la misma manera la persistencia de focos sépticos como abcesos, bolsas periodontales, etc., puede predisponer a la aspiración de secreciones bucales con la consiguiente aparición de neumonías, principalmente por bacterias anaerobias, cuya incidencia está aumentando en los últimos años. Por otro lado, la ausencia de dientes y el dolor dental, suponen un factor clave en la disminución de la eficacia masticatoria y en la idoneidad de los nutrientes consumidos, al ser más difícil la ingesta de ciertos alimentos y aumentar la ingestión de otros más perjudiciales en exceso, como los hidratos de carbono.
II. Riesgo de Transmisión y Precauciones Universales
El principal problema que se encuentran los sujetos seropositivos es la reticencia de algunos profesionales a atenderles por el riesgo de exposición al VIH. La probabilidad de transmisión ocupacional a los profesionales sanitarios tras una exposición percutánea a sangre contaminada, es del 0,3% y tras una exposición de una mucosa a la sangre infectada es del 0,09% 14,15. En el ámbito odontológico sólo se han publicado tres casos de adquisición ocupacional del VIH a nivel mundial, en dos odontólogos y una auxiliar de odontología, a los que hay que añadir otros seis considerados como “posibles” por los Centros para el Control de Enfermedades (CDC) de Atlanta.
Por otra parte, los datos disponibles muestran claramente que existe muy poco riesgo de que los pacientes contraigan el VIH a partir de los profesionales de la salud. Además, si se tienen en cuenta los riesgos añadidos de transmisión de otros patógenos entre los que destacan el VHB (virus de la hepatitis B), VHC (virus de la hepatitis C), CMV (citomegalovirus), VEB (virus Epstein-Barr) y VHS (virus herpes simple), parece más que justificado utilizar técnicas de barrera y precauciones universales con todos los pacientes que acuden a nuestras consultas, como recomiendan la American Dental Association (ADA) y los Centers for Disease Control (CDC).
Por tanto, todos los pacientes de las consultas dentales deberán ser considerados como potencialmente infecciosos y se adoptarán las precauciones universales, vigentes desde 1989, y que incluyen como medidas de barrera de bioseguridad el empleo de guantes de látex y mascarillas impermeables. En intervenciones quirúrgicas es recomendable el empleo de dos pares de guantes, siendo el inferior de tipo anti-corte (Ultratuff®). El uso de doble guante se considera actualmente innecesario durante el tratamiento dental de rutina en estos pacientes. Además se emplearán de forma sistemática las gafas de protección frontolateral. Excepcionalmente se pueden emplear gorros y camisas de manga larga, material de plástico en todas las superficies de la unidad odontológica y otras medidas que incluyen enjuagues antisépticos con digluconato de clorhexidina al 0,1% durante diez segundos antes de la intervención. Las manos se lavarán con jabón líquido antiséptico y se secarán con toallas desechables en todos los casos.
Medidas de higiene en la clínica dental
1- PROTOCOLO DE DESINFECCIÓN Y ESTERILIZACIÓN DE INSTRUMENTAL QUIRÚRGICO Y ODONTOLOGÍA.
III. Evaluación y Planificación del Tratamiento Dental
A la hora de atender a una persona seropositiva en la consulta dental se deben valorar una serie de factores que pueden repercutir directamente en el diagnóstico, planificación del tratamiento dental, así como en la eficacia del mismo. Debe recogerse de manera sistemática una historia médica completa y realizar una exploración de cabeza y cuello, así como un examen intrabucal de los tejidos blandos y una evaluación dental y periodontal completa de todos los pacientes infectados.
La historia médica debe incluir los datos de una bioquímica elemental y un hemograma completo que incluya el recuento diferencial de leucocitos. Si se van a realizar procedimientos quirúrgicos cobra máxima importancia el recuento total de plaquetas, que debe ser superior en cualquier caso a 50.000/mm3. También se debe conocer el recuento de copias de RNA del VIH-1 (carga viral) y el número y porcentaje de linfocitos CD4 y CD8. Estas determinaciones guardan relación directa con la capacidad del organismo para combatir agentes infecciosos tan frecuentes en casi todos los tratamientos odontológicos y permiten evaluar la situación virológica e inmunológica del paciente infectado por el VIH, posibilitando su clasificación en un estadio concreto (Tabla 2).
Ante un paciente con serología VIH desconocida y que por sus antecedentes consideremos de riesgo, basándonos en la historia y/o los hallazgos clínicos, se le debería recomendar la realización de pruebas de determinación de anticuerpos frente al VIH y seguimiento médico si lo precisa. En los pacientes hemofílicos ó con coagulopatías son imprescindibles los controles de la hemostasia antes de realizar un tratamiento quirúrgico. Además, estos pacientes tienen una mayor prevalencia de hepatitis B, C y delta. Las personas con antecedentes de consumo de drogas inyectadas (UDI) tienen una mayor incidencia de hepatitis B. En estos mismos sujetos la seroprevalencia de hepatitis C es altísima y varía entre el 20 y el 95%. Los consumidores de drogas inyectadas presentan un mayor riesgo de desarrollar endocarditis bacteriana, por lo que estaría indicado realizar una profilaxis antibiótica con 2g de amoxicilina, 1 hora antes de la intervención o 600 mg de clindamicina en alérgicos a penicilina.
La candidosis oral es más prevalente en estos pacientes y sobre todo en aquellos muy inmunodeprimidos (< 200 linfocitos CD4). En los que reciben tratamiento con metadona deben considerarse las posibles interacciones entre los medicamentos que se prescriban y administren y los niveles plasmáticos de metadona (Tabla 3). Los varones homosexuales tienen mayor probabilidad de desarrollar leucoplasia vellosa oral, sarcoma de Kaposi y periodontitis ulceronecrotizante aguda (PUNA).
Uno de los principales elementos a tener en cuenta en el tratamiento dental del paciente con infección por el VIH/sida es el recuento/porcentaje de linfocitos T CD4+ y el nivel de carga viral en sangre. Los pacientes VIH-positivos asintomáticos con un recuento/porcentaje de linfocitos CD4 > 500 cels/mm3/28% (Tabla 2) podrían recibir cualquier tratamiento odontológico incluido la cirugía oral y/o implantológico. En los pacientes sintomáticos con recuentos CD4 < 200 cels/mm3/ 14% es recomendable realizar únicamente tratamientos quirúrgicos de urgencia bajo profilaxis antibiótica, valorando el estado de hemostasia, infecciones oportunistas que presentan y los fármacos que reciben. En estos casos es obligada la interconsulta con el internista.
Hay que tener en cuenta que estos pacientes pueden ser tratados con fármacos profilácticos para multitud de procesos como son la neumonía por Pneumocystis cariini, candidosis oral o vaginal recidivantes, infecciones por el VHS, el CMV, Toxoplasma gondii, M. tuberculosis, u otros patógenos oportunistas. En la actualidad, el TARGA constituye el tratamiento de elección de la infección crónica por el VIH, ya que contribuye a retrasar la progresión clínica, a aumentar significativamente la supervivencia y a disminuir los ingresos hospitalarios y los costes asociados.
Se recomienda iniciar TARGA en aquellos pacientes asintomáticos con una cifra de linfocitos CD4 < 350/ml y/o una carga viral > 30.000 copias/ml por branched-DNA (bDNA) o > 50.000 cop/ml por PCR (Polymerase Chain Reaction). En los pacientes sintomáticos se recomienda su inicio inmediato. El principal objetivo virológico del tratamiento antirretroviral consiste en la consecución de una supresión viral máxima (<50 cop/ml) durante el mayor periodo de tiempo posible.
Para ello, el método que se ha mostrado más eficaz, hasta la fecha, consiste en la administración de un inhibidor de la proteasa (IP) potente en combinación con dos inhibidores de la transcriptasa inversa análogos a nucleósidos (ITIAN) o un inhibidor no nucleósido de la transcriptasa inversa (ITIANN) como el efavirenz (EFV) asociado a dos ITIAN.
Entre los efectos adversos que con mayor frecuencia se manifiestan en la cavidad oral producidos por los ITIAN, se encuentran el eritema exudativo multiforme (EEM), úlceras orales, xerostomía e hiperpigmentaciones melánicas en encía. Los ITIANN pueden producir cuadros de EEM, y en el caso de la nevirapina (NVP) también úlceras orales. Los IP producen una gran variedad de efectos adversos entre los que destacan la xerostomía provocada por el indinavir (IDV), nelfinavir (NFV) y ritonavir (RTV); la lipomatosis parotídea y alteración del gusto que producen todos los IP; las ulceras y EEM por saquinavir (SQV) y la parestesia perioral del ritonavir (RTV) y amprenavir (APV).
Es aconsejable prestar atención a las potenciales interacciones farmacológicas en estos pacientes polimedicados. Por ello es conveniente que el clínico conozca los medicamentos que toma el paciente así como sus posibles interacciones con otros fármacos (Tabla 3). En muchos casos será obligada la consulta con el internista.
La trombocitopenia afecta a más del 10% de los pacientes VIH-positivos, especialmente a los coinfectados por el virus de la hepatitis C (VHC). Este porcentaje se incrementa al 30-60% en los estadios más avanzados de la infección. En estos casos se debe evaluar la actividad plaquetaria frente a la hemorragia, midiendo el tiempo de sangrado, así como el recuento de plaquetas, previamente a la realización de extracciones, raspajes y alisados y biopsias.
Los pacientes con trombocitopenia severa pueden requerir la adopción de medidas especiales previas a la realización de cualquier procedimiento quirúrgico odontológico, incluyendo la tartrectomía y el raspado y alisado radicular. Así, se deberá demorar el tratamiento dental invasivo en pacientes con recuentos < 50.000 plaquetas puesto que se aumenta el riesgo de complicaciones. Las alternativas para producir un aumento rápido de plaquetas comprenden las transfusiones de concentrados de plaquetas y tratamientos intravenosos con inmunoglobulinas (1g/kg el día antes y el día de la exodoncia). También son útiles los agentes hemostáticos intraoperatorios y el tratamiento con agentes antifibrinolíticos como el ácido aminocaproico o el ácido tranexámico.
Si el tratamiento quirúrgico es urgente, realizar transfusión de concentrados de plaquetas o inyectar trombopoyetina. Se consultará al especialista en los casos de hepatopatía grave por los virus de las hepatitis B y/o C ante un posible defecto en la coagulación de estos pacientes. Esta situación es más frecuente en individuos con antecedentes de consumo de drogas. Con objeto de evaluar el estado de la coagulación, se deben solicitar pruebas de determinación del TP y del TTP.
Si el paciente presenta alguna manifestación oral asociada a la infección por el VIH como la candidosis oral, leucoplasia vellosa, gingivitis ulceronecrotizante aguda (GUNA), sarcoma de Kaposi, etc., esta debe ser tratada, si procede, antes de realizar el tratamiento odontológico de este paciente, sobre todo si este fuera quirúrgico (Figuras 1-5). Se deberán demorar los tratamientos dentales o remitir a un centro hospitalario cuando el paciente presente una tuberculosis activa o una infección oportunista sin controlar, o si el paciente recibe radioterapia o quimioterapia.
Los pacientes con neutropenia e inmunosupresión avanzada pueden necesitar profilaxis para la realización de procedimientos quirúrgicos.
Lesiones orales relacionadas al VIH/SIDA
Tabla 1: Estadificación de la infección por VIH
| Estadio | Recuento de linfocitos CD4+ (células/µL) | Porcentaje de CD4+ (%) | Manifestaciones clínicas |
|---|---|---|---|
| A | ≥500 | ≥29 | Asintomático o linfadenopatía generalizada persistente |
| B | 200-499 | 14-28 | Sintomático, no clasificado como C |
| C | <200 | <14 | SIDA (condiciones definitorias de SIDA presentes) |