En el mundo de la odontología conservadora, la endodoncia se erige como un tratamiento crucial para salvar dientes afectados por caries profundas, fracturas o necrosis. Conocida popularmente como "matar el nervio", este procedimiento elimina el tejido infectado y restaura la función del diente dañado.
¿Qué es una endodoncia dental? Fácil y rápido
¿Qué es una endodoncia?
La endodoncia, también llamada tratamiento de los conductos radiculares, es el mecanismo utilizado para retirar el tejido infectado por el contenido bacteriano. Vulgarmente conocido como “matar el nervio”, es un tratamiento que realizamos cuando el diente sufre una caries muy profunda, una fractura o una necrosis. Su objetivo es eliminar el dolor, restaurar la función masticatoria del diente dañado y evitar su extracción.
Este tratamiento es realizado por un endodoncista, quien retira la pulpa del diente para eliminar las bacterias y el nervio o pulpa que está muriendo o muerto dentro de la raíz del diente, específicamente en el conducto radicular. Se realiza a fin de evitar que se propague el dolor dental, generalmente a causa de infección producto de caries. La meta es preservar el diente y no tener que sacarlo.
En cualquier caso, previamente es evaluado por el dentista encargado del diagnóstico junto a una serie de pruebas y radiografías. Muchas veces nos preguntáis con detenimiento en qué consiste el proceso. Para vuestra tranquilidad, hemos elaborado un pequeño resumen para que sepáis en qué consiste cada paso. De esta manera podréis venir tranquilos a realizaros vuestro tratamiento.
Beneficios de matar el nervio de una muela
Este tratamiento de endodoncia ayudará a aliviar el dolor dental que puede ocasionar el diente y es muy seguro. Cuando se practica la endodoncia en una muela o cualquier la pieza dental, esta puede recuperarse y volver a ser funcional. Por lo que, uno de los principales beneficios de matar el nervio de una muela es que salvas el diente. Además, eliminan cualquier molestia o dolor de la zona.
Otra de las ventajas de matar al nervio de una muela inflamado o deteriorado es que evitarás infecciones y la propagación de bacterias. Esto no solo es beneficioso para donde esté el daño, sino también en el resto de los dientes. Tendrás una mejor mordida y una masticación más natural.
¿Cuándo es necesario matar el nervio dental?
“Quemar el nervio” de un diente o matarlo puede funcionar para aliviar el fuerte dolor y salvar el diente. Sin embargo, este procedimiento no se debe realizar en todos los casos.
Algunas de las situaciones en las que es necesario aplicar el tratamiento para matar el nervio de la muela, con la endodoncia son:
- Caries: si la caries no se detecta a tiempo habrá problemas, porque las bacterias llegan al nervio del diente. Ahí es cuando pueden causar un dolor insoportable, que se acentúa al comer.
- Hipersensibilidad dental: En ocasiones por diferentes afecciones como caries o gingivitis se puede sufrir de hipersensibilidad dental. Esta puede agravarse al masticar y allí es cuando hay que hacer este procedimiento. La idea es eliminar todo rastro del problema y sellar para evitar que vuelva a repetirse esta desagradable experiencia.
- Fracturas dentales: En ocasiones alguna lesión o golpe fuerte en nuestros dientes puede ocasionar una fractura, a tal punto que queda el nervio dañado. Esa situación genera mucho dolor y el dentista debe evaluar si es necesario aplicar una endodoncia.
Principales síntomas y señales de alerta
Es importante que aprendas a identificar si un nervio dental está dañado. Algunos de los síntomas que presentan los pacientes con esta condición son:
- Molestias, dolor y extrema sensibilidad en alguna zona de tu boca. En algunos el dolor puede ser mínimo, mientras que otros sentirán un dolor muy agudo. El dolor no solo se debe a la muerte del nervio, sino también a la infección, esta puede llevar a la aparición de un absceso en la encía.
- En ocasiones el nervio puede inflamarse por lo que notarás la zona de la infección hinchada, con sensación de hormigueo o adormecimiento.
- Sensibilidad al frío y al calor.
- Cambio en el color o tonalidad de la pieza dental. Este tipo de daños es una de las causas de los dientes oscuros. El diente pasa de blanco o amarillento a gris, después puede llegar a ser negro. No es algo repentino, puede tardar años en cambiar.
Diagnóstico profesional: ¿cómo se detecta?
Si has tenido dolores muy fuertes constantemente, te recomendamos contactar a un especialista para que estudie tu caso y evites complicaciones. Es mejor descartar cualquier irregularidad y evitar graves consecuencias. Para eso la solución puede ser matar el nervio.
Es probable que el odontólogo primero haga una revisión de rutina y solicite unas radiografías. Luego hará un diagnóstico y así determinará si es necesario hacer la endodoncia para mater el nervio del diente.
Recordemos que la endodoncia es solo para pacientes que sufren una infección pulpar muy avanzada, se emplea solo en casos donde este tejido ya no puede recuperase.

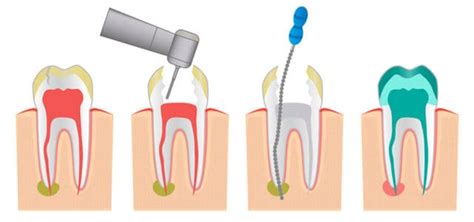
Pasos Clave de una Endodoncia
Para vuestra tranquilidad, hemos elaborado un pequeño resumen para que sepáis en qué consiste cada paso. De esta manera podréis venir tranquilos a realizaros vuestro tratamiento.
- Diagnóstico y Evaluación Inicial: El endodoncista realiza pruebas radiográficas para evaluar la pulpa dentaria y determinar si la endodoncia es el tratamiento adecuado.
- Anestesia Local: Se administra anestesia local para adormecer la zona afectada y asegurar que el paciente no sienta dolor durante la intervención.
- Aislamiento del Diente: Se procede al aislamiento absoluto del diente a tratar. Este aislamiento se lleva a cabo con un dique de goma de látex, que es sostenido al diente con un clamp (grapa) metálico. Una endodoncia sin aislamiento absoluto, acabará en fracaso y pérdida del diente, ya que el contacto con la cavidad oral durante el tratamiento, impedirá la desinfección absoluta del interior del mismo.
- Apertura y Acceso a la Pulpa: Después de anestesiar y aislar la zona a tratar, se practica una pequeña abertura en la corona del diente, accediendo a la pulpa dentaria. Esto se hace utilizando instrumentos rotatorios de alta velocidad. Limpieza de la caries, los restos de otros empastes viejos y se prepara la entrada al conducto del nervio. Durante esa fase no vamos a sentir absolutamente nada más que ruido y agua, ya que el diente estará totalmente dormido.
- Eliminación de la Pulpa Infectada: En este paso, el endodoncista elimina cuidadosamente la pulpa dental infectada o inflamada. Se elimina cualquier rastro de caries profundas o infecciones para luego proceder a extraer el tejido blando o la pulpa dañada de la pieza dental (esto es lo que se conoce popularmente como el nervio). La eliminación de la pulpa infectada se hace con pequeñas limas, se limpian los canales dentro de la raíz.
- Preparación de los Conductos Radiculares: Una vez dentro de la cámara pulpar, mediante unos instrumentos llamados limas, vamos limpiando el conducto y todos los productos de desecho junto con soluciones y medicamentos que colocamos a nivel pulpar. Actualmente esta preparación se lleva a cabo mediante instrumentos mecanizados, que permitirán que la limpieza y conformación de los conductos sea mucho más eficiente. Los instrumentos que se utilizan se denominan limas y tal como su nombre lo indica, son instrumentos que permiten el limado progresivo del conducto. Con este limado se busca eliminar todo el tejido nervioso y bacteriano contenido dentro de los conductos radiculares. Antiguamente este limado se llevaba a cabo de forma totalmente manual. Aunque en la actualidad lo común es combinar las limas manuales con la limas automatizadas, el procedimiento es mucho más efectivo y rápido.
- Irrigación y Desinfección: Al mismo tiempo que se van limando los conductos, estos son irrigados con desinfectantes, de forma intercalada con el limado. La irrigación, permitirá arrastrar todos los restos obtenidos mediante el efecto del limado, hacia el exterior del diente. Además ayudará a la desinfección bacteriana de las paredes del conducto radicular.
- Obturación y Sellado: Tras eliminar la pulpa infectada, se procede a la obturación y sellado del conducto radicular. Finalmente rellenamos el conducto con gutapercha, un biomaterial totalmente compatible que dejará la raíz preparada para la posterior reconstrucción. Esto implica el uso de un material especial, biocompatible con el organismo, que no genera rechazo ni reacciones alérgicas.
- Restauración del Diente: Una vez finalizada la endodoncia, el diente debe ser restaurado lo antes posible. Por lo general y debido a la gran pérdida de estructura dental, que ha hecho necesario el tratamiento del nervio, se recomienda un tipo de restauración que ofrezca protección del diente, es decir una incrustación de porcelana o una corona protésica. El tipo de restauración definitiva estará determinado por la cantidad de estructura dental perdida. Siempre que se pueda llevar a cabo una incrustación en lugar de una corona, esta debe ser elegida.
¿Duele matar el nervio de un diente?
Durante el procedimiento se aplica anestesia local para adormecer el área, por lo que no deberías sentir dolor. En casos de infección severa quizás sientas sensibilidad, debes indicarle al especialista y ajustará la anestesia o tomará medidas adicionales.
Al culminar el procedimiento de extracción de la pulpa, y pasar el efecto de la anestesia local, es posible que sientas algunas molestias, como dolor o sensibilidad al frío o calor, durante los días posteriores a la intervención. El especialista te recetará analgésicos y antibióticos para tratarlas.
Si el dolor persiste o es muy intenso tras la endodoncia debes contactar al dentista, porque puede ser que tengas complicaciones como una infección persistente. Igual deberías hacer visitas de seguimiento en el tiempo que te indique el profesional.
Cuidados Posteriores al Tratamiento
El cuidado posterior a la endodoncia es muy importante para asegurar una recuperación exitosa y evitar complicaciones:
- Evita masticar por el lado tratado los primeros días, especialmente si son comidas duras o pegajosas, ya que el diente puede estar debilitado hasta la colocación de la restauración definitiva. Tampoco consumas alimentos muy calientes, fríos, ácidos o duros.
- No fumas ni consumas alcohol, ya que esto retrasa el proceso de cicatrización.
- Si sientes dolor toma los medicamentos recetados por el dentista, no te automediques.
- Mantén una buena higiene oral. Cepíllate suavemente alrededor del diente tratado, usa hilo dental con cuidado alrededor de la zona y recuerda el enjuague bucal.
- Asiste a las citas de seguimiento con tu dentista para colocar la restauración temporal y luego la permanente. Así aseguras un tratamiento exitoso.
La sensibilidad suele durar unos días, pero la recuperación completa puede tomar un par de semanas. Siguiendo las indicaciones del dentista y manteniendo una dieta correcta, el tratamiento será un éxito.
Avances Tecnológicos en Endodoncia
Actualmente el área de la endodoncia es una de las especialidades de la odontología que utiliza más tecnología para ser llevada a cabo. Lo que antiguamente se hacía de forma manual y necesitaba ser valorado con una gran cantidad de radiografías, hoy en día se realiza de forma mecanizada y con sistemas digitales que permiten que el procedimiento sea mucho más cómodo, tanto para el paciente como para el operador.
La pasada década ha incorporado varios cambios al mundo de la endodoncia. Las nuevas tecnologías, instrumentos, y materiales, han permitido tratamientos de endodoncia más predecibles.
Entre ellos se encuentran los microscopios clínicos, la radiografía digital, la tomografía computarizada de haz de cono (TCHC), las limas rotatorias de níquel titanio, los instrumentos sónicos y ultrasónicos, y los nuevos sistemas de irrigación.
Desafíos y Variaciones Anatómicas
Las características anatómicas y la complejidad de los primeros molares superiores han sido ampliamente descritas en la literatura; sin embargo, el diente que se endodoncia con más frecuencia es el primer molar inferior. Su anatomía radicular y la configuración de sus conductos representan un importante reto, incluso para el endodoncista más experimentado.
El tratamiento con éxito de los molares inferiores requiere un considerable conocimiento de la curvatura de los conductos y de las variaciones anatómicas. Por otra parte, su forma irregular, las comunicaciones interconductos y las curvaturas no son visibles en las radiografías, lo que aumenta todavía más la dificultad del tratamiento.
Anatomía interna del primer molar inferior
A pesar de los numerosos estudios disponibles sobre anatomía interna de los primeros molares inferiores, muy pocos se refieren al número total de conductos radiculares y a sus configuraciones. Los hallazgos de una revisión sistemática sobre los datos recogidos en 4.745 primeros molares inferiores se resumen más arriba.
Se encontraban tres conductos en un 61,3% de los molares, seguido de cuatro conductos en un 35,7% y de cinco conductos en casi un 1% de los casos. Sin embargo, en los estudios in vivo realizados por endodoncistas se demostraba la presencia de cuatro conductos en un 45% de los casos tratados. Estos resultados sugieren que la experiencia del operador puede constituir un factor determinante que debe considerarse a la hora de explicar las diferencias de resultados entre los estudios in vivo realizados por profesionales generales y los realizados por endodoncistas.
En un 0,8% de las muestras se encontraron cinco conductos, e incluso algunas reseñas de casos han llegado a referir seis e incluso siete conductos radiculares.
Morfología de la Raíz Mesial
Los primeros molares erupcionan aproximadamente a los 6 años de edad y terminan su maduración aproximadamente 3 años más tarde. Hess estableció que la configuración morfológica de los conductos radiculares se producía solo tras el desarrollo completo de la raíz y el cierre del foramen apical.
Diferentes investigadores han confirmado que la raíz mesial del primer molar inferior presenta un solo conducto hasta los 11 años de edad. Entre los 12 y los 20 años, pueden observarse patrones mixtos en la configuración de los conductos radiculares, lo que resulta en cambios morfológicos en el interior de los conductos radiculares.
Durante este periodo, el depósito de dentina secundaria mesial y distalmente en el interior de los conductos, causa la separación de los conductos en los tres tercios radiculares. Una revisión sistemática de la literatura, con más de 4.000 raíces mesiales estudiadas, confirmó la presencia de dos conductos radiculares en el 94,2% de los dientes.
Estos conductos emergían en un foramen apical común en un 35% (tipo II) o discurrían de forma independiente terminando en dos foraminas apicales separadas en un 52,3% de los casos (tipo IV de la clasificación de Vertucci). Además de los porcentajes, una buena guía clínica para ayudarnos a comprender la configuración interna del conducto es evaluar la distancia entre los principales orificios.
Configuración del Conducto
Se ha demostrado que cuando los orificios de entrada a los conductos se encuentran muy próximos entre si, la configuración de estos a menudo conduce a la confluencia y finalización en un foramen común, o configuración tipo II. Sin embargo, una distancia entre ellos y separación mayores correlaciona directamente con la configuración de tipo IV con dos foraminas separadas.
Preguntas frecuentes sobre el tratamiento para matar el nervio de un diente con endodoncia
Algunas preguntas frecuentes sobre la endodoncia y la muerte de los nervios de los dientes:
¿Qué es un nervio dental?
El nervio dental son las terminaciones nerviosas que están cerca de la superficie del diente y debajo de las encías, que van dentro del canal radicular. Es lo que también se conoce como pulpa, un tejido del cuerpo muy importante que almacena las células del diente, es el centro de este y alimenta los tejidos como la corona.
La pulpa también tiene muchas funciones fisiológicas, contiene el suministro de sangre y el oxígeno a las células nerviosas, e incluso el líquido que ayuda a disolver la materia dental muerta y en descomposición.
La pulpa es la región del diente donde los nervios y vasos sanguíneos están presentes y la parte donde llega la sangre que circula en nuestro cuerpo. Una vez que no hay suministro de sangre hacia el diente, el nervio en la cámara pulpar gradualmente muere y, en consecuencia, también lo hace el diente.
La muerte de la pulpa se conoce también como pulpa necrótica o diente sin pulpa.
¿Cómo muere el nervio de un diente?
Generalmente el nervio de un diente muere cuando una fractura o una caries comienza a invadir las capas del diente. Cuando el ambiente oral puede acceder a las capas internas del diente, las bacterias consiguen una vía de entrada.
Y, una vez que estas entran en la pulpa, tu cuerpo comienza a pelear contra la infección para protegerse. Esto termina con la inflamación de la cámara pulpar, lo que crea presión, hinchazón y dolor en la región.
Si no se trata a tiempo, los nervios en la pulpa no reciben suficiente oxígeno y nutrientes para sobrevivir. Esto gradualmente lleva a la necrosis pulpar, por la reducción en el suministro de sangre que para completamente después de cierto tiempo, lo que lleva a la muerte del diente.
¿Qué pasa si se muere el nervio de un diente?
Es común que las personas tengan dudas con respecto a si se puede morir el nervio de una muela solo y la respuesta es sí. Muchos ignoran los síntomas de la infección del nervio dental lo que produce la muerte de este, también conocida como necrosis pulpar.
Los dolores que presenta el paciente por la infección se detienen de forma repentina. Esto hace que piense que su problema está solucionado, pero no es así.
El proceso infeccioso sigue avanzando hasta empezar a deteriorar y destruir el hueso de forma irreversible. Este en poco tiempo puede producir que la pieza dental desarrolle movilidad y a largo plazo el desprendimiento total.
Si el nervio dental muere y no es removido puede causar infecciones graves que incluso requieran el ingreso del paciente a un hospital.
¿En cuánto tiempo muere el nervio del diente?
El tiempo que tarda en morir la pulpa o los nervios del diente varían dependiendo de varios factores. Y la respuesta no es exacta, ya que depende de diferentes condiciones a las que se enfrenta el diente.
Por ejemplo, si el diente está muriendo por la infección, entonces el proceso será lento y puede tomar años hasta que el nervio muere completamente.
Pero si el proceso es debido a un golpe, esta fractura deja una entrada directa a las bacterias a la pulpa, lo que lleva a una muerte del diente mucho más rápida; aunque igual tarda cierto tiempo.
tags: #primera #serie #endodoncia