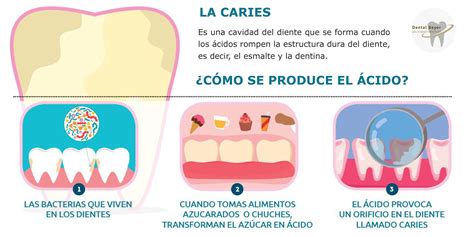
La caries dental es una de las enfermedades más comunes que afectan a la población mundial. Se trata de una enfermedad infecciosa provocada por bacterias presentes en la boca que fermentan los alimentos, produciendo ácidos que desmineralizan el diente.
Cuando esta caries avanza sin tratamiento, puede convertirse en una caries profunda, afectando capas más internas del diente y provocando complicaciones significativas.
¿Qué es una Caries Profunda?
Una caries profunda es aquella que ha progresado más allá del esmalte dental y la dentina, llegando a comprometer la pulpa del diente. En este estado, la caries está cerca del nervio, lo que puede causar dolor intenso e infecciones.
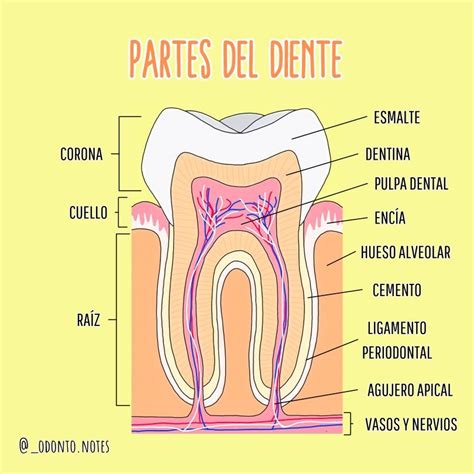
Estructura del Diente
Para entender mejor la caries profunda, es importante conocer la estructura del diente:
- Esmalte: La capa más externa y dura del diente que protege el interior.
- Dentina: La capa debajo del esmalte, más blanda y conectada directamente con los nervios dentales.
- Pulpa: El tejido interno que contiene el sistema nervioso y los vasos sanguíneos que mantienen vivo el diente.
- Raíz: La parte del diente que lo ancla firmemente en el hueso maxilar.
La inflamación de la raíz del diente es ante todo una cosa: extremadamente dolorosa. Esto se debe a que el interior del diente, sensible al dolor, se inflama.
En sentido estricto, el término "inflamación de la raíz del diente" es engañoso porque podría suponerse que se trata exclusivamente de una inflamación de la parte no visible del diente, es decir, de la raíz del diente.
De hecho, los expertos médicos se refieren a la "inflamación de la pulpa" (término técnico pulpitis) y no a la inflamación de la raíz del diente.
La pulpitis se produce cuando las bacterias se introducen en el interior del diente y desencadenan una inflamación en la pulpa, que puede extenderse a través de los llamados conductos radiculares hasta la raíz del diente.
El motivo del intenso dolor causado por la inflamación en el interior del diente es que los nervios se ven directamente afectados.
Síntomas de la Caries Profunda
Las caries en sus primeras etapas pueden ser imperceptibles. Sin embargo, a medida que la caries avanza, pueden aparecer los siguientes síntomas:
- Dolor dental: Puede ser constante o intermitente, y se intensifica al consumir alimentos o bebidas frías, calientes o dulces.
- Sensibilidad dental: Aumento de la sensibilidad al frío, calor o alimentos dulces.
- Manchas en los dientes: Aparición de manchas blancas, marrones o negras en la superficie del diente.
- Agujeros visibles: Formación de cavidades u orificios en el diente que se pueden detectar al tacto o a la vista.
- Mal aliento: La acumulación de bacterias en la caries puede causar mal aliento persistente.
- Inflamación: En casos avanzados, puede haber inflamación de la encía alrededor del diente afectado y formación de un absceso.
Si experimentas alguno de estos síntomas, es crucial acudir a un odontólogo lo antes posible. La inflamación de la raíz del diente comienza gradualmente: los afectados sufren inicialmente sensibilidad dental a la presión y dolor, que se manifiesta con un dolor agudo al morder una manzana o al ingerir alimentos y bebidas fríos o calientes.
En cuanto la inflamación se ha extendido más, aparece el síntoma principal: un dolor de muelas muy intenso y punzante.
En el caso de una inflamación radicular avanzada, el dolor de muelas también puede extenderse a otras zonas de la mandíbula, de modo que los afectados ya no pueden decir exactamente de dónde procede el dolor.
Si la inflamación de la raíz del diente no se trata, tarde o temprano llegará al hueso maxilar y provocará la inflamación del tejido que rodea al diente y al hueso.
La inflamación radicular también deja su huella en las encías: al principio, es fácil que sangren al cepillarse los dientes porque las encías están irritadas.
La infestación bacteriana hace que las encías se retraigan aún más y se formen las llamadas bolsas gingivales.
Cuando el dolor intenso cesa de repente, los afectados se sienten aliviados al principio.
Sin embargo, en realidad, el cese brusco del dolor es cualquier cosa menos una buena noticia: el nervio está tan dañado que ya no transmite señales de dolor al cerebro.
En otras palabras, el diente está muerto. No obstante, debe iniciarse inmediatamente el tratamiento para poder conservar el diente. El diente muerto sigue inflamado. Si no se elimina la inflamación, seguirá extendiéndose. Si el diente ya no se puede salvar, hay que extraerlo.
La inflamación de la raíz del diente también puede producirse sin dolor si el nervio ya está gravemente dañado. Entonces existe el riesgo de que la inflamación de la raíz del diente se cronifique y siga extendiéndose sin alteraciones.
Por desgracia, la inflamación de la mandíbula no se limita a ella.
Ahora se ha confirmado científicamente que los problemas en los dientes pueden desencadenar toda una serie de enfermedades graves.
Una inflamación no reconocida en la boca, como la inflamación de la raíz del diente, la periodontitis o la caries (o una combinación de estas enfermedades) hace que las bacterias se acumulen en el tejido nervioso muerto y entren en el torrente sanguíneo.
Causas de la Caries Profunda
La causa más común de inflamación dental es la caries: si la caries no se trata a tiempo, las bacterias atraviesan el esmalte y la dentina hasta el interior del diente, donde atacan la pulpa. Sin embargo, la inflamación de la raíz del diente también puede producirse sin caries.
La periodontitis también puede ser el desencadenante de la inflamación radicular: Lo que empieza como una inflamación inofensiva de las encías puede convertirse en una inflamación del periodonto. Se forman bolsas en las encías en las que pueden acumularse bacterias en la unión entre la encía y el diente. Al mismo tiempo, las encías se retraen, dejando expuestos los cuellos dentales.
Otras razones son menos frecuentemente responsables de la inflamación de la raíz del diente.
La caries profunda suele estar causada por la infección de una caries no tratada adecuadamente a lo largo de un período de tiempo prolongado. Ingerir demasiados azúcares y no mantener una correcta higiene da lugar a la aparición de bacterias que se acumulan y se endurecen hasta convertirse en sarro. La falta de tratamiento durante un tiempo prolongado hace que la caries siga su avance hasta llegar a la pulpa, que se inflama e irrita por la acción de las bacterias.
La caries es una enfermedad infecciosa, provocada por bacterias presentes en la boca que fermentan los alimentos produciendo ácidos que desmineralizan el diente. Existen una serie de factores que pueden agravarlas como la ingesta frecuente de alimentos o bebidas azucaradas o una limpieza dental deficiente ya que estos propiciarán la formación de placa dental.
Factores de Riesgo
Si tienes dientes puedes tener caries, pero existen una serie de factores que te dan más papeletas para llevarte esta desagradable noticia. Veámoslos:
- Ubicación de la Caries: Las caries suelen aparecer en los molares y premolares. Estos dientes son más irregulares, tienen más surcos y hendiduras y también más raíces en las que se pueden acumular restos de comida, en comparación con los dientes delanteros que anatómicamente son más lisos, sencillos y accesibles en la limpieza.
- Adherencia de los Alimentos: Además de que los alimentos tengan azúcar hay otro factor relevante ¿cuánto tiempo se adhiere cada alimento a los dientes? En algunos alimentos los restos se eliminan fácilmente mediante la saliva, en otros permanecen pegados al diente durante más tiempo. La leche, la miel, el helado, el azúcar, las galletas, las bebidas gaseosas, el pastel, los caramelos duros, las patatas fritas, etc, son algunos ejemplos.
- Frecuencia y pH de los Alimentos: Cuando comemos o bebemos continuamente también le damos a las bacterias una fuente continua de alimento que convertir en placa. Además, recordemos que es el ácido de esta placa lo que daña los dientes, si tomamos bebidas ácidas como refrescos o vinos, estaremos contribuyendo a mantener una capa de ácido continua sobre nuestros dientes.
- Falta de Flúor: El flúor es un mineral muy beneficioso para la capa externa de los dientes. Puede contribuir incluso a reparar el daño de una caries en una etapa inicial.
- Edad: Aunque las caries están presentes en todas las edades, conforme cumplimos años es posible que los dientes se desgasten y las encías se vayan retrayendo exponiendo la raíz dental, que no tiene un esmalte. Por ello, cuando nuestras raíces están expuestas nos volvemos más vulnerables a la aparición de caries dental.
- Dientes Torcidos: Este es otro de los parámetros directamente relacionados con la higiene. Cuando existe apiñamiento dental se dificulta el acceso a muchas zonas de nuestra boca para poder limpiarlas en profundidad. La placa aumenta y por lo tanto el riesgo de caries también.
- Boca Seca: La saliva presente en nuestra boca tiene una función carioprotectora, es decir, de forma natural la saliva descompone los alimentos y elimina placa de los dientes ayudando a disminuir el ácido. Cualquier patología o medicamento que conlleve una reducción en la saliva de nuestra boca estará aumentando el riesgo de desarrollar caries.
- Empastes Desgastados: Con el paso de los años los empastes dentales pueden comenzar a deteriorarse y no ajustar tan bien como lo hacían al principio. Esto creará un borde o fisura en el que podrá acumularse la placa y del que no será fácil su eliminación.
- pH de la Saliva Bajo: Si el pH en la saliva se encuentra por debajo del 5.5 se puede dar una desmineralización de nuestros dientes aumentando el riesgo de caries.
- Estrés: Cuando estamos estresados nuestras defensas bajan y eso es ideal para el desarrollo y proliferación de bacterias o virus en nuestro organismo. El caso de las caries no es una excepción.
- Ardor de Estómago y Trastornos Alimenticios: El ácido está presente en nuestro estómago para facilitar las labores de digestión. En cualquier enfermedad en la que este ácido del estómago vaya a la boca estará debilitando el esmalte dental. Puede ser el caso del reflujo, o los vómitos producidos en enfermedades como la bulimia. En este último caso también puede verse afectada la producción de saliva de la que hablábamos antes.
EVITA LAS CARIES – Causas, PREVENCIÓN y tratamiento de la caries dental | Dentalk! ©
Tratamiento de la Caries Profunda
El tratamiento dependerá del grado de afectación de la muela. En el caso de la inflamación de la raíz del diente, cuanto antes se reconozca y se trate, mejor podrá curarse. Si la inflamación de la raíz se detecta en una fase temprana, puede tratarse sin dañar la pulpa dental. Por lo tanto, debe concertar una cita con su dentista al primer signo de inflamación del conducto radicular. El dentista examinará a fondo la zona afectada y normalmente realizará una prueba de punción para ver lo avanzada que está la inflamación. Mediante una prueba de vitalidad, el dentista puede determinar si el nervio del diente sigue vivo o ya ha muerto.
Concretamente, esto significa que el dentista aplica un estímulo frío al diente o realiza una perforación de prueba.
El tratamiento de una raíz dental inflamada depende del grado de avance de la inflamación. En términos técnicos, se distingue entre pulpitis reversible (reversible) e irreversible. Si la inflamación radicular es reversible, a menudo puede tratarse y curarse relativamente bien. Como la inflamación es limitada, el dentista puede identificar y eliminar fácilmente la causa de la inflamación. La caries que ha alcanzado la pulpa suele ser la causa de la inflamación radicular reversible. En este caso, el dentista elimina las bacterias y trata la zona afectada primero con un apósito y después con un empaste.
El tratamiento de la inflamación irreversible de la raíz del diente es más complicado: Si la pulpa dental está irreversiblemente dañada, el dentista suele tener que recurrir al tratamiento de conductos. El diente se perfora bajo anestesia local y se extrae completamente la pulpa para eliminar por completo la inflamación. Los conductos radiculares también deben limpiarse con limas especiales muy finas. Para evitar la entrada de nuevas bacterias, el interior "vacío" del diente se rellena herméticamente con un caucho natural. Sin embargo, primero hay que asegurarse de que la inflamación se ha eliminado por completo. Por ello, el tratamiento del conducto radicular suele realizarse en varias sesiones. Entre sesión y sesión, el paciente lleva un inserto que contiene medicación antibacteriana.
Si un diente tratado con endodoncia vuelve a inflamarse, lo que puede ocurrir incluso años después del tratamiento de endodoncia, una posible forma de tratamiento es la resección de la punta de la raíz. Se trata de un procedimiento quirúrgico en el que el dentista extrae la parte inflamada de la raíz del diente desde el exterior. Como este procedimiento no puede realizarse a través del diente, el dentista debe penetrar primero en las encías y el hueso maxilar para llegar a la punta de la raíz.
Puedes tomar un analgésico sin receta, como paracetamol o ibuprofeno, para aliviar el dolor intenso y acortar el tiempo de espera hasta la cita con el dentista. Aunque el ibuprofeno es antiinflamatorio, no trata la causa de la inflamación radicular. Después de tratar la inflamación del conducto radicular, su dentista puede prescribirle el uso de un colutorio antibacteriano con clorhexidina.
Cuando una caries ya ha dañado el esmalte dental y la dentina y está afectando la pulpa dental, es decir al nervio, hablamos de caries profunda o grave. Este tipo de caries pueden acabar necesitando una endodoncia o incluso acabar desencadenando la pérdida dentaria si no se atienden a tiempo.
Si el daño ya está hecho y no lo podemos prevenir no queda más remedio que abordar la caries cuanto antes para evitar que afecte a capas profundas del diente.
Opciones de Tratamiento
- Obturación y Reconstrucción Dental: En las primeras fases de la caries donde solo se han visto afectadas capas superficiales limpiaremos la zona afectada y la rellenaremos con un “empaste dental” saneando el diente y evitando el avance de esta.
- Endodoncia: Si la caries ya ha llegado a la pulpa del diente, el abordaje es diferente. El endodoncista deberá vaciar la pulpa del diente y sellar el conducto.
- Extracción: En los casos más graves, cuando la pieza dental está muy dañada o irrecuperable solo quedará la opción de extraer la pieza y sustituirla por un implante dental, que se pondrá teniendo en cuenta la funcionalidad y estética de la pieza que está sustituyendo ya sea para preservarla o mejorarla.
La endodoncia es el tratamiento más frecuente para la caries profunda. En este caso, accederemos a la cámara pulpar para extraer todo el tejido vásculo-nervioso y haremos una limpieza profunda. Se quedará una cavidad en el diente que rellenaremos de un material especial para que la infección no vuelva a producirse.
El recubrimiento es el tratamiento más adecuado para una caries profunda sin dolor.
En nuestra clínica siempre intentamos que los tratamientos sean lo más preventivos posibles, y siempre que es posible intentamos conservar el diente natural en boca ya que es lo que mejor pronóstico suele tener a largo plazo. ¡Como nuestros dientes no hay nada! Por esta razón siempre insistimos en cuidar nuestra boca, acudir a revisiones y poner el foco en la prevención de enfermedades y no solo en el tratamiento de estas.

Riesgos de un Tratamiento Inadecuado
Si no se hace bien una endodoncia, puede haber desagradables consecuencias de las caries profundas: infección crónica, dolor, fractura dental, perforación radicular, etc.
Cuando una caries se trata a tiempo se consiguen evitar problemas más graves de salud bucodental. Precisamente, el tratamiento para una caries profunda busca eliminar la infección del nervio y reforzar el diente para que no vuelvan a aparecer las caries. Como decimos, el riesgo de perder el diente está en no poner un tratamiento adecuado a tiempo.
Prevención de la Caries Profunda
Ya sabes que la inflamación de la raíz del diente es un asunto serio porque, en el peor de los casos, puede provocar la pérdida del diente o enfermedades graves en todo el cuerpo. Por eso es mejor que no se produzca. Un cuidado dental adecuado es lo más importante en este caso. Al fin y al cabo, la inflamación de la raíz del diente está causada por bacterias, que pueden multiplicarse de forma natural mucho más fácilmente con una higiene dental deficiente.
La prevención es fundamental para evitar la caries dental. Aquí hay algunos consejos para mantener una buena salud bucal:
- Higiene Bucal Adecuada: Cepíllate los dientes después de cada comida, al menos dos veces al día. Lo ideal es cepillarse los dientes después del desayuno y antes de acostarse durante unos tres minutos con un cepillo suave (por ejemplo, el CS 5460 de Curaprox). Una vez al día, limpie también los espacios entre los dientes con un cepillo interdental.
- Uso de Hilo Dental: Utiliza hilo dental diariamente para limpiar los espacios entre los dientes y debajo de la línea de las encías, donde el cepillo no llega.
- Revisiones Dentales Regulares: Si su dentista le revisa la boca con regularidad, la probabilidad de sufrir caries graves y periodontitis profunda es significativamente menor que si ha evitado la consulta durante años. Su dentista reconocerá las enfermedades dentales en una fase temprana e intervendrá a tiempo para evitar que empeoren si acude a las citas de revisión recomendadas. Si tiene dolor de muelas, debe concertar una cita con su dentista lo antes posible y no esperar unas semanas.
- Dieta Baja en Azúcares: A las bacterias les encanta el azúcar. Por eso aprendemos desde pequeños que los dulces son malos para los dientes. Si reduces al mínimo la cantidad de azúcar en tu dieta, tus dientes estarán contentos y sufrirás aftas radiculares con menos frecuencia. En lugar de picar pequeñas porciones varias veces al día, deberías reducir al mínimo tus ansias de dulce y comer un postre dulce después de la comida principal. Así, tus dientes sólo serán atacados una vez por el azúcar.
- Uso de Flúor: Utiliza pasta dental con flúor y enjuague bucal con flúor para fortalecer el esmalte dental y proteger contra la caries.
- Selladores Dentales: En el caso de una alta propensión a desarrollar caries, es posible utilizar selladores dentales, que son películas protectoras que se aplican en las superficies de masticación de los dientes posteriores (los más difíciles de limpiar con un cepillo de dientes) para cerrar surcos y fisuras (zonas potenciales de acumulación de placa).
Es importante prestar atención a cualquier cambio en la base de los dientes o en las encías. Dado que este tipo de caries puede desarrollarse sin síntomas claros, el diagnóstico profesional es indispensable.
Mantener una sonrisa sana implica también cuidar lo que no se ve. La caries radicular puede pasar desapercibida durante meses, pero sus consecuencias pueden ser graves si no se trata a tiempo.
No debemos ignorar los dientes o muelas de leche picadas, ya que aunque tengan recambio también afectan a la salud de nuestro bebé. Además el recambio dental termina a los 13 años aproximadamente.