El secuestro óseo dental, también conocido como osteonecrosis, es una condición patológica que afecta al hueso de la mandíbula o el maxilar. Se caracteriza por la muerte del tejido óseo, lo que puede llevar a complicaciones como dolor, infección y pérdida de dientes. Esta condición puede tener diversas causas y requiere un abordaje terapéutico integral.
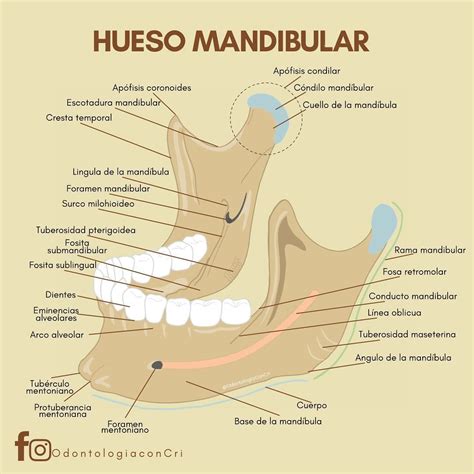
Osteomielitis Mandibular: Un Caso Clínico Detallado
La osteomielitis mandibular es un trastorno inflamatorio que se presenta con poca frecuencia en los países desarrollados gracias al empleo de antibióticos y a la mejora de los cuidados médicos y dentales.
Un caso clínico relevante es el de un hombre de 31 años que acudió con dolor, dificultad para abrir la boca e inflamación en la región del tercer molar inferior derecho. El examen extraoral mostró tumefacción facial en el lado derecho con áreas de fluctuación que denotaban un absceso paramandibular. La historia clínica no revelaba nada importante.
Se inició tratamiento con penicilina intravenosa. Después de dos días de tratamiento antibiótico, se extrajeron bajo anestesia general los cuatro terceros molares y el primer molar inferior izquierdo que presentaba una destrucción completa de la corona y un absceso apical.
Al octavo día de haber iniciado el tratamiento antibiótico, el paciente se quejó de dolor, inflamación creciente en la región perimandibular derecha y dificultad para abrir la boca. Posteriormente aparecieron varios abscesos recurrentes.
Se llevaron a cabo varios estudios: radiografía panorámica, tomografía computarizada (TAC), imagen por resonancia magnética (IRM), cultivo bacteriano, pruebas de laboratorio, escintigrafía y examen histológico. La formación recurrente de abscesos se trató con tratamiento intensivo de antibióticos, desbridamiento quirúrgico de la región afectada y oxígeno hiperbárico.
A pesar de haber realizado de forma inmediata un estudio microbiológico para determinar los antibióticos específicos más adecuados para la infección, del rápido desbridamiento quirúrgico y del tratamiento con oxígeno hiperbárico, se diagnosticó clínica y radiológicamente una osteomielitis.
Finalmente, se llevó a cabo una resección parcial de la mandíbula, con exarticulación. Tras esta agresiva cirugía, los síntomas desaparecieron y las pruebas de laboratorio mostraron un recuento sanguíneo normalizado con una rápida recuperación del paciente.
Discusión del Caso
Este caso clínico podría clasificarse como osteomielitis difusa crónica secundaria. Es conocido que la osteomielitis puede aparecer de forma secundaria a una infección dental o a un procedimiento quirúrgico en pacientes sanos jóvenes. Se han demostrado varias causas como la infección dentoalveolar, trauma, procedimientos operatorios, radiación, neoplasias, empleo de bifosfonatos sistémicos y condiciones genéticas.
La literatura presenta a los traumas e infecciones dentoalveolares como las causas más frecuentes de osteomielitis. Además, se han reseñado varios factores de riesgo asociados como uso de tabaco, diabetes no compensada y abuso crónico de alcohol. Sin embargo, el paciente de este caso no presentaba ninguno de los factores de riesgo.
La causa más probable de la grave osteomielitis que se extendió sobre el absceso previo pterigomsasetérico en este paciente joven por lo demás sano probablemente fue la extracción temprana del tercer molar en un área inflamada. La rápida extensión de la osteomielitis a la apófisis coronoides pudo deberse a una combinación de factores que condujeron a cambios isquémicos en el cóndilo predisponiendo al desarrollo de la osteomielitis.
Cabe destacar en este caso la formación perióstica reactiva de hueso en la superficie lateral del cóndito mandibular mostrando el típico patrón en piel de cebolla de duplicación de hueso cortical. Esta periostitis proliferativa en la osteomielitis se ha descrito en pacientes jóvenes.
Varios autores han descrito la resistencia al tratamiento como un problema poco frecuente pero importante de la osteomielitis. A pesar de los constantes esfuerzos que se realizaron en el presente caso clínico para adaptar el tratamiento a los resultados diagnósticos, no llegaron a dilucidarse las causas subyacentes del desafortunado desenlace.
¿CÓMO SE TRATA LA OSTEOMIELITIS?
Osteonecrosis Maxilar Asociada a Bifosfonatos (OABs)
Se ha notificado recientemente un incremento de la osteonecrosis en los pacientes que reciben bisfosfonatos que contienen nitrógeno. Clínicamente, la necrosis ósea maxilar o mandibular puede ocurrir de forma espontánea o aparecer secundariamente a una exodoncia o trauma que afecte los maxilares. La necrosis se manifiesta por exposición del hueso en el sitio afectado, inflamación de los tejidos blandos adyacentes, halitosis, dolor y fiebre; puede producir fístula mucosa o cutánea.
También se observa que los pacientes tratados con administración intravenosa de bisfosfonatos se encuentran en alto riesgo de desarrollar focos osteonecróticos únicos o múltiples, situación advertida esporádicamente en los sujetos tratados con administración oral.
Los bisfosfonatos (BFs) son administrados para una gran cantidad de enfermedades metabólicas y oncológicas incluyendo osteoporosis, enfermedad de Paget, mieloma múltiple y enfermedad ósea metastásica. Los BFs orales se prescriben regularmente para pacientes con enfermedad de Paget y osteoporosis postmenopáusica, mientras que los BFs más potentes, como el pamidronato y el ácido zoledrónico se administran intravenosamente y están indicados como terapia en caso de fracturas patológicas, hipercalcemias en cáncer metastásico y para tratar defectos de reabsorción ósea en mielomas múltiples.
Los síntomas generalmente incluyen dificultad para comer y hablar, inflamación, dolor, sangrado, parestesia del labio inferior, además de pérdida y movilidad dental.
Medidas Preventivas
Diferentes autores y asociaciones científicas médicas/odontológicas han ilustrado la importancia de la aplicación de medidas preventivas en pacientes que van a ser sometidos a medicación con BFs intravenosos.
Antes de prescribir la terapia con bisfosfonatos el médico debe remitir el paciente al odontólogo para una evaluación integral inmediata. El examen dental debe incluir una evaluación clínica completa, además de radiografías panorámicas y periapicales. El tratamiento odontológico ayuda a eliminar las infecciones y a prevenir la necesidad de procedimientos dentales invasivos en el futuro inmediato. Las intervenciones pueden abarcar exodoncias, cirugía periodontal, terapia endodóntica, control de caries, restauraciones y prótesis; una vez realizado alguno de estos procedimientos, se debe esperar un mes de cicatrización antes de iniciar la prescripción de BFs.
Se recomiendan evaluaciones odontológicas periódicas cuando comience la terapia con BFs. Un estudio prospectivo encontró que el riesgo de OABs disminuye después de la implementación de medidas dentales preventivas.
Alternativas de Tratamiento para la OABs
La OABs orales es habitualmente menos extensa y responde mejor al tratamiento cuando se compara con la osteonecrosis de los maxilares asociadas a BFs intravenosos.
Cuando la exposición ósea es asintomática se sugiere mantenimiento con clorhexidina al 0,12%. Se recomienda terapia antibiótica adicional al enjuague con clorhexidina si el paciente relata dolor y/o existe evidencia clínica de infección.
El antibiótico de elección es penicilina V-K, en dosis de 500 mg cada seis horas debido a su eficacia contra las cepas más comunes asociadas a infecciones secundarias por exposición ósea a BFs (actinomyces, eikenella y moraxella). Si el paciente es alérgico a la penicilina se puede prescribir doxiciclina (100 mg/día), levofloxacina (500 mg/día) o azitromicina (250 mg/día). El régimen antibiótico debe extenderse durante 14 días o hasta que exista remisión del dolor. En casos muy sintomáticos o refractarios el metronidazol (500 mg 3 veces/día) es de gran utilidad.
Algunos autores consideran que gran parte de los casos de OABs orales se resuelven sin necesidad de cirugía durante el período en el que se suspenden los BFs, sin embargo, indican que se puede realizar un debridamiento local si existe movilidad ósea o evidencia radiográfica de secuestros óseos.
A pesar de los resultados obtenidos por la terapia conservadora, el tratamiento quirúrgico está indicado en algunos casos. Una estrategia de tratamiento posible en pacientes con osteonecrosis se puede conseguir mediante una resección mínima del hueso necrótico y cierre local de los tejidos blandos.
| Tratamiento | Descripción | Indicaciones |
|---|---|---|
| Medidas Preventivas | Evaluación dental, higiene oral, tratamiento de infecciones | Pacientes que inician terapia con bifosfonatos |
| Terapia Conservadora | Clorhexidina, antibióticos | OABs asintomática o con síntomas leves |
| Debridamiento Local | Remoción de tejido necrótico | Movilidad ósea o evidencia de secuestros |
| Cirugía | Resección del hueso necrótico y cierre de tejidos blandos | Casos severos o refractarios a otros tratamientos |
Osteomielitis Crónica Supurativa en el Maxilar Superior
La Osteomielitis se define como una inflamación extensa del hueso, implicando a toda porción esponjosa, medular, cortical, periostio, vasos sanguíneos, nervios y epífisis. La inflamación puede ser aguda, subaguda o crónica y presenta un desarrollo clínico diferente según su naturaleza.
En el caso de los maxilares se considera la infección odontógena como la causa más frecuente de osteomielitis. Se puede presentar a cualquier edad con un predominio entre los hombres. Afecta principalmente al maxilar inferior. En el maxilar superior es más raro, debido a una mayor vascularización.
Algunas condiciones predispuestas también favorecen la instalación de esta infección como: diabetes, anemia, leucemia, malnutrición, osteoporosis, enfermedad de Paget, displasia cemento-ósea, disosteoesclerosis, osteopetrosis, fluorosis y alcoholismo.
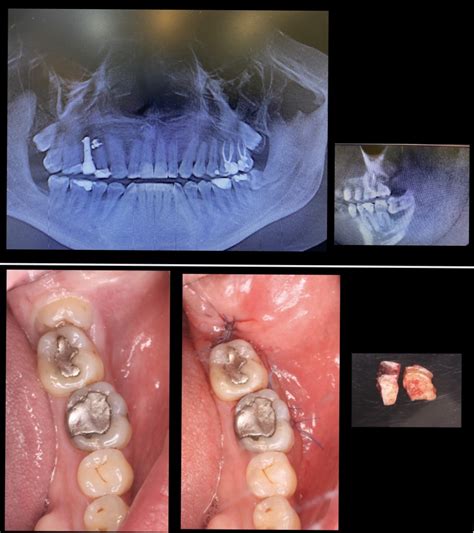
Caso Clínico de Osteomielitis Crónica Supurativa
Paciente femenino de 82 años de edad acude al Servicio de Odontología por presentar una infección crónica localizada en el borde maxilar superior izquierdo con una evolución clínica de 6 meses. Se han realizado exodoncias previas, sin mejora del cuadro clínico.
Al examen intraoral evidenció la presencia de dos fístulas localizadas en la región de los dientes 2.2-2.3 (ausentes) y 2.4-2.5 (con movilidades). Presencia de reabsorción de la tabla ósea vestibular y drenaje de secreción purulenta por la fístula a través de una compresión en la zona.
El análisis radiográfico revela una zona radiolúcida extensa de densidad alterada con presencia de secuestros óseos en la región de los dientes 2.4 y 2.5.
El tratamiento quirúrgico consistió en un curetaje, eliminación del tejido de granulación, secuestrectomía, regularización ósea, exodoncia de los dientes 2.4 y 2.5 y cierre primario de la herida quirúrgica.
Cuarenta días después de la cirugía, el paciente regresó con una discreta secreción en la región del diente 2.2 a través de una pequeña fístula. El examen radiográfico realizado indicó una neoformación ósea localizada.
La paciente fue sometido a dos más cirugías de secuestrectomía de 5 y 6 meses desde del inicio del tratamiento. Se realizaron controles posteriores, observándose una evolución favorable y seis meses tras el tratamiento no hubo ningún signo de recidiva. Para el tratamiento restaurador se optó por una prótesis superior e inferior removible.