El test de percusión dental es un procedimiento clínico fundamental en odontología para evaluar la condición de la pulpa dental y los tejidos periapicales. Este examen, junto con otros métodos diagnósticos, ayuda a identificar enfermedades que pueden tener repercusiones sistémicas, como la uveítis secundaria.

Introducción a las Enfermedades Pulpares y Periapicales
Es importante para el odontólogo conocer e interpretar la manera en que las bacterias presentes en la cavidad bucal pueden actuar en la génesis de nosologías sistémicas, donde cualquier lesión de la pulpa dental desarrollará una respuesta inflamatoria de la misma. Si no es atendida a tiempo, probablemente provoque necrosis pulpar.
Los microorganismos anaerobios y bacterias Gram negativas son considerados como los principales agentes etiológicos en la patogénesis de las enfermedades pulpares y periapicales (al examen radiográfico exhiben un área radiolúcida alrededor de su ápice), por lo que es necesario prender el tipo de respuesta que generan los tejidos ante la presencia de agresores, así como los métodos utilizados para erradicar y controlar las infecciones del sistema de conductos y de los tejidos periapicales, evitando así, la destrucción del hueso que sostiene al diente.
Los medios a través de los cuales esta infección puede llegar hasta la pulpa dental suelen ser a través de la corona (caries, fisuras, fracturas y defectos del desarrollo dentario) o de la raíz del diente (caries del cuello, bolsas periodontales y bacteremias). El 70 al 95% de las infecciones odontogénicas contienen una flora mixta (aerobia-anaerobia) producidas por unas 5 a 8 especies diferentes entre las que prevalecen cocos Gram positivos aeróbicos (Streptococcus en un 95%, Staphylococcus en 5%), cocos Gram negativos anaeróbicos (Peptococcus, Peptostreptococcus spp y Peptostreptococcus micros) y bacilos Gram negativos anaeróbicos (Bacteroides forsythus, Prevotella intermedia, Porphyromonas gingivalis y Fusobacterium spp).
Las lesiones periapicales son infecciones asociadas a microorganismos de tipo anaerobios como Porphyromonas endodontalis y especies de Prevotella entre otros.
De acuerdo con la clasificación establecida por la Asociación Americana de Endodoncia (AAE) en el 2009, las enfermedades pulpares y periapicales se basan para su correcto diagnóstico en las evidencias histológicas, complementadas con los hallazgos clínicos y radiográficos. Las enfermedades pulpares se clasifican como: pulpa normal, pulpitis reversible, pulpitis irreversible sintomática y asintomática, necrosis pulpar, así como mencionar si el órgano dental ha sido previamente tratado o ha sido previamente iniciado.
Por otro lado, los productos tóxicos de la descomposición pulpar que son originadas por microorganismos, sus toxinas y enzimas, ejercen una acción irritante sobre los tejidos periapicales, originando variadas formas de reacción. Algunas se producirán en corto tiempo y estarán acompañadas de signos y síntomas; otras se desarrollarán de forma lenta y progresiva y serán en general asintomáticas. La clasificación periapical ha sido establecida de la siguiente manera: tejidos apicales sanos, periodontitis apical sintomática, periodontitis apical asintomática, absceso apical agudo, absceso apical crónico y osteítis condensante.
Aunado a la situación antes mencionada, la uveítis es una inflamación de los tejidos que involucra el iris, cuerpo ciliar y las coroides, aunque también puede afectar otras estructuras intraoculares como la retina y nervio óptico. Su patogenia puede incluir infecciones y/o alteraciones en el sistema inmune y puede ser primariamente ocular (uveítis primaria) o asociada a enfermedades sistémicas o infecciosas (uveítis secundaria).
La diseminación de microorganismos hacia el área orbital se debe a infecciones en zona de incisivos, caninos y premolares en el adulto y en el niño en cualquier órgano dentario del maxilar, extendiéndose hacia tejidos blandos, principalmente la zona labial superior, y debido a que de cada lado de esta región se encuentra el músculo canino, hay una comunicación de la infección con la región palpebral y el canto interno del ojo, entre las fibras del músculo elevador del labio superior, y entre éste y el elevador del ala nasal.
El Procedimiento del Test de Percusión Dental
El test de percusión dental es una prueba sencilla que consiste en golpear suavemente un diente con un instrumento dental, generalmente el mango de un espejo bucal. El propósito es evaluar la sensibilidad del diente y los tejidos circundantes a la presión.
El odontólogo golpea el diente en dirección horizontal y vertical, observando la reacción del paciente. Un diente sano no debería causar dolor, mientras que un diente con inflamación periapical o pulpar puede ser sensible o doloroso a la percusión.
Los resultados del test de percusión dental se interpretan en conjunto con otros hallazgos clínicos y radiográficos para llegar a un diagnóstico preciso.
Interpretación de los Resultados
Un resultado positivo en el test de percusión dental indica que el diente es sensible al tacto. Esto puede ser un signo de:
- Inflamación del ligamento periodontal
- Infección periapical
- Trauma oclusal
- Pulpitis
Es importante destacar que un resultado negativo no siempre descarta la presencia de patología dental. Algunas infecciones crónicas pueden ser asintomáticas y no provocar sensibilidad a la percusión.
Relación entre Enfermedades Dentales y Uveítis Secundaria
La uveítis es una inflamación de la úvea, la capa media del ojo. Aunque la mayoría de los casos de uveítis son de origen autoinmune o idiopático, algunas infecciones dentales pueden desencadenar una respuesta inflamatoria que afecta al ojo.
Las bacterias y toxinas presentes en una infección dental pueden diseminarse a través del torrente sanguíneo y llegar a la úvea, provocando inflamación. En estos casos, la uveítis se considera secundaria a la infección dental.
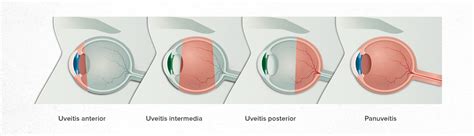
El cuadro clínico de la uveítis secundaria infecciosa puede presentarse en uno o ambos ojos y suele aparecer de forma súbita y empeorar con rapidez. Como característica de la uveítis anterior es habitual el dolor en el ojo, sensibilidad ante la luz (fotofobia) u ojos enrojecidos. Cuando se trata de uveítis intermedia o posterior, el síntoma más habitual es la visión borrosa o disminuida a la que puede acompañar la percepción de puntos obscuros o aparentes moscas volantes.
Dado que la uveítis es una entidad poco conocida en el campo odontológico, ésta puede ser primariamente ocular, pudiendo estar asociada a la inflamación de otras estructuras oculares o adyacentes a la cavidad orbitaria, por la proximidad que hay entre los tejidos.
En el área odontológica, la uveítis se presenta de manera secundaria a través de diseminación de una infección focal presente en la cavidad bucal, ya sea a través de la inervación del complejo cráneo facial por el nervio trigémino y otros pares craneales, así como a través de la vía hematógena o bien debido a una reacción antígeno-anticuerpo.
Las lesiones bucales que pueden formar un foco infeccioso primario en la población son adquiridas por malos hábitos de higiene, de alimentación o algunas de etiología desconocida o multifactorial. Aquí se incluyen caries, enfermedad periodontal, lesiones dentoalveolares, alteraciones de la cámara pulpar y alteraciones de la estructura dentaria ocasionadas por desgaste fisiológico (atrición), por desgaste patológico (abrasión) y por lesiones de tipo químico como la erosión dental, así como también son la infección alveolar residual, el quiste periapical, el granuloma periapical, afecciones pulpares y pericoronítis.
Estudio de Prevalencia de Enfermedades Pulpares y Periapicales como Factor de Riesgo de Uveítis Secundaria
Se estudiaron 34 pacientes, 12 hombres y 22 mujeres, entre los 18 y 77 años de edad, con una media de 47.5 años, con diferentes tipos de uveítis previamente diagnosticadas por oftalmólogos de la Unidad Médica de Consulta Familiar del ISSSTE Lindavista de Mérida, Yucatán, México. De los 34 pacientes que se investigaron, a 15 que previamente presentaron uveítis secundaria infecciosa diagnosticada por especialistas acreditados en oftalmología, se les realizó el estudio bucal con base en la Norma Oficial Mexicana NOM-013-SSA2-2006 para el control de infecciones y en la búsqueda de procesos infecciosos a nivel bucal.
Se proporcionó una carta de consentimiento informado y voluntario para preservar los aspectos éticos que demanda la Declaración de Helsinki de la Asociación Médica Mundial para la investigación médica, tratando al paciente con dignidad, responsabilidad, confidencialidad, equidad, honestidad, justicia y respeto a sus derechos. Se aplicó un cuestionario utilizando palabras sencillas, integrado por datos demográficos, historia médica y dental y evaluación de los signos y síntomas de dolor.
Para el diagnóstico endodóntico, se utilizó la clasificación actual de la Asociación Americana de Endodoncia, 2009 y los términos de valores predictivos: «positivo» y «negativo» para establecer el diagnóstico pulpar actual, es decir, una relación de dientes con prueba positiva o negativa, resultados que se diagnosticaron con los métodos; A) pruebas pulpares; térmicas (calor y frío: con calor si proporcionó un estímulo positivo con agua caliente o más específicamente con una barra de gutapercha caliente en el diente sospechoso y con frío si proporcionó un estímulo positivo con Endo-Ice® sobre un hisopo de algodón que se aplicó al órgano dental dudoso. Las distintas respuestas de los aferentes pulpares a pruebas térmicas pueden determinar la salud o la enfermedad de la misma), y eléctricas (con vitalómetro de la marca Element®, se manejó la escala de 0 a 10 al aumento de la cantidad de voltaje, lo que incrementó la sensibilidad cuando el estímulo eléctrico se aplicó al diente de prueba, hasta que el paciente mostró objetivamente una respuesta violenta al alejar su cabeza del instrumento. Esto quiso decir que, cuanto más alto fue el número y más violenta la respuesta es positiva a una pulpa enferma vital, si fue negativa.
cómo REALIZAR pruebas de VITALIDAD PULPAR CON FRIO CALOR O ELECTRICIDAD🔥
Subluxación dental y terapia con ozono
Una lesión a las estructuras de soporte del diente resulta en una mayor movilidad, pero sin desplazamiento del diente. El sangrado en el surco gingival es una señal patognomónica. El diente es positivo a una prueba de percusión. Se requiere seguimiento para probar la vitalidad dental. Cuando ocurre necrosis pulpar, se indica el tratamiento del conducto radicular. La terapia con ozono se presenta como una nueva posibilidad en el tratamiento del conducto radicular para promover una alta desinfección y aumentar la curación apical.
Durante el tratamiento convencional del conducto radicular, se aplicaron 100 mL de agua ozonizada de 16 µg/mL y 100 mL de gas ozono de 40 µg/mL en el conducto radicular, y se utilizó apósito de hidróxido de calcio. La imagen radiolúcida apical disminuyó en 40 días. De acuerdo con la literatura y los datos clínicos, la terapia con ozono tiene un gran potencial para ser incorporada en la terapia endodóntica. Sus efectos biostimuladores y potencial antimicrobiano son evidentes y corroborados por la literatura.