Las aftas bucales, también conocidas como llagas en la boca, representan una de las lesiones orales más comunes en la actualidad. Generalmente no se trata de heridas muy peligrosas, ni siquiera son contagiosas. Suelen presentar un tono blanco o amarillento, con bordes rojizos. Suelen aparecer en las mucosas de la cavidad bucal, como las encías, el labio, la lengua o las mejillas. No obstante, es importante diferenciar bien las aftas bucales del herpes labial, ya que se trata de lesiones muy distintas, con consecuencias diferentes.

En la Clínica Dental Infinity somos expertos en odontología conservadora y apostamos por la salud bucodental a todos los niveles y la prevención de todo tipo de patologías orales. Pese a que no se trata de una lesión muy preocupante, hay quien padece aftas bucales recurrentes, lo cual sucede porque existe una predisposición mayor a sufrir las llagas orales.
Con el fin de evitar las aftas bucales, visitar la clínica dental de forma periódica es tu prioridad. En estas consultas rutinarias te realizamos exámenes bucales de calidad, detectando cualquier afección que pueda poner en riesgo tu sonrisa. Cuando se trata de aftas bucales recurrentes es importante determinar si existe alguna patología previa, que funciona como origen de la lesión. De esta forma, es más sencillo actuar de manera preventiva, evitando la aparición de las úlceras en la boca.
Causas de las Llagas en la Boca
En la clínica dental estudiamos las lesiones, con el propósito de averiguar si se trata de simples llagas o estamos ante la presencia de heridas distintas, como el herpes labial. Las llagas en la boca pueden surgir a consecuencia de un trauma bucodental; un simple golpe en la boca es más que suficiente para que se origine la lesión. Morderte las mucosas mientras masticas es algo frecuente, que tiene como consecuencia la formación del afta oral.
Los tratamientos de ortodoncia dental fija también pueden estar detrás de la formación de llagas en la boca. Generalmente, las ortodoncias con brackets generan rizaduras en las mucosas orales, provocando la aparición de aftas. Esto ocurre también con los brackets linguales y las ortodoncias estéticas. Para prevenir la formación de llagas, los tratamientos de ortodoncia invisible, como Invisalign son estupendos.
Si llevas ortodoncia y sufres aftas bucales es conveniente que se lo comuniques a tu ortodoncista, con el fin de que te ayude a poner remedio a las lesiones y prevenir su aparición. La prótesis dental removible, conocida como dentadura postiza, también está detrás de la formación de aftas bucales. Esto suele suceder cuando las prótesis dentales no están perfectamente ajustadas.
Las personas con debilitamiento del sistema inmunitario, a causa de enfermedades previas, tienen un riesgo mayor a padecer llagas en la boca. Tras una infección es posible que se formen aftas bucales. En estos casos es recomendable visitar al dentista con rapidez.
Es complicado que las aftas bucales aparezcan a causas de problemas alimenticios. Pese a ello, la carencia de vitaminas del tipo C y B pueden estar detrás de estas lesiones orales.
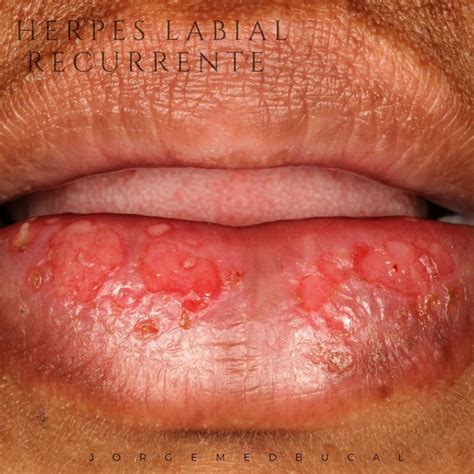
Herpes Oral Recurrente
La infección por herpes oral recurrente presenta una elevada incidencia en la población general: hasta un 90% de la población presentan anticuerpos frente al herpes simple Tipo I. El primer contacto con el virus suele producirse en la infancia, por contagio mucoso con secreciones infectadas (saliva) o con lesiones periorales activas. Esta afección cursa con signos y síntomas tales como múltiples vesículas orales, fiebre, escalofríos, fatiga y dolor muscular.
Tras la primoinfección con el VHS-I, el sujeto afectado desarrolla una respuesta inmunitaria específica contra el virus. El manejo de los tejidos periodontales durante ciertos procedimientos odontológicos puede actuar como factor desencadenante para la aparición del herpes labial recurrente. Las úlceras son de pequeño tamaño, entre 1 y 3 mm, aunque pueden confluir dando lugar a lesiones mayores.
Cuando las lesiones asientan en la mucosa labial o el área perioral se produce con frecuencia la formación de una costra, que constituye la etapa final antes de la lesión. A pesar de presentar un curso aparentemente benigno, se han descrito complicaciones asociadas a episodios herpéticos que pueden ocasionar lesiones tanto a nivel de tejidos blandos gingivales como a nivel dentario.
A la hora de diagnosticar la aparición de un episodio de herpes labial recurrente, el paciente debe ser capaz de reconocer, en la etapa prodrómica, los síntomas que preceden a la instauración de los signos orales de la infección por el virus del herpes. Se han investigado nuevas modalidades de tratamiento para la prevención del herpes labial recurrente, como la fototerapia con láser.
Desaconsejamos llevar a cabo cualquier tipo de intervención odontológica en pacientes que se encuentren padeciendo un episodio agudo de infección por VHS-I. En los casos más graves, la ingesta de alimentos y líquidos puede verse dificultada, pudiendo predisponer al paciente a un estado de deshidratación.
Recomendaremos dieta blanda e incluso la toma de suplementos nutricionales, hasta que las lesiones remitan y el paciente pueda tolerar de nuevo la ingesta de sólidos. Se evitará el consumo de bebidas alcohólicas, ácidas o carbonatadas, así como alimentos picantes que puedan exacerbar la sintomatología dolorosa o el empleo de colutorios con alcohol.
Cuando la ejecución de una correcta higiene pueda verse impedida por las molestias, se recomienda complementar o sustituir el cepillado por enjuagues con colutorios de acción antiséptica dos veces al día. Como profesionales de la salud, debemos informar y educar al paciente sobre la naturaleza vírica de la lesión de herpes labial recurrente y su potencial contagioso.
Aftas bucales: Causa y solución. ¿Son contagiosas o peligrosas? ¿Cómo quitarlas?
Riesgos y Complicaciones de la Anestesia Local en la Consulta Dental
La administración de anestesia local es el acto profesional más frecuente en la práctica diaria dental. Las complicaciones de la anestesia local en la clínica dental diaria suelen ser pocas, ya que las concentraciones de las soluciones anestésicas y los volúmenes usados son escasos; no obstante, cualquier procedimiento, hasta el más banal, no está exento de riesgos y es obligatorio que el profesional esté formado para prevenirlos, reconocerlos y para, en la mayoría de los casos, tratarlos.
La morbimortalidad con la anestesia local es muy baja; a pesar de que esta aseveración es cierta, hay descritos algunos casos en los que sobrevino la muerte por motivos anestésicos locales. Es conocida la experiencia de Massachusetts: después de tratar 1.500.000 pacientes en la consulta dental tras cinco años, no hubo una sola muerte. La complicación más común fue el síncope, que ocurrió en uno de cada 142 pacientes que recibió anestesia local.
La incidencia de la mayor parte de los efectos colaterales menores asociados con la anestesia dental es del 4,5%, comparado con el 7,6-23,2% para la anestesia general y el 0,2-19,6% para la anestesia regional. Tales efectos colaterales fueron observa-dos en el 5,7% de los pacientes de riesgo, comparados con el 3,5% de los pacientes sin riesgo (ASA I). Los pacientes que se automedican tienen un significativo aumento de riesgo para desarrollar efectos colaterales (9,1%).
Adicionalmente, los pacientes automedicados requieren reinyección más frecuentemente (28,6%) y reciben más altas dosis de anestesico local (3,4 ml). Además, aquellos pacientes que usan AINES, analgésicos, aspirina o antibióticos no alcanzan suficiente profundidad anestésica, requiriendo mayores dosis, y son más proclives a sufrir mas comúnmente reacciones psicógenas.
Se recomienda, también, que el tratamiento para cualquier paciente de alto riesgo, debe limitarse a 30 minutos, dado que hay un significativo incremento de incidencia de complicaciones, desde 2,9 para tratamientos menores de 20 minutos, al 15% para tratamientos que alcanzan los 90 minutos o más. La piedra angular de la prevención de complicaciones es la realización de una historia clínica correcta y completa.
Se recomienda, por lo tanto:
- Adecuada historia médica.
- Dosis en relación con peso y no sobrepasar la dosis máxima. A este respecto es importantísimo adecuar la dosis al peso en los niños menores de 50 Kg.
- Anestésicos con las más bajas dosis de epinefrina posible, ya que se minimizan los efectos simpáticomiméticos.
- Individualizar la anestesia para cada paciente: tipo y duración del procedimiento, así como los factores de riesgo.
Fracasos de la Anestesia
Existen unos datos estándares sobre el período de latencia, duración y otros efectos de la anestesia que se hallan relacionados con cada producto anestésico, cada técnica anestésica y según el lugar a anestesiar. En lineas generales, la base del éxito de la anestesia reside en el depósito de suficiente cantidad de producto anestésico lo más cerca posible del nervio a anestesiar. Los signos objetivos de la anestesia son bien conocidos, sea cual sea el territorio de la cavidad oral a que nos refiramos y, cuando estos no están presentes, ha de pensarse que el objetivo anestésico ha fracasado.
La anestesia falla en porcentajes variables según el autor consultado. Se cifra en aproximadamente un 10% en los casos de bloqueo del nervio alvéolo-dentario inferior y en un 7% en la anestesia general en la práctica dental general. Se sabe que cuando más falla la anestesia local es en casos de endodoncias y drenaje e incisión de abscesos. Cuando están presentes infección e inflamación, la reabsorción intravascular del anestésico se ve acelerada y el bajo pH influye negativamente en su difusión.
La aplicación repetida de anestesia puede inducir el fenómeno de taquifilaxia o tolerancia aguda manifestada por una disminución de respuesta a una dosis estándar de anestésico local, requiriéndose incrementar la dosis para mantener el mismo efecto analgésico; este es un fenómeno que interfiere a la hora de utilizar anestésicos locales durante largo tiempo en la práctica clínica. Aunque este efecto ha sido imputado al pH, no ha sido demostrado en todos los casos.
La anestesia falla muy poco en el bloqueo del nervio infraorbitario, algo más en la anestesia infiltrativa y es alta en el bloqueo del nervio mandibular. Sistematizaremos a continuación las causas del fracaso de la anestesia.
Causas del Fracaso de la Anestesia
- Técnica Incorrecta: Generalmente este apartado se refiere al hecho de depositar la anestesia en el lugar equivocado. Este hecho se encuentra en relación con un conocimiento deficiente de la anatomía de la región. Sobre todo en la anestesia del nervio alvéolo-dentario inferior, se debe inyectar una cantidad suficiente de solución anestésica lo más cerca posible de la espina de Spix o mejor algo por encima y detrás de ella.
- Dependientes del individuo: La anestesia, también, puede fracasar por factores relacionados con el individuo o por el terreno. La anestesia puede fracasar en paciente muy ansiosos o pacientes con experiencia de anestesia subóptima.
- Dependientes del producto: Con relación al producto anestésico, la anestesia también puede fracasar por que el producto este caducado o en malas condiciones. Otros motivos de fracaso son: la hipodosificación del anestésico, el calentamiento inadecuado y la contaminación de la solución anestésica.
Tratamiento para las Aftas Bucales
El tratamiento para las aftas bucales varía en función de su origen. Es decir, dependiendo de la causa que se esconde detrás de la afección, se planificará un abordaje u otro. Cabe destacar que las aftas bucales no tienen un tratamiento en sí. Las lesiones desaparecen en unos días con total normalidad.
Sí que puedes utilizar cremas y productos de farmacia, que favorezcan la cicatrización de la llaga. Pide cita en Infinity Dental si padeces aftas bucales recurrentes. Nuestro equipo médico estudiará tu sonrisa al detalle, con el objetivo de asegurarte una salud bucodental infalible, libre de patologías y lesiones orales.

Aftas de la Mucosa Oral
El afta es la lesión vesiculosa por antonomasia. Es difícil definir un afta verdadera ya que siempre se han llamado aftas a ulceraciones y erosiones de muy diverso origen. Este monográfico revisa la bibliografía más reciente acerca de la etiopatogenia, diagnóstico y tratamiento de éstas lesiones.
Periodos de las Aftas
Las aftas se definen como un estado vesículo-ulceroso sobre una base eritematosa y fondo amarillento y pasan por una serie de periodos:
- Periodo Vesiculoso: Es un periodo difícil de visualizar durante el cual, el afta presenta un diámetro de 2 a 5 mm y elevación del epitelio que recubre un punto amarillento rodeado por un halo eritematoso y pasados 2-3 días aparece una cierta opacidad.
- Periodo Ulceroso: Ocurre tras el desgarro del techo epitelial (1). El fondo presenta detritus celulares y fibrina e infiltrado de neutrófilos en los márgenes y en profundidad. Durante este periodo, proliferan los fibroblastos en la base y empieza la angiogénesis.
- Periodo de Cicatrización: La úlcera se limpia y reepiteliza sin dejar cicatriz.
Etiopatogenia de las Aftas
La etiología aún sigue siendo desconocida. Se le atribuye una causa multifactorial y autores como Scully, en el consenso del 2003 hablan, por un lado, de una posible base genética e historia familiar y por otro, de unos factores predisponentes como el trauma, el estrés, determinados alimentos, desequilibrio hormonal y tabaco (4). La bibliografía es controvertida y otros autores hablan además de otros posibles factores predisponentes como la actuación de virus o bacterias (5), deficiencias vitamínicas (6) y factores inmunológicos (7).
Factores Asociados a las Aftas
Diversos factores han sido asociados con la aparición de aftas recurrentes:
- Herencia
- Factores inmunológicos
- Factores psicológicos
- Traumatismos
- Factores alimentarios y deficiencias vitamínicas
- Tabaquismo
- Factores endocrinos
- Factores víricos y bacterianos
Formas Clínicas de Estomatitis Aftosa Recurrente (RAS)
La aparición del RAS suele darse durante la infancia. La frecuencia de aparición y severidad disminuye con la edad. Alrededor del 80% de la población que la sufre la desarrollan antes de los 30 años. Existen tres formas clínicas de aparición:
- Aftas menores
- Aftas mayores
- Estomatitis aftosa herpetiforme
Síndromes Aftosos
Existe un conjunto de síndromes denominados "síndromes aftosos" ya que cursan con la aparición de aftas y por lo tanto éstas no pueden considerarse como aftas verdaderas. Un ejemplo es el Síndrome de Behcet (1937), una enfermedad reumática crónica que cursa con vasculitis sistémica.
Tabla Resumen de Tipos de Aftas
| Tipo de Afta | Características | Porcentaje de Casos | Localización | Duración |
|---|---|---|---|---|
| Aftas Menores | Pequeñas úlceras bucales de 5 a 10 mm, redondas u ovaladas, delimitadas y no dolorosas rodeadas por un halo eritematoso y poco profundas. | 75-85% | Zonas no queratinizadas de la cavidad oral (mucosa labial, vestibular, suelo de la boca, zona ventral o lateral de la lengua) | 10 a 14 días |
| Aftas Mayores | Redondeadas u ovaladas de mayor tamaño que excede de 1 cm con márgenes claramente delimitados pero irregulares. La ulceración es más profunda, el dolor muy intenso y suele aparecer 1 o 2 al mismo tiempo. | 10-15% | Mucosa labial, paladar blando e istmo de las fauces | Semanas o meses |
| Estomatitis Aftosa Herpetiforme | Múltiples (de 5 a 100) úlceras pequeñas (1-3 mm), redondas y dolorosas agrupadas en racimos similares a las úlceras del herpes simple. | 5-10% | Cualquier parte de la cavidad oral | 10-14 días |
tags: #ulceracion #traumatica #post #anestesia #local #en