El fibroma osificante central (FOC) es un tumor benigno óseo que se localiza principalmente en los maxilares. En este artículo, exploraremos en detalle las causas, el diagnóstico y el tratamiento de esta condición, presentando un caso clínico y revisando la literatura científica relevante.
Introducción
El fibroma osificante central (FOC) es un tumor benigno óseo incluido dentro de las lesiones fibroóseas. Estas lesiones se caracterizan por el reemplazo de la arquitectura ósea normal por fibroblastos, tejido fibroso y cantidades variables de tejido mineralizado.
Se manifiesta con más frecuencia en la mandíbula que en el maxilar superior, localizándose preferentemente en la región molar (52%) o premolar (25%). Es más comúnmente diagnosticada en mujeres (5:1) entre la 3a y 4a década de la vida.
Clínicamente, las lesiones pequeñas cursan con la ausencia de sintomatología. En las lesiones de mayor tamaño, se evidencia el aumento de volumen con asimetría facial, de crecimiento lento, consistencia dura e indolora.
En los exámenes radiográficos, el FOC se presenta como áreas radiolúcidas o mixtas en distintos grados, unilocular o multilocular bien delimitada, expansión de corticales óseas y ocasional desplazamiento dentario y/o reabsorción radicular.
Histológicamente se constituye de una cápsula fibrosa ocasional, trabéculas óseas, masas cementarias redondeadas u ovoideas, celularidad variable con fibras densas, presencia de células gigantes y hemorragia reciente.
El tratamiento del FOC incluye la extirpación quirúrgica y legrado del lecho óseo con una extensión que depende del tamaño y de la localización de la lesión.
El objetivo de este trabajo es presentar un caso de FOC localizado en la región posterior derecha del maxilar superior, de gran extensión, en el cual se discuten los aspectos característicos del caso y hacer una breve revisión de la literatura.
Caso Clínico
Una paciente femenina de 46 años de edad, sin antecedentes patológicos de interés, fue remitida por presentar una tumoración asintomática en la zona posterior del maxilar superior del lado derecho con aproximadamente 1 año de evolución.
En el examen extraoral se evidenció una asimetría facial provocada por el aumento de volumen del maxilar superior del lado derecho. Durante la exploración intraoral se observó un abombamiento indoloro del paladar duro y cortical vestibular del maxilar superior del lado derecho correspondiente al espacio edéntulo de los elementos dentarios 1.5, 1.6, 1.7, 1.8 de aproximadamente 3-4 cm de diámetro y de consistencia dura con mucosa de características normales al tejido adyacente.
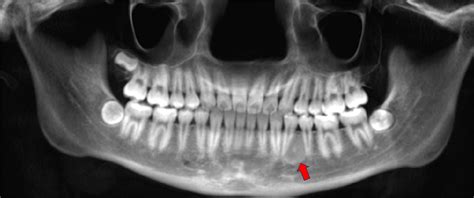
Los exámenes radiográficos (Panorámica, Periapicales y Oclusal) revelaron una imagen circunscrita radiolúcida, unilocular con focos radioopacos, presentándose desde el canino superior (1.3) hasta la región de tuberosidad maxilar y reabsorción radicular en los dientes 1.3 y 1.4.
En la tomografía computarizada (TAC) se observó claramente la alteración de la arquitectura ósea, con una lesión de intensidad mixta, delimitada por un halo hiperdenso involucrando al seno maxilar y desplazando la cortical vestibular, así como un desplazamiento y rompimiento de la pared lateral de fosa nasal y del suelo orbitario ambos del lado derecho.
La vitalidad pulpar de los dientes involucrados fue positiva. Se realizó una biopsia por punción aspiración en la cual no se obtuvo ningún contenido líquido.
Bajo anestesia local se procedió a realizar la biopsia incisional para el análisis anatomopatológico. Los cortes histológicos coloreados con hematoxilina-eosina mostraron un tejido conjuntivo fibroso, el cual presentaba varios grados de celularidad con contenido de material mineralizado. La porción de tejido duro se encontraba de forma trabecular, osteoide, hueso o esferas celulares basofílicas que son similares al cemento. La lesión se presentaba separada de la fina cortical ósea por un tejido conjuntivo fibroso.
Los hallazgos fueron compatibles con una lesión fibroósea benigna. Basado en las características clínicas, radiográficas y el examen anatomopatológico se estableció el diagnostico de fibroma osificante central.
Bajo el diagnóstico de FOC el paciente fue derivado al Servicio de Cirugía y Traumatología Buco maxilofacial del Hospital Maria Amélia Lins (HMAL) para tratamiento. El paciente fue intervenido quirúrgicamente bajo anestesia general, se realizó enucleación completa de la tumoración, legrado del lecho óseo y avulsión del elemento dentario 1.4. Se remitió el material enucleado en la cirugía para análisis anatomopatológico, en el cual se confirmó el diagnóstico de fibroma osificante central. El seguimiento del paciente con controles periódicos no mostró en 2 años signos de evidencia de recidiva.
Discusión
El fibroma osificante fue descrito por Menzel en 1872 y en 1927 el término fibroma osificante fue utilizado por primera vez por Montgomery, nombre por el cual actualmente se reconoce a la lesión. Hasta 1948 se pensó que la displasia fibrosa y el fibroma osificante eran la misma enfermedad o que una era la variante de la otra.
A comienzos de los años cincuenta Sherman y Sternberg con sus estudios detallados de los aspectos clínicos, radiológicos, histológicos y patológicos, dividieron estás, en dos identidades diferentes.
El nombre fibroma cemento osificante fue adoptado desde el comienzo de la década de los 90 por la OMS, es considerado actualmente una neoplasia fibroósea y está englobado dentro de los tumores no odontogénicos.
El FOC, aunque sea una lesión poco frecuente, es probablemente la lesión más común dentro de las neoplasias fibroóseas, que se origina a partir de células del ligamento periodontal.
Radiológicamente el FOC se presenta como áreas radiolúcidas o mixtas en distintos grados. Se manifiesta como una lesión unilocular o multilocular bien delimitada, en cuyo interior podemos encontrar cantidades variables de material radiopaco. Pudiendo también presentar reabsorción radicular y desplazamiento de raíces vecinas.
En el caso presentado los hallazgos radiográficos fueron compatibles con los descritos en la literatura.
Los fibromas osificantes se clasifican de acuerdo con el tipo de tejido que se encuentre, si predomina el hueso se considera fibroma osificante, si existe presencia de trabéculas curvilíneas o calcificaciones esféricas se considera fibroma cementificante y si se observa tejido óseo y cemento se denomina fibroma cemento osificante.
Algunos autores no encontraron diferencias histológicas entre el fibroma cemento osificante y el fibroma osificante. La nomenclatura actual se simplifica refiriéndose a todas las lesiones de este grupo como fibromas osificantes.
A nivel histopatológico, la literatura es clara en señalar que aún existe controversia en cuanto el diagnóstico para las lesiones fibroóseas. La displasia fibrosa y el fibroma osificante tienen gran similaridades histológicas, siendo la presencia de una cápsula fibrosa la única diferencia entre estas patologías, ya que este hallazgo es raro en el caso de la displasia fibrosa.
Algunos autores también señalan que la variación en los tipos de material mineralizado ayuda a distinguir el fibroma osificante de la displasia fibrosa, la cual tiene un patrón más uniforme de diferenciación ósea.
Varios autores están de acuerdo en que para obtener un diagnóstico apropiado y preciso de las lesiones fibroóseas es fundamental la exploración clínica, radiológica y quirúrgica.
El diagnóstico diferencial descrito en la literatura incluye otras entidades fibroóseas como la displasia óseo-cementaria (displasia focal periapical y florida), la displasia fibrosa, el osteoma osteoide, osteoblastoma y la osteomielitis crónica esclerosante.
Sin embargo, nunca hay que descartar otras lesiones radiotransparente mandibulares como el quiste óseo solitario, queratoquiste, ameloblastoma, granuloma de células gigantes, mixoma, tumor odontogénico adenomatoide, mieloma múltiple, osteosarcoma de bajo grado, cementoblastoma.
Algunas características clínicas importantes, que indicaron el comportamiento benigno del tumor en este caso clínico, fueron el crecimiento lento y gradual de la lesión y la zona de aumento de volumen que se presentaba cubierta por una mucosa de características normales al tejido adyacente.
De los casos clínicos de fibroma osificante encontrados en la literatura existe un subtipo de fibroma llamado "fibroma osificante juvenil" que es una variante de mayor agresividad y de crecimiento rápido, que se presenta en niños entre 5 y 15 años de edad.
Se manifiesta con más frecuencia en el maxilar superior que en la mandíbula, aunque se localiza principalmente en los huesos orbitales, frontales y paranasales. En el caso presentado sólo coincidió en la localización, ya que fue en el área maxilar, el resto no corresponde con las características de este tipo de fibroma.
El tratamiento más utilizado es la remoción quirúrgica de la lesión, pudiendo en este momento ser realizada un curetaje. Se recomienda la resección en bloque en los casos en que se presente recurrencia después de la primera intervención mediante enucleación de la lesión o en los casos que la lesión sea extensa y agresiva.
El protocolo utilizado para el tratamiento de este caso particular fue la enucleación completa de la lesión y curetaje del lecho óseo. El pronóstico del FOC es excelente y las recurrencias son poco frecuentes. No ha sido documentado en la literatura ningún caso de malignización.
Reabsorción Ósea Dental y Tratamientos Adicionales
Causas de la Reabsorción Ósea Dental
La pérdida de hueso es algo que ocurre en el hueso que sostiene los dientes. La pérdida de hueso es típicamente el resultado de una de dos cosas: periodontitis crónica y la pérdida de un diente o varios dientes. Este hueso se conoce como hueso alveolar, que constituye las crestas en las que se incrustan los dientes. En términos generales, esta reabsorción se debe a la periodontitis o el uso de prótesis removibles, comúnmente llamadas “esqueléticos” o “dentaduras postizas”.
- Periodontitis: Infección que se desplaza hacia el ligamento periodontal y el hueso subyacente.
- Pérdida de dientes: Falta de estimulación del diente y sus raíces, llevando a la reabsorción ósea.
- Uso de prótesis removibles: Erosionan el hueso subyacente con el roce constante.
- Extracción de molares superiores: Puede causar la expansión de la cavidad sinusal y contribuir a la pérdida de hueso.
La periodontitis es una enfermedad crónica causada por las bacterias de la boca y que suele ser indolora. En la periodontitis, las bacterias se van acumulando en el interior de la encía de manera progresiva, favoreciendo la inflamación y la pérdida no solo de la encía sino también del hueso que rodea a los dientes. Esta pérdida ósea es irreversible, aunque el tratamiento periodontal la podría paralizar.
Tratamientos para la Reabsorción Ósea
¿Has perdido hueso y quieres volver a masticar con comodidad? En el caso de la periodontitis, el tratamiento consistiría en realizar una desinfección profunda de la encía en varias sesiones para eliminar estas bacterias y que suele ser muy efectivo.
- Injerto óseo: Proceso para restaurar el hueso de la mandíbula y prepararlo para la colocación de implantes dentales. Se toma hueso de otra parte del cuerpo y se aplica en la zona afectada.
- Elevación de seno: Procedimiento para aumentar la cantidad de hueso en el maxilar superior, levantando el seno maxilar e insertando material óseo en el espacio creado.
- Implantes cigomáticos/pterigoideos: Alternativas eficaces para restablecer la masticación.
Al desgastar las crestas óseas, las prótesis dentales pueden acelerar el ritmo de la pérdida ósea. Esta suele ser la razón por la que muchas personas que llevan dentaduras postizas experimentan molestias, puntos de dolor o dificultad para masticar.
Injerto Óseo y Elevación de Seno
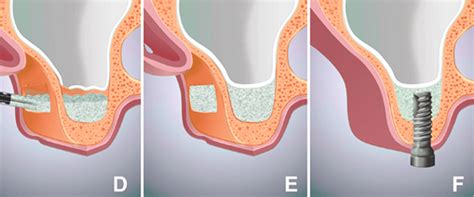
El injerto óseo es el proceso que tu especialista en salud oral utilizará para restaurar el hueso de la mandíbula y prepararlo para la colocación de implantes dentales. El injerto óseo no siempre es necesario, pero en algunos pacientes será necesario para garantizar que los implantes dentales puedan integrarse correctamente en el hueso. Tu dentista o periodoncista siempre buscará la forma menos invasiva de hacerlo, pero suele consistir en tomar hueso de otra parte del cuerpo y aplicarlo a la zona afectada para que crezca gradualmente.
Otra cosa para preparar la mandíbula para los implantes dentales es una elevación de seno. Cuando los dientes de la mandíbula superior en la parte posterior se eliminan, el hueso de la cresta comienza a reabsorber lo que resulta en una pieza muy delgada de hueso entre las raíces de los dientes y el seno. Un procedimiento de elevación de seno se realiza levantando el seno ligeramente e insertando material óseo en el espacio y permitiendo que crezca. Al igual que el injerto óseo, este procedimiento tardará varios meses en terminar de cicatrizar antes de que se puedan aplicar los implantes dentales.
Afortunadamente, los injertos óseos y las elevaciones de seno no siempre son necesarios para los implantes dentales y depende totalmente de tu historial de salud oral y de la cantidad de hueso que se haya perdido a lo largo de la cresta o cerca de los senos.
Tratamiento del Maxilar Posterior Atrófico
La implantología oral se ha impuesto progresivamente como método de rehabilitación dental. Uno de los aspectos más investigados es el tratamiento del maxilar superior atrófico, debido a la problemática que plantea este hueso, especialmente en el sector posterior. La ausencia dentaria en esta zona va seguida de una reabsorción ósea alveolar vertical y buco-palatina la cual unida a la neumatización del seno maxilar, especialmente en algunos casos, puede hacer muy complicada o incluso imposible la colocación de implantes dentales de forma directa.
Con el fin de corregir estos defectos anatómicos, fue descrita por Boyne la técnica de injerto óseo en el suelo del seno maxilar, que ha demostrado buenos resultados como técnica de preparación del lecho óseo en dicha zona para la rehabilitación implantosoportada. Otros métodos alternativos para la resolución del problema a este nivel se basan en el uso de diseños especiales de fijaciones, tal como son los implantes pterigoideos.
07 CC Fibroma osificante central Mandibular. Reporte de caso.
Técnica Quirúrgica para la Elevación de Seno Maxilar
Seguimos la técnica descrita por P. Boyne. El tipo de anestesia fue general en caso de toma de injerto óseo autógeno a distancia y local en el resto. Realizamos una incisión crestal desde la tuberosidad maxilar hasta la zona canina-premolar con una descarga vertical en esta zona. Se despega en su totalidad el mucoperióstio dejando expuesta toda la pared lateral del maxilar.
Realizamos unas perforaciones con fresa redonda de tungsteno o de diamante sobre la pared de seno maxilar en forma de rectángulo o de semicírculo que después unimos sin llegar a perforar la membrana sinusal. La ventana creada se va desplazando hacia dentro y arriba, a la vez que vamos separando la membrana del suelo sinusal mediante despegadores especialmente angulados y vamos elevándola en la misma dirección que la ventana ósea. Con ello creamos un espacio entre el suelo del seno y la pared ósea desplazada hacia arriba y atrás, que nos va a servir de lecho para ubicar el injerto.
Resultados del Tratamiento de Elevación de Seno
En la serie de 78 intervenciones de elevación de seno que presentamos fueron insertados un total de 127 implantes. 50 elevaciones en el grupo 2 fueron realizadas en una sola fase, con la colocación simultánea de 89 implantes, siendo la media de 1,78 implantes por caso. Los 28 casos restantes pertenecen al grupo uno habiendo sido realizados en dos fases: en primer lugar el injerto óseo y en segundo tiempo la colocación de los implantes. Se han insertado 38 implantes en 18 de los casos, mientras que los 10 restantes se encuentran en espera de colocar las fijaciones por estar en período de consolidación del injerto. La media de los casos ya implantados en este grupo es de 2,11 implantes por elevación.
El tiempo de seguimiento fue de 6 a 63 meses. En 47 de las 50 elevaciones de una fase, se utilizó hueso cortical desmineralizado liofilizado en polvo como material de injerto combinado con hueso intraoral de la tuberosidad maxilar, de acuerdo con el protocolo que hemos expuesto. En los 3 restantes se utilizó hueso de cresta ilíaca al coincidir con otros procedimientos simultáneos, tal como injertos onlay o inlay.
Del grupo de 28 casos tratados en dos fases quirúrgicas, en 27 de ellos el relleno se realizó con hueso autólogo esponjoso de cadera y en uno se hizo con polvo de hueso cortical desmineralizado junto con hueso intraoral, al no permitir el paciente la toma de injerto de cresta ilíaca.
En el grupo de dos fases (grupo uno) en el que se utilizó como injerto hueso autólogo de cadera, hemos registrado la pérdida de un solo implante (2,6%). Dicha fijación se eliminó a las dos semanas de su colocación por un problema de infección aguda. Ocho implantes (8,9%) se perdieron en el grupo de una fase (grupo dos), tres en periodo de cicatrización tras la inserción quirúrgica y cinco ya en fase de carga, entre uno y dos años tras la colocación de la prótesis. En todos los casos de pérdida de fijaciones ya cargadas, la prótesis realizada era fija implantosoportada.
Como complicaciones quirúrgicas intraoperatorias, se produjeron roturas de la membrana sinusal en 15 ocasiones (19% de las intervenciones), 12 de ellas fueron leves y no fue necesario ningún tratamiento adicional ya que al elevar la membrana mucosa sus pliegues ocluyeron espontáneamente dichos orificios. En tres de ellas la laceración de la mucosa sinusal fue mayor de 5 mm y precisó su oclusión con una membrana reabsorbible de colágeno.
En el postoperatorio inmediato no se registró ninguna complicación, siendo la cicatrización buena en todos los casos. De forma tardía sólo detectamos complicaciones infecciosas en un implante que fue eliminado en las siguientes dos semanas de su colocación como se explicó previamente. No hemos tenido ningún problema de sinusitis o hemorragia sinusal.
Hasta el momento de la redacción de este artículo han sido colocadas 48 prótesis en las que están implicados implantes de las elevaciones sinusales, tratándose de prótesis fija en 42 pacientes y de sobredentaduras en seis casos. Los restantes pacientes se encuentran en espera de la segunda fase quirúrgica y ulterior rehabilitación protésica. No se ha registrado ninguna complicación en relación directa con la prótesis en los pacientes ya rehabilitados.
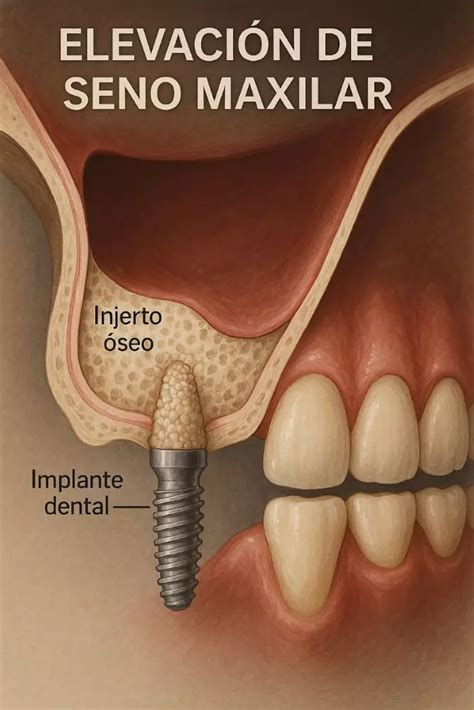
Tabla Resumen de Resultados
| Procedimiento | Número de Intervenciones | Número de Implantes | Pérdida de Implantes |
|---|---|---|---|
| Elevación de Seno en una Fase | 50 | 89 | 8 (8.9%) |
| Elevación de Seno en dos Fases | 28 | 38 (en 18 casos) | 1 (2.6%) |
Nunca es fácil tomar decisiones sobre tu salud oral, por eso nuestro objetivo es proporcionarle toda la información posible sobre tu salud oral y exponer todas tus opciones para que puedas tomar las mejores decisiones posibles para tu salud oral a largo plazo.
Otras Alteraciones de los Huesos Maxilares
Las alteraciones de los huesos maxilares (inferior y superior) pueden producirse a cualquier edad. En algunos casos se trata de malformaciones congénitas, es decir, ya están presentes en el momento del nacimiento.
- Micrognatia
- Prognatismo
- Retrognatismo
- Hipoplasia maxilar
- Hipertrofia maxilar
- Fisura labioalveolopalatina
En la mayoría de los casos son benignos, aun cuando en algunos casos pueden evolucionar y convertirse en cancerosos. En el 90% de los casos se forman sobre los incisivos superiores. La causa puede ser una caries o una reacción defensiva frente a un proceso inflamatorio persistente. En el segundo caso, recibe el nombre de granuloma. Un golpe directo puede causar la fractura del maxilar superior y/o la mandíbula. Son procesos que se deben a infecciones mal controladas que se originan en las caries, la enfermedad gingival o heridas que se hayan producido en los maxilares.
tags: #osificacion #del #maxilar