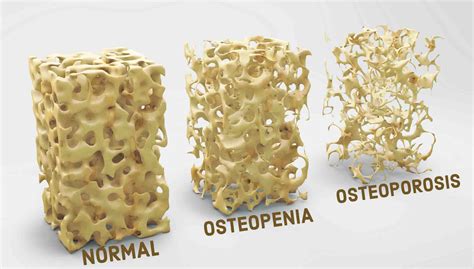
La osteoporosis (OP) se define como una enfermedad esquelética caracterizada por una resistencia ósea disminuida que predispone a un aumento en el riesgo de fracturas. La resistencia ósea refleja la integración entre la densidad y la calidad ósea. La densidad ósea está determinada por el valor de máximo de masa ósea y la calidad ósea depende de la arquitectura, el recambio óseo, la acumulación de microlesiones y la mineralización.
La posibilidad de desarrollar fracturas por fragilidad o bajo impacto es lo que establece la importancia de esta entidad. Se definen así aquellas que ocurren espontáneamente, provocadas por un traumatismo cuya fuerza habitualmente no produciría fractura o tras una caída de una altura no mayor a la del paciente.
Las fracturas suelen afectar a la cadera, vértebras, antebrazo, extremo proximal del húmero, pelvis, costillas y extremo distal de tibia y peroné. Representan el 80 % de las fracturas en mujeres menopáusicas de más de 50 años. Se estima que a los 75 años, 1/3 de las mujeres tendrá al menos una fractura vertebral. La presencia de fractura de cadera, vertebral y no vertebral incrementa el riesgo de otras fracturas y la mortalidad posterior.
En Europa se producen 2,7 millones de fracturas por fragilidad, tanto en hombres como mujeres, con un coste directo de 36 billones de euros. En el caso de las fracturas de cadera, producen dolor agudo, pérdida de función y hospitalización, con una recuperación lenta y a menudo incompleta. La mayoría de los fallecimientos ocurren en los primeros 3-6 meses, de las cuales el 20-30 % son por la fractura en sí misma. Las fracturas vertebrales cursan con dolor agudo y pérdida de la funcionalidad, pero pueden cursar sin síntomas que comprometan la vida, aunque tienden a recurrir.
Es una patología cuyo diagnóstico y control realizan reumatólogos, médicos internistas y médicos de familia. Sin embargo, no es infrecuente encontrarnos en las Unidades del Dolor a pacientes que acuden por dolor intenso secundario a complicaciones derivadas de la osteoporosis como un aplastamiento vertebral y que no tienen un tratamiento previo de la enfermedad. Además del control analgésico es necesario conocer los diferentes tratamientos para la osteoporosis.
Fuente: CDC. Infografía sobre la osteoporosis.
La densidad mineral ósea (DMO) es la cantidad de masa ósea por unidad de volumen (densidad volumétrica) o por unidad de área (densidad de área). El objetivo de la DMO es proporcionar criterios diagnósticos y pronósticos acerca de la probabilidad de futuras fracturas y una base de datos donde observar la evolución de los pacientes con o sin tratamiento.
Factores de Riesgo y Evaluación
El riesgo de fractura osteoporótica viene determinado por la presencia de uno o más factores de riesgo y el descenso de la densidad mineral ósea (DMO) valorado mediante la técnica Dual Energy X-ray absortiometry (DEXA), densitometría. La mayoría de las fracturas ocurren en mujeres y hombres que no tienen osteoporosis según los criterios de la DEXA. De este modo aquellos individuos con OP (T-score < -2,5 DS) tienen un elevado riesgo relativo de sufrir una fractura pero la mayoría de las fracturas por fragilidad se producen en pacientes con baja densidad ósea u osteopenia (T-score entre < -1 y > -2,5 DS), esto se debe a que el mayor número de pacientes se encuentra en esta categoría.
Por lo tanto, los factores de riesgo son independientes de la DMO y son importantes para la predicción de una posible fractura por fragilidad. Los de más peso estadístico son la edad y una historia previa de fracturas por fragilidad. Existe un consenso en realizar una evaluación del riesgo de fractura y osteoporosis en mujeres de más de 65 años y varones de más de 75 años. Algunos autores indican recoger en la historia clínica la presencia de factores de riesgo para OP y fracturas por fragilidad además de cuantificar el riesgo en mujeres y varones de más de 55 años.
En 2008, la Organización Mundial de la Salud (OMS) promueve la herramienta "Fracture Risk Assesment Tool" (FRAX) que estima el riesgo absoluto de sufrir una fractura osteoporótica (combina cadera, vértebra, hombro o muñeca) a los 10 años, en una población de 40 a 84 años de edad, para mujeres y hombres sin tratamiento previo, en función de unos factores de riesgo con o sin información de la densidad mineral ósea. El FRAX ha sido validado en 40 cohortes sobre un millón de pacientes, aunque existen estudios que demuestran que infravalora el riesgo en determinados grupos de población; su uso ha demostrado que permite una mejor racionalización en la evaluación de la densidad mineral ósea y orientación del tratamiento.
Según su resultado, el riesgo de fractura se estimará en: bajo, si el riesgo absoluto de fractura osteoporótica es inferior al 10 %, moderado entre 10-20 % y alto riesgo si es superior al 20 %.
Respecto a otras pruebas, parece razonable solicitar una analítica rutinaria con hemograma, VSG, calcio, fósforo, albúmina, creatinina, fosfatasa alcalina, transaminasas, hormonas tiroideas, así como calcio en orina de 24 h. La determinación de la vitamina D no está indicada de forma rutinaria en pacientes sanos con bajo riesgo de déficit. En el momento actual no existe indicación para la solicitud rutinaria de marcadores bioquímicos de remodelado óseo.
Tratamiento de la Osteoporosis
La indicación de tratamiento se realiza en función del riesgo absoluto de fractura por fragilidad. En los pacientes con un bajo riesgo de fractura son suficientes las medidas higiénicas y de prevención de caídas, mantener una ingesta adecuada de calcio y vitamina D, siempre que no exista algún factor de riesgo que implique una pérdida rápida de DMO. En los pacientes con un riesgo moderado de fractura se debe individualizar la necesidad de tratamiento farmacológico según los factores de riesgo del FRAX y aquellos que no se computan en él. En los pacientes con alto riesgo de fractura se inicia el tratamiento farmacológico, aquí están incluidos las mujeres de más de 50 años que han tenido una o más fracturas por fragilidad.
Las medidas higiénicas constituyen una correcta nutrición, el ejercicio físico y la prevención de las caídas. En la nutrición se recomienda una ingesta adecuada de calorías, calcio de 1.000-1.200 mg/día y de 700-1.000 ui/día de vitamina D, ya que disminuyen el riesgo de fractura y el riesgo de caídas. Se recomienda que el aporte de estos nutrientes sea a través de la dieta y evaluar la necesidad de suplementos para llegar a la dosis referidas.
Actualmente está en controversia el uso de suplementos de calcio y vitamina D en la dieta ya que se ha asociado a un aumento de eventos cardiovasculares como infarto de miocardio (IAM) y accidentes cerebrovasculares (ACV). La evidencia disponible que relaciona el uso de suplementos de calcio solo o en asociación con vitamina D con un aumento de eventos cardiovasculares es controvertida. Es importante reforzar el consumo de alimentos ricos en dicho mineral y no suplementar a quien no tiene deficiencia.
El ejercicio físico mejora la masa muscular, la capacidad física, el dolor y la vitalidad. Se asocia a una disminución del riesgo de fractura de cadera y un aumento de la DMO en mujeres postmenopáusicas. A pesar de todo, el efecto del ejercicio sobre DMO es escaso. Respecto a la prevención de las caídas existen estudios en población anciana que demuestran su disminución, mediante estrategias multifactoriales como un adecuado aporte nutricional, ejercicio físico y evaluación de los factores de riesgo, aunque no consiguen una disminución significativa en la reducción del riesgo de fractura.
Tratamientos Farmacológicos
Dentro de los tratamientos farmacológicos encontramos:
- Bifosfonatos: Son fármacos análogos de los pirofosfatos naturales, su mecanismo de acción es inhibir la resorción ósea mediante la disminución de la actividad de los osteoclastos y estimular su apoptosis. Son los más utilizados en el tratamiento de la OP, en los algoritmos de decisión clínica se recomiendan como primera línea de elección.
- El alendronato (Fosamax®) 10 mg al día (70 mg semanales) reduce clínica y estadísticamente las fracturas vertebrales, no vertebrales, de cadera y de muñeca en la prevención secundaria. No se encontraron resultados estadísticamente significativos para la prevención primaria, con la excepción de las fracturas vertebrales, para las que la reducción es clínicamente importante.
- El risedronato (Acrel®, Actonel®) 5 mg/día (35 mg semanales) tiene un efecto positivo sobre la DMO y reduce el riesgo de fracturas vertebrales, no vertebrales y de cadera en mujeres con osteoporosis establecida.
- El etidronato (Osteum®) fue el primer bifosfonato utilizado en la clínica, es eficaz en la reducción de fracturas vertebrales a 2 años pero no sobre el resto de fracturas; no se recomienda como primera línea de tratamiento.
La biodisponibilidad oral de los bifosfonatos es baja, entre 1 y 3 % de la dosis ingerida; además su absorción se altera con la comida, calcio, café o zumo de naranja. Se han descrito casos de estomatitis, esofagitis, úlceras esofágicas, perforaciones y sangrado intestinal principalmente con alendronato en pacientes que no han cumplido correctamente las pautas de administración.
En una revisión llevada a cabo en Europa se ha asociado al tratamiento con bifosfonatos la aparición de fracturas atípicas de fémur. La frecuencia de fracturas es muy baja, el balance beneficio/riesgo se mantiene favorable a su utilización; se ha propuesto como factor de riesgo el uso prolongado de los bifosfonatos.
Un problema a tener en consideración es la adherencia al tratamiento; la baja adherencia es común en los casos de osteopenia y osteoporosis.
- Ácido zoledrónico (Zometa®, Aclasta®): Es un aminobifosfonato para uso intravenoso. Se utiliza en el tratamiento del mieloma y en metástasis óseas secundarias a neoplasias de próstata y mama. En el tratamiento de la osteoporosis se observó que dosis de 5 mg endovenosos anuales durante 3 años disminuyen el riesgo de fractura vertebral en un 70 % y el riesgo de fractura de cadera en un 41 %. Las fracturas no vertebrales se redujeron en un 25 %. El efecto adverso a destacar es la osteonecrosis de mandíbula, que aparece fundamentalmente (95 % de los casos) en pacientes oncológicos con altas dosis de zolendronato y pamidronato. También se han descrito casos de pacientes tratados con bifosfonatos orales.
- Ranelato de estroncio (Osseor®, Protelos®): Fármaco que incrementa la formación de hueso y reduce su reabsorción. Se presenta como una opción en prevención secundaria en caso de intolerancia o contraindicación de los bifosfonatos en mujeres posmenopáusicas con DMO T-score < -4/-2,5 mayores de 55 años sin factores de riesgo o mayores de 50 años con DMO T-score < -3,5 y 1 o más factores de riesgo para fractura. Reduce la incidencia de fracturas vertebrales y las no vertebrales en un 16 % hasta los 10 años. La dosis recomendada es de 2 g/día; su absorción se altera con la comida, la leche y derivados, por lo que debe prescribirse por la noche 2 horas después de la cena.
- Moduladores selectivos de los receptores de estrógeno (SERM): Son fármacos que actúan como agonistas estrogénicos sobre el hueso, raloxifeno (Evista®, Optruma®), bazedoxifeno (Conbriza®). Es una opción en prevención secundaria en caso de intolerancia o contraindicación de los bifosfonatos en mujeres posmenopáusicas con DMO T-score < -4/-2,5 mayores de 55 años sin factores de riesgo o mayores de 50 años con DMO T-score < -3,5 y 1 o más factores de riesgo para fractura. En el estudio MORE se observó una reducción de fracturas vertebrales osteoporóticas del 50 % a los 3 años. En mujeres posmenopáusicas disminuye el riesgo de cáncer de mama invasivo.
- Teriparatida (TPD): La teriparatida (TPD) es una formulación recombinante de la hormona paratiroidea humana endógena (PTH) que está formada por el fragmento amino-terminal de esta molécula (1-34 PTH). En noviembre de 2002 la TPD fue aprobada por la US Food and Drug Administration (FDA) y en 2003 por la Agencia Europea del Medicamento (EMA) para el tratamiento de la osteoporosis (OP) en mujeres y más tarde en hombres. La administración es subcutánea cada 24 horas y la duración de la terapia es de 18-24 meses. La razón para esta limitación fue debido a aparición de osteosarcoma y otras neoplasias óseas en los estudios de Fischer en ratas, pero se debe puntualizar que los efectos fueron dosis y duración dependientes, con dosis entre 3 y 58 veces lo permitido en humanos. Al contrario que los bifosfonatos, los cuales actúan reduciendo la resorción o reabsorción ósea, la TPD es un agente ...
Fuente: NIH. Esquema del ciclo de remodelación ósea.
Qué es la osteoporosis: síntomas, causas y tratamiento
tags: #que #es #tpd #en #odontologia