Cada día es más frecuente observar la preocupación de los pacientes por la presencia de recesiones gingivales localizadas o generalizadas. El paciente puede referir sensibilidad, o presentar una mayor prevalencia de caries y abrasiones cervicales, pero suele ser el compromiso estético el principal motivo de consulta.
La recesión gingival se caracteriza por el desplazamiento apical del margen gingival en relación con la unión amelocementaria (UAC). Guinard y Caffesse en 1978 definieron la recesión gingival como el desplazamiento del tejido gingival marginal hacia la zona apical del límite amelocementario, dando lugar a la exposición de la superficie radicular.
La recesión del tejido marginal puede estar asociada a diversas causas, entre las que podemos incluir: traumatismo tras cepillado vigoroso, malposición dentaria, restauraciones, inadecuada higiene oral, movimientos ortodóncicos, tracción de frenillos y enfermedad periodontal, principalmente. Ante la presencia de recesiones podemos plantear dos posibilidades: en primer lugar, no tratarla y controlar su evolución; en segundo, corregirlas mediante la práctica de técnicas de cirugía mucogingival. Entre estas técnicas se encuentran injertos preventivos de tejido blando que buscan aumentar el ancho de la encía queratinizada o técnicas de cubrimiento radicular. Esta última opción será el objetivo de esta revisión.
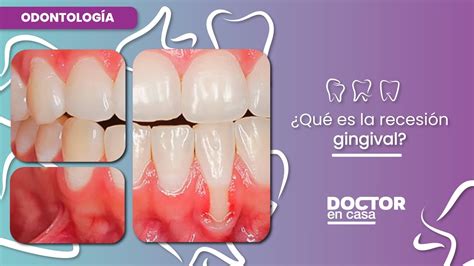
Ejemplo de recesión gingival con exposición de la raíz dental.
Diagnóstico de las Recesiones Radiculares
Previo a la selección del tratamiento, el profesional deberá evaluar y clasificar el tipo de recesión. Según la predictibilidad en el cubrimiento radicular Miller presentó la siguiente clasificación en 1985.
- Clase I: La recesión de tejido marginal no se extiende más allá de la línea mucogingival. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase II: Recesión del tejido marginal que se extiende hasta la línea mucogingival o la sobrepasa. No hay pérdida de hueso ni tejido blando interdentario. Se puede conseguir el cubrimiento completo de la recesión de manera predecible.
- Clase III: Recesión del tejido marginal que se extiende hasta la línea mucogingival o más allá. La pérdida de hueso o tejido blando interdentario es apical al límite amelocementario pero coronal a la extensión apical de la recesión de tejido marginal o existe malposición dentaria. Sólo podremos alcanzar un cubrimiento parcial de la recesión.
- Clase IV: Recesión de tejido marginal que se extiende más allá de la unión mucogingival. La pérdida de hueso interdentario se extiende a un nivel apical a la extensión de la recesión del tejido marginal. Puede existir malposición dentaria. No se puede esperar un cubrimiento de la superficie radicular de manera predecible.
Esta clasificación sólo representa una guía para determinar el pronóstico del tratamiento pero hay otros factores a considerar, como la profundidad del vestíbulo, la convexidad radicular, la presencia de abrasiones radiculares, la dimensión de las papilas, el desequilibrio acentuado entre el plano óseo y dental, la proporción entre el área avascular/vascular, entre otros. De todo ello se desprende que la predictibilidad de un recubrimiento radicular completo es mayor en aquellas recesiones que no presenten pérdida de soporte interproximal.
Otros factores de riesgo que contraindicarían la realización de técnicas de cubrimiento radicular son la existencia de malposición dentaria severa, que requiere tratamiento ortodóncico previo, hábitos de higiene oral inapropiados que deben ser corregidos antes de la intervención y el hábito tabáquico. En efecto, el tabaco interfiere en la cicatrización y contribuye a la destrucción periodontal; así deberíamos recomendar a nuestros pacientes abandonar tal hábito.
Según los criterios utilizados por Miller en sus publicaciones, se acepta que el recubrimiento radicular es completo cuando, tras el período de cicatrización, el margen gingival se localiza a nivel de la línea amelocementaria, existe inserción clínica en la raíz, la profundidad del surco es de 2 mm o menor y no existe sangrado al sondaje.
Tratamiento para el Cubrimiento Radicular
Para corregir los defectos mucogingivales y cubrir las superficies denudadas de las raíces se han propuesto varias técnicas de cirugía plástica periodontal:
- Autoinjertos pediculados: colgajos rotacionales o desplazados coronalmente.
- Autoinjertos de tejidos blandos libres: gingival libre y tejido conectivo subepitelial.
- Técnicas quirúrgicas basadas en regeneración tisular guiada (RTG), con membranas reabsorbibles o no reabsorbibles.
- Injerto dérmico acelular, Alloderm®.
Injerto gingival libre - Dr. Antonio Murillo Rodríguez
Injerto Gingival Libre
Esta técnica quirúrgica fue descrita por Sullivan y Atkins en 1968 con el objetivo de aumentar el grosor de encía queratinizada y posteriormente modificada por Miller en 1982 para el cubrimiento de recesiones radiculares. Los pasos quirúrgicos para el cubrimiento radicular con injerto gingival libre son los siguientes:
- Preparación del lecho receptor: Se prepara un colgajo de espesor parcial que se extiende en sentido apical unos 5 mm más allá de la dehiscencia ósea y en sentido mesiodistal alcanza un diente más a cada lado de la zona a tratar. La incisión será horizontal con el bisturí orientado perpendicularmente a la base de las papilas, a nivel de la línea amelocementaria o coronal a ésta. Se extiende hasta casi el ángulo diedro de los dientes adyacentes a los dientes a tratar. Con esta incisión coronal se busca una buena adaptación entre el injerto y la base de las papilas y una correcta vascularización del tejido donante. De las incisiones horizontales parten dos incisiones verticales paralelas entre sí, que se prolongan hasta la porción apical del lecho receptor ya preparado. Mediante el bisturí o tijeras, se diseca la encía hasta obtener un lecho perióstico firme e inmóvil.
- Preparación de la superficie radicular: Haciendo uso de curetas y/o fresas se acondicionan las superficies radiculares a cubrir eliminando el cálculo y cemento necrótico. Si la curvatura de las raíces es exagerada se puede intentar reducir la convexidad, consiguiendo al mismo tiempo la reducción de la dimensión mesiodistal de la raíz y la disminución entre el plano óseo y el plano radicular, evitando la creación de espacios muertos al adaptar el tejido donante al lecho receptor. La proporción entre el área avascular y el área vascular debe ser favorable a la segunda. Ésta es la base para el procedimiento del injerto, aunque el acondicionamiento radicular también puede hacerse por métodos químicos como el ácido cítrico o el clorhidrato de tetraciclina.
- Obtención del tejido donante: Previamente debemos analizar algunas consideraciones anatómicas como el grosor de la fibromucosa palatina o la altura de la bóveda palatina. En bóvedas planas el riesgo de seccionar la arteria palatina es mayor, se aconseja, por tanto, evitar zonas adyacentes al segundo molar. Según Sullivan y Atkins, el aspecto mas importante es la obtención del tejido donante de manera atraumática, evitando lesionar los vasos que pueden comprometer la vascularización. Las incisiones serán en ángulo recto y no biseladas, consiguiendo un grosor uniforme. Estudios señalan que un injerto de 1,5 mm de grosor parece ser el que mayor índice de supervivencia obtiene ante una raíz denudada. Para minimizar las molestias durante la cicatrización de la zona donante del paladar se realiza una férula acrílica que protegerá la herida quirúrgica, proporcionando así un mayor confort al paciente.
- Sutura: Se precisa la fijación del tejido donante al lecho receptor. Se recomienda el uso de suturas de 4-0 o 5-0 reabsorbibles o no. El borde coronal del injerto se une con la base de las papilas mediante puntos de sutura simples. Se realizan puntos de sutura en cruz que compriman el tejido donante contra las raíces del lecho receptor. Entre las diferentes técnicas de sutura existentes destacamos las suturas suspensorias, que no perforan el tejido donante, se anclan en el periostio y alrededor de los dientes y comprimen el injerto contra el lecho receptor. La inmovilización del injerto es importante para su supervivencia. Se aconseja realizar presión durante cinco minutos sobre el injerto para desplazar la sangre por debajo de éste y conseguir aproximar el lecho al injerto.
El cubrimiento radicular también puede realizarse en dos fases quirúrgicas. En 1975, Bernimoulin la describió de la siguiente manera: primero se realiza un injerto gingival libre apical a la zona con recesión para aumentar la encía queratinizada y pasadas seis semanas, se recoloca coronalmente el injerto para conseguir el cubrimiento radicular. Esta técnica ha ido perdiendo aceptación debido a las ventajas que ofrece la técnica de Miller, que en un solo paso consigue el cubrimiento radicular de forma predecible.
Representación esquemática de la técnica de injerto gingival libre.
Injerto de Tejido Conectivo Subepitelial
En 1985, Langer y Langer fueron los primeros autores en describir el uso del injerto de tejido conectivo subepitelial. Este procedimiento permite aumentar la cantidad de encía queratinizada, así como conseguir cubrimiento radicular. El tejido conectivo donante es obtenido del interior de la fibromucosa palatina. Posteriormente es colocado sobre un lecho receptor en la zona afectada y se cubre por un colgajo reposicionado coronalmente.
Con el objetivo de disminuir al máximo el riesgo en la vascularización del injerto, esta técnica ha sufrido modificaciones en el diseño del lecho; en 1985, Raetzke hizo posible la inserción del tejido a través de un sobre, mientras que Allen lo consiguió mediante la técnica del túnel. En la literatura se describen diferentes variantes de la técnica según el tipo de colgajo que cubrirá el tejido conectivo en el lecho receptor y también según la técnica de obtención del injerto de la zona palatina donante.
Técnicas para la obtención del tejido conectivo: Tras la anestesia y haciendo uso de la sonda periodontal valoramos el grosor del paladar. Se recomienda un grosor mínimo del paladar de 4 mm. El espesor mínimo para el tejido donante está entre 1,5 mm y 2 mm.
Existen diferentes técnicas para la obtención del tejido conectivo, incluyendo:
- Técnica con incisiones liberadoras.
- Técnica de ventana con cuatro incisiones.
- Técnica de ventana con tres incisiones.
- Técnica de la L invertida.
Matriz Dérmica Acelular (MDA)
Desde que Björn introdujera el injerto gingival libre, se ha planteado una serie de distintas técnicas de injerto gingival para el tratamiento de defectos de recesión tisular marginal y para el incremento de la zona de tejido gingival adherido. Entre las técnicas disponibles, el procedimiento más ampliamente utilizado para solucionar los defectos de recesión tisular marginal es el injerto subepitelial de tejido conectivo (ISTC), combinado con un colgajo pediculado o en forma de sobre.
Si bien se ha obtenido un alto grado de éxito y predictibilidad con el ISTC en el recubrimiento radicular de los defectos de recesión de la Clase I y II de Miller, esta técnica muestra importantes limitaciones. Por ejemplo, en algunos pacientes, puede no haber suficiente tejido autógeno disponible. Además, aún disponiendo de una cantidad adecuada de tejido, algunos pacientes toman la decisión de no someterse a procedimientos quirúrgicos adicionales o de no recurrir a heridas adicionales para tomar tejidos.
Para resolver estas limitaciones, se ha creado la matriz dérmica acelular (MDA), la cual está ganando popularidad como material de injerto alternativo en los procedimientos de recubrimiento radicular. La MDA es un aloinjerto dérmico del que se eliminan los componentes celulares, los cuales constituyen la principal fuente de rechazo, así como la epidermis de la piel de cadáveres, mientras que se mantiene el entramado colágeno incluyendo los conductos vasculares existentes. La MDA se incorpora al tejido huésped, mantiene la integridad estructural y presenta una mejor revascularización a través de los vasos conservados.
Fotografías clínicas al principio (izquierda) y al cabo de 18 meses postratamiento (derecha) de una paciente con múltiples recesiones gingivales tratadas con MDA.
El uso de la MDA como material de aloinjerto evita la necesidad de zonas quirúrgicas adicionales, así como el dolor y la morbilidad asociados a la recogida de tejido intraoral. Otra ventaja importante de la MDA es que ni la extensión del defecto de recesión ni el número de dientes a tratar dependen de la cantidad de tejido ISTC autógeno obtenido, con lo que resulta posible tratar un mayor número de defectos de recesión en una única visita.
En consecuencia, la MDA permite planificar el tratamiento a partir de las necesidades dentales del paciente y las exigencias quirúrgicas del médico, sin tener que enfrentarse a las limitaciones a causa del volumen o la medida del tejido que pueda recogerse para el injerto autógeno.
Cicatrización
La cicatrización posterior a la intervención con colgajo de desplazamiento se divide en cuatro fases:
- Fase de adaptación: (primer al cuarto día): se forma una capa de fibrina sobre la superficie radicular.
- Fase de proliferación: (quinto día a tercera semana): el tejido conjuntivo penetra en la capa de fibrina, se desarrolla epitelio de unión desde coronal hacia apical, presencia de fibroblastos periodontales sobre la superficie radicular que más adelante se pueden diferenciar en cementoblastos.
- Fase de inserción: (tercera a cuarta semana): inserción de fibras de colágeno en cemento radicular neoformado en cantidades pequeñas en apical.
- Fase de maduración: (quinta a duodécima semana): inserción de haces de fibras de colágeno en la capa de cemento de la superficie radicular anteriormente expuesta.
Hasta que concluye la fase de maduración del tejido y se alcanza el estado definitivo transcurren aproximadamente 12 semanas. En ocasiones el proceso de cicatrización puede ser desagradable a ojos del paciente, por lo que es importante informarle detalladamente sobre la duración y la evolución de dicho proceso.
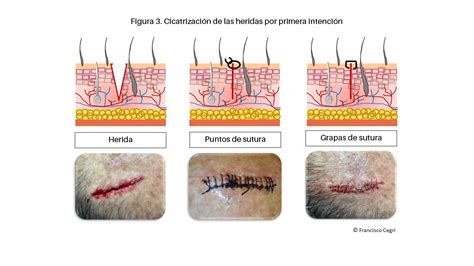
Representación de las fases de cicatrización tras cirugía periodontal.
Tabla comparativa de técnicas de cubrimiento radicular
| Técnica | Ventajas | Desventajas | Indicaciones |
|---|---|---|---|
| Injerto Gingival Libre | Aumento de encía queratinizada, predecible | Estética comprometida, contracción del injerto | Recesiones Clase I y II de Miller, aumento de encía adherida |
| Injerto de Tejido Conectivo Subepitelial | Excelente estética, cubrimiento radicular predecible | Técnica sensible, requiere sitio donante | Recesiones Clase I y II de Miller, necesidad de estética |
| Matriz Dérmica Acelular | Evita sitio donante, versátil | Más sensible a la técnica, resultados variables | Recesiones múltiples, falta de tejido autógeno |
tags: #tecnica #de #bruno #periodoncia