En el amplio universo de la salud bucal, entender la compleja estructura de nuestros dientes es clave para mantener una sonrisa radiante y una salud oral óptima. Los dientes son estructuras complejas y sorprendentes que desempeñan un papel fundamental en nuestra vida diaria.
Un diente típico consta de dos partes principales: la corona y la raíz. La corona es la parte visible del diente que sobresale sobre la encía y se utiliza para masticar los alimentos.
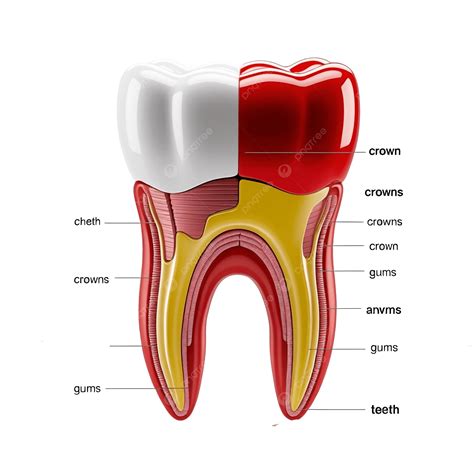
Componentes Principales del Diente
La composición de los dientes está formada por diferentes capas de tejido mineralizado de calcio, fósforo y magnesio. Estas capas otorgan dureza, consistencia y resistencia. Los principales componentes de los dientes son:
- Esmalte Dental: El esmalte es la capa más externa y dura del diente. Está compuesto principalmente por minerales, especialmente hidroxiapatita, que le confieren su resistencia única.
- Dentina: Justo debajo del esmalte se encuentra la dentina, una sustancia similar al hueso pero más suave que forma la mayor parte del diente.
- Pulpa dental: En el centro del diente se encuentra la pulpa dental, también conocida como nervio. Esta parte vital del diente contiene nervios, vasos sanguíneos y tejido conectivo. La pulpa es responsable de nutrir el diente y de detectar estímulos sensoriales.
- Cemento dental: El cemento es un tejido duro que recubre la raíz del diente y ayuda a unirlo al hueso alveolar circundante mediante fibras periodontales.
- Encía: Aunque técnicamente no es parte del diente, las encías juegan un papel crucial en la salud bucal al rodear y proteger las partes inferiores de los dientes.
Esmalte Dental: La Capa Protectora
El esmalte dental es la capa más externa y dura de los dientes, formando una cubierta protectora que recubre la corona. Está compuesto principalmente por hidroxiapatita, un mineral cristalino altamente duro que le confiere su resistencia característica. Además de la hidroxiapatita, el esmalte contiene pequeñas cantidades de agua y proteínas.
La función principal del esmalte dental es proteger los dientes contra los daños causados por la masticación, el roce y las bacterias. Actúa como una barrera sólida que previene la erosión del tejido dental subyacente y la formación de caries. Esta estructura especializada constituye la primera barrera defensiva del órgano dentario frente a los desafíos del ambiente oral.
A diferencia de otros tejidos corporales, el esmalte carece de capacidad reparativa intrínseca tras su formación completa, debido a la pérdida de los ameloblastos (células formadoras) una vez concluida la amelogénesis.
Los prismas o varillas del esmalte constituyen la unidad estructural básica, formaciones longitudinales compuestas por cristales de hidroxiapatita densamente empaquetados que se extienden desde la unión amelodentinaria hasta la superficie externa. Su disposición entrecruzada confiere extraordinaria resistencia mecánica similar al principio arquitectónico del concreto reforzado.
Entre los prismas se encuentra el esmalte interprismático, también compuesto por cristales de hidroxiapatita pero con diferente orientación, creando interfaces que influyen decisivamente en la propagación de fracturas y penetración de ácidos.
La dureza del esmalte, medida en la escala de Knoop, oscila entre 350-390 KHN, superando significativamente la dureza de otros tejidos mineralizados como dentina (65-70 KHN) y cemento radicular (40-50 KHN).
La superficie del esmalte presenta características topográficas específicas como periquematíes (manifestación superficial de las estrías de Retzius), fisuras y microfisuras.
La fase inorgánica constituye aproximadamente 96% del peso y 86% del volumen del esmalte, proporcionando dureza y resistencia excepcionales. Los cristales de hidroxiapatita [Ca₁₀(PO₄)₆(OH)₂] representan el componente mineral predominante, formando estructuras cristalinas hexagonales significativamente mayores que en otros tejidos mineralizados.
La incorporación de flúor en la red cristalina, sustituyendo grupos hidroxilo y formando fluorapatita o fluorhidroxiapatita [Ca₁₀(PO₄)₆F₂], resulta particularmente relevante clínicamente al reducir significativamente la solubilidad ácida.
La matriz orgánica representa apenas 1% del peso total, pero desempeña roles cruciales en las propiedades mecánicas y funcionales. Está compuesta principalmente por proteínas específicas del esmalte (amelogeninas, ameloblastinas, enamelinas, tuftelinas) y pequeñas cantidades de proteoglicanos y lípidos.
La porosidad del esmalte, aunque limitada, permite cierto intercambio iónico con el medio oral, fundamentando fenómenos como remineralización tras desmineralización incipiente.
La formación del esmalte es responsabilidad exclusiva de los ameloblastos, células epiteliales especializadas derivadas del ectodermo. El proceso amelogenético comprende tres etapas secuenciales: fase secretora (formación de matriz orgánica y mineralización inicial), fase de transición (reducción de actividad secretora y reorganización celular) y fase de maduración (completación de mineralización y eliminación de componentes orgánicos y agua).
Durante la fase secretora, los ameloblastos sintetizan y secretan proteínas específicas que establecen un andamiaje para la deposición mineral controlada. En la fase de maduración, los ameloblastos cambian su función hacia un papel predominantemente de transporte, removiendo proteínas y agua mientras facilitan aporte de iones minerales adicionales.
Las alteraciones durante cualquiera de estas fases pueden manifestarse como defectos estructurales del esmalte, categorizados como hipoplasias (deficiencia cuantitativa por alteración en fase secretora) o hipomineralizaciones (deficiencia cualitativa por alteración en fase de maduración).
Patologías del Esmalte
- Amelogénesis imperfecta: Grupo heterogéneo de trastornos hereditarios que afectan específicamente la estructura y apariencia del esmalte sin manifestaciones sistémicas asociadas.
- Tipo hipoplásico: Caracterizado por cantidad insuficiente de esmalte, manifestándose como esmalte delgado, con fosas o ausencias focales.
- Tipo hipomaduro: Resulta de maduración deficiente con contenido proteico retenido, produciendo esmalte de espesor normal pero con reducida mineralización.
- Tipo hipocalcificado: Causado por defectos severos en la mineralización, manifestándose como esmalte extremadamente blando que se desprende fácilmente.
- Hipomineralización incisivo-molar (HIM): Alteración cualitativa del esmalte que afecta selectivamente primeros molares permanentes e incisivos, caracterizada por áreas demarcadas de hipomineralización con coloración blanco-cremosa, amarillenta o marrón. Su etiología se relaciona principalmente con factores sistémicos durante los primeros años de vida (infecciones febriles, problemas perinatales, exposición a dioxinas).
- Fluorosis dental: Resultado de exposición crónica a niveles excesivos de fluoruro durante el desarrollo del esmalte. El espectro clínico varía desde líneas blanquecinas finas (fluorosis muy leve) hasta zonas con decoloración marrón y defectos hipoplásicos (fluorosis severa).
- Desgaste del esmalte: Comprende procesos como atrición (desgaste por contacto diente-diente), abrasión (desgaste por objetos externos) y erosión (disolución química). La erosión del esmalte por ácidos no bacterianos representa una condición prevalente asociada a factores dietéticos (bebidas carbonatadas, cítricos), médicos (reflujo gastroesofágico, trastornos alimentarios) u ocupacionales.
EROSION DENTAL | Tratamientos

Tratamientos para el Esmalte
- Terapias con fluoruros: La incorporación de fluoruro en la estructura cristalina superficial del esmalte mediante diversas modalidades terapéuticas constituye la intervención preventiva más efectiva contra caries dental. Las aplicaciones clínicas incluyen fluoruros tópicos profesionales (barnices 5% NaF, geles APF 1.23% o NaF 2%) y productos de uso domiciliario (dentífricos, enjuagues, hilo dental fluorado).
- Selladores de fosas y fisuras: Estas microrretenciones naturales del esmalte representan áreas anatómicamente vulnerables donde la morfología dificulta higiene efectiva y favorece retención bacteriana. Los selladores resinosos o de ionómero de vidrio establecen una barrera física protectora, reduciendo significativamente (60-80%) incidencia de caries en superficies oclusales.
- Agentes remineralizantes complementarios: Sistemas como complejos de fosfopéptidos de caseína-fosfato de calcio amorfo (CPP-ACP) o fosfosilicato de calcio y sodio bioctivo proporcionan reservorios de calcio y fosfato biodisponibles que complementan acción del fluoruro.
- Principios de adhesión al esmalte: La técnica de grabado ácido, introducida por Buonocore en 1955, revolucionó la odontología restauradora al permitir unión micromecánica efectiva entre materiales resinosos y esmalte. El ácido fosfórico (30-40%) disuelve selectivamente cristales del esmalte, creando microporosidades de 20-30 μm de profundidad donde penetra la resina adhesiva, estableciendo prolongaciones resinosas («tags») que proporcionan retención micromecánica excepcional.
- Consideraciones estéticas: Las propiedades ópticas únicas del esmalte, particularmente su translucidez variable (permitiendo visualización parcial de dentina subyacente) y opalescencia (fenómeno óptico de dispersión selectiva de longitudes de onda), representan desafíos significativos en odontología estética. Las restauraciones estéticas avanzadas, ya sean directas (resinas compuestas) o indirectas (cerámicas), requieren técnicas de estratificación que reproduzcan estas propiedades mediante materiales con diferentes índices de refracción y translucidez.
- Tratamiento de alteraciones cromáticas: Las decoloraciones intrínsecas del esmalte pueden abordarse mediante técnicas de blanqueamiento, que emplean agentes oxidantes (principalmente peróxido de hidrógeno o carbamida) que penetran la estructura porosa del esmalte para descomponer moléculas cromógenas complejas en compuestos más simples e incoloros.
- Manejo de defectos estructurales: Las alteraciones como amelogénesis imperfecta o hipomineralización incisivo-molar requieren estrategias restauradoras específicas, considerando adhesión comprometida, mayor susceptibilidad a fracturas y frecuente hipersensibilidad.
- Remineralización biomimética: Supera limitaciones de remineralización convencional (restringida principalmente a superficie) mediante sistemas que imitan procesos biológicos naturales para regenerar estructura cristalina profunda.
Dentina: El Tejido de Soporte
La dentina es un tejido mineralizado que constituye la mayor parte de la estructura dental. Su ubicación estratégica entre el esmalte o cemento dental y la pulpa la convierte en un elemento crucial para la función y salud del diente. Se encuentra debajo del esmalte en la corona dental y debajo de la capa de cemento en la raíz del diente.
A diferencia del esmalte, que es un tejido altamente mineralizado y extremadamente duro, la dentina es menos densa y más flexible. Su color es ligeramente amarillento, lo que influye en el tono general de los dientes. La dentina está compuesta principalmente por hidroxiapatita, colágeno tipo I y agua.
Una característica clave de la dentina es la presencia de los túbulos dentinarios, pequeños conductos microscópicos que recorren toda su estructura y conectan con la pulpa dental. Los túbulos dentinarios que atraviesan la dentina están llenos de líquido y terminaciones nerviosas que conectan con el nervio dental en la pulpa. Estos túbulos permiten que las sensaciones de temperatura, presión y dolor se transmitan desde la superficie del diente hasta el nervio dental, lo que nos permite percibir estímulos y responder adecuadamente.
La sensibilidad dental ocurre cuando la dentina se expone debido a la pérdida de esmalte o encía, permitiendo que los estímulos externos lleguen más fácilmente al nervio dental y causan molestias.
Se distinguen tres tipos de dentina:
- La dentina primaria es la primera en formarse y constituye la mayor parte del diente. Es la dentina original que se forma durante el desarrollo del diente y hasta que este entra en contacto con los dientes opuestos en la masticación.
- La dentina secundaria se forma después de la erupción del diente y continúa desarrollándose a lo largo de la vida. Se forma después de que el diente ha erupcionado y está en función. Su crecimiento es lento y continuo, y su finalidad es reforzar la protección de la pulpa a lo largo del tiempo.
- La dentina terciaria se genera como respuesta a estímulos externos, como caries o trauma. Se produce como respuesta a agresiones externas, como caries, fracturas o desgastes severos.
Pulpa Dental: El Corazón del Diente
La pulpa dental es una parte fundamental del diente y está rodeada por dentina en todas las direcciones. Contiene nervios que transmiten sensaciones al cerebro, vasos sanguíneos que suministran nutrientes al tejido dental y tejido conectivo que mantiene la estructura de la pulpa.
La pulpa dental desempeña un papel vital en la nutrición y la sensibilidad del diente. Los vasos sanguíneos en la pulpa proporcionan oxígeno y nutrientes al tejido dental, ayudando a mantener su vitalidad y resistencia.
Cemento Dental: El Anclaje del Diente
El cemento dental es un tejido mineralizado similar al hueso que recubre la superficie de la raíz dental. Está compuesto principalmente por sales minerales, colágeno y otras proteínas. Su color puede variar desde blanco opaco hasta amarillo claro.
La función principal del cemento es proporcionar un anclaje sólido para el diente al hueso alveolar circundante, formando lo que se conoce como ligamento periodontal. El cemento desempeña un papel crucial en la fijación del diente al hueso alveolar a través del ligamento periodontal. Este ligamento fibroso elástico se extiende desde el cemento hasta el hueso alveolar y actúa como un amortiguador que absorbe las fuerzas de masticación y proporciona estabilidad al diente.
Aunque el cemento dental es un tejido resistente y duradero, puede verse afectado por diversos problemas que pueden comprometer su función y salud. La pérdida de cemento es uno de los principales factores que conducen a padecer sensibilidad dental, junto con la pérdida de esmalte y la recesión de las encías. La enfermedad de las encías también puede causar pérdida de cemento.
Durante la periodontitis, se produce un daño irreversible en el hueso alveolar y en las fibras que mantienen los dientes en su lugar. En la periodontitis avanzada, ese hueso y el cemento se destruyen. Esto provoca un aflojamiento y movilidad de los dientes.
Encías: El Soporte del Diente
Las encías son parte del sistema de soporte dental y están íntimamente relacionadas con las partes del diente. Se adhieren firmemente a la superficie de la dentina y al hueso alveolar que rodea las raíces dentales. Esta conexión es esencial para mantener la estabilidad y la posición adecuada de los dientes en la boca.
Una buena salud gingival es fundamental para mantener la estabilidad dental a largo plazo. Las encías sanas proporcionan un soporte firme y estable para los dientes, ayudando a prevenir la movilidad dental y la pérdida de hueso alveolar. Además, las encías sanas son menos propensas a la inflamación, el sangrado y las infecciones, lo que contribuye a una mejor salud oral en general.
Tabla Resumen de los Tejidos Mineralizados del Diente
| Tejido | Composición Principal | Función | Características |
|---|---|---|---|
| Esmalte | Hidroxiapatita (96%) | Protección contra daños y bacterias | Tejido más duro del cuerpo, carece de células vivas |
| Dentina | Hidroxiapatita, colágeno tipo I, agua | Soporte, transmisión de sensaciones | Menos densa que el esmalte, contiene túbulos dentinarios |
| Pulpa | Nervios, vasos sanguíneos, tejido conectivo | Nutrición, sensibilidad | Tejido blando en el centro del diente |
| Cemento | Sales minerales, colágeno, proteínas | Anclaje al hueso alveolar | Recubre la raíz del diente |
Recuerda que una buena higiene oral, visitas regulares a nuestros dentista y hábitos saludables son la clave para mantener una sonrisa radiante y unas encías saludables.
tags: #tejidos #mineralizados #del #diente